Background. Severe atopic dermatitis is a refractory form of atopic dermatitis that do not respond to first-line topical therapy. Before considering systemic medications, we must consider the potential cause that contribute to the severe and recalcitrant form of atopic dermatitis. There are different scales of severity, such as SCORAD, which can guide the physician’s decision for systemic therapy. The second therapies consist in: cyclosporine, methotrexate, systemic corticosteroids, mycophenolate mofetil, azathioprine. Most systemic therapies have potential adverse effects that require careful monitoring and nearly all are off-label for the indication in children. There are important differences in prescribing practices among different physicians.
Objective. To review the systemic therapies for the recalcitrant atopic dermatitis regarding efficacy and safety.
Methods. Topic-specific literature review, including different systematic reviews, recent guidelines and original articles.
Results. The factors that may contribute to refractory atopic dermatitis include inadequate education and poor adherence to treatment, presence of environmental triggers or allergens, infectious/incorrect diagnostic and hypersensitivity reactions to topical treatments. It can be used a short course of oral corticosteroids for immediate relief, or as a bridge therapy to other systemic therapies. Many indications for systemic therapy of paediatric severe atopic dermatitis are from case series, and the randomized control trials enroled small numbers of patients over short time periods. Azathioprine, methotrexat and mycophenolate mofetil seem to have similar efficacy.
Conclusions. Due to a small number of randomized trials regarding the management of refractory atopic dermatitis in the paediatric group, the decision of using the second-line therapy in children varies among physicians. Many studies showed that the systemic agents are equally safe and effective. The decision of systemic therapy must include the risk and benefits for the individual patient.
Managementul dermatitei atopice severe la copii
Management of severe atopic dermatitis in children
First published: 15 mai 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Aler.2.2.2018.1686
Abstract
Rezumat
Introducere. Dermatita atopică severă este o formă refractară de dermatită atopică, care nu răspunde la terapia topică de primă linie. Înainte de a lua în considerare terapia sistemică, trebuie exclusă o posibilă cauză care contribuie la forma severă şi recalcitrantă a dermatitei atopice. Există scale diferite de severitate, precum SCORAD, care pot ghida medicul către decizia de terapie sistemică. A doua linie de terapie constă în: ciclosporină, metotrexat, corticosteroizi sistemici, micofenolat mofetil, azatioprină. Majoritatea terapiilor sistemice au efecte adverse care necesită o monitorizare atentă şi aproape toate sunt off-label pentru indicaţia la copii. Există o diferenţă importantă în practicile de prescriere între clinicieni.
Scop. Revizuirea terapiei alternative sistemice pentru dermatita atopică recalcitrantă din punct de vedere al eficacităţii şi al siguranţei.
Metode. Consultarea literaturii medicale despre acest subiect, incluzând review-uri sistematice, ghiduri recente şi articole originale.
Rezultate. Factorii care pot contribui la dermatita atopică refractară includ eşecul măsurilor generale / educarea inadecvată, aderenţa slabă la tratament, prezenţa de factori agravanţi de mediu, reacţiile de hipersensibilitate la tratamentele topice, infecţiile cutanate / diagnosticul incorect. Poate fi utilizată o cură scurtă de corticosteroizi per os pentru ameliorarea imediată sau ca o terapie de tranziţie către alte terapii sistemice. Multe indicaţii pentru terapia sistemică a dermatitei atopice pediatrice severe sunt consemnate în serii de cazuri, iar studiile riguroase includ un număr mic de pacienţi evaluaţi pe perioade scurte. Azatioprina, metotrexatul şi micofenolatul de mofetil par să aibă o eficacitate similară.
Concluzii. Deoarece există un număr mic de studii riguroase privind tratamentul dermatitei atopice refractare în grupul pediatric, deciziile de utilizare a terapiei de a doua linie la copii sunt împărţite. Mai multe studii susţin siguranţa şi eficacitatea similară între diferiţi agenţi sistemici. Decizia terapiei sistemice trebuie să includă riscul şi beneficiile asociate fiecărui pacient.
Introducere
Dermatita atopică este o afecţiune inflamatorie cutanată cronică, având drept caracteristici principale pruritul şi eczema recidivantă(1). Întâlnită la diferite vârste, poate afecta 10-30% dintre copii în unele ţări dezvoltate(2,3). Majoritatea pacienţilor prezintă forme clinice uşoare-moderate(2), cu răspuns adecvat la practicile generale de îngrijire a pielii, terapiile topice antiinflamatorii şi evitarea factorilor cauzatori. Dermatita atopică severă, necontrolată de terapia convenţională, poate beneficia de medicaţia sistemică instituită pe termen scurt sau lung(1).
Dermatita atopică severă – definiţie
Dermatita atopică severă este o formă refractară de dermatită atopică, ce nu răspunde la terapia topică de primă linie. Asociază leziuni cutanate extinse şi prurit persistent, cu afectarea fizică sau/şi emoţională a pacientului şi modificarea calităţii vieţii acestuia(1). Factorii predictivi pentru evoluţia severă a dermatitei atopice sau probabilitatea de persistenţă în perioada de adult sunt: vârsta precoce de debut, forma severă din copilărie, prezenţa altor afecţiuni alergice şi antecedentele familiale de atopie(3).
Scale de severitate
Stabilirea gradului de severitate a dermatitei atopice se poate efectua utilizând anumite scale, precum Investigator Global Assessment (IGA), Scoring of Atopic Dermatitis (SCORAD) şi Eczema Area and Severity Index (EASI)(1). SCORAD reuneşte date privind gradul de extindere, intensitatea semnelor cutanate (roşeaţă, edem, cruste, leziuni de grataj, lichenificare, xeroză) şi simptome subiective (prurit, afectarea somnului). Un scor de peste 50 semnifică o dermatită atopică severă(4) (figura 1). Aceste sisteme complexe de atribuire a unui scor sunt folosite în special în studii clinice, fiind dificil de utilizat în practica clinică.
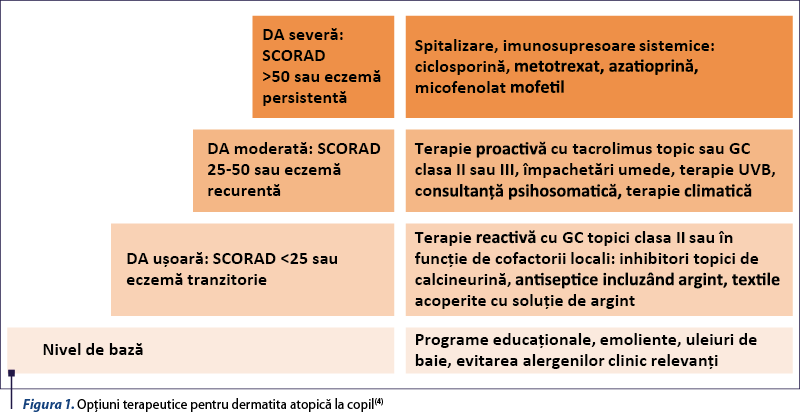
Explicaţii cauzale legate de aspectul refractar al dermatitei atopice
Lipsa de eficacitate a terapiei topice de primă linie este un indicator pentru recomandarea terapiei sistemice. Înainte de această decizie trebuie excluşi anumiţi factori care pot influenţa evoluţia inadecvată a dermatitei atopice(5). Cauzele care pot contribui la severitatea dermatitei atopice sunt: nerespectarea măsurilor generale/lipsa informării medicale adecvate(2), lipsa complianţei sau folosirea eronată a medicaţiei prescrise, existenţa unor factori de mediu agravanţi neidentificaţi, infecţii secundare şi reacţiile de hipersensibilitate la terapia topică sau la alţi alergeni(1).
a) Nerespectarea măsurilor generale. Educarea pacientului prin explicarea etiologiei, a principiilor patogenetice şi a rolului tratamentului actual, prezentarea măsurilor generale de prevenţie a exacerbărilor şi a conduitei zilnice de îngrijire a tegumentului pot îmbunătăţi calitatea vieţii şi reduce severitatea bolii(2). Trebuie luate în considerare şi preferinţele pacientului privind tipurile de terapie topică (loţiuni/creme/unguente)(5), dar şi costurile tratamentului.
b) Lipsa complianţei sau folosirea eronată a medicaţiei prescrise. Aderenţa slabă la tratament se poate datora temerilor atât din partea pacienţilor sau a părinţilor copiilor afectaţi, cât şi din partea medicilor, privind folosirea medicaţiei topice antiinflamatoare(5). Fobia pentru corticosteroizi este cea mai frecventă cauză pentru lipsa de complianţă la tratament.
c) Nerecunoaşterea factorilor agravanţi din mediul înconjurător. Factorii care pot exacerba o dermatită atopică sunt umiditatea scăzută, supraîncălzirea tegumentului, stresul emoţional, expunerea la iritanţi precum detergenţi, transpiraţie, salivă sau anumite fibre textile (lână)(1,2,5).
d) Infecţiile. Se vor exclude infecţiile secundare înainte de luarea în considerare a unei terapii sistemice. Între 76% şi 100% dintre pacienţii cu dermatită atopică şi răspuns inadecvat la tratament(2) prezintă colonizarea leziunilor cutanate cu stafilococ auriu, care poate fi un factor exacerbator. Leziunile purulente, cu cruste meliferice, sugerează o infecţie cu stafilococ auriu(1). Se recomandă folosirea limitată, pentru durată scurtă, a terapiei antibiotice. Unii medici recomandă antibiotic topic pentru portajul nazal(3). Suprainfecţii cu dermatofiţi din genul Malassezia, descrise ca placarde uscate cu scuame la nivelul scalpului sau zonei gâtului(6), pot necesita terapii topice sau sistemice antifungice, deşi rezultatele studiilor clinice au fost contradictorii(7). Anumite infecţii virale au fost asociate cu exacerbarea dermatitei atopice (herpes simplex tip 1 sau 2, virus coxsackie, molluscum contagiosum). Eczema herpeticum, declanşată de virusul herpes simplex, asociază vezicule, eroziuni/ulcere superficiale şi cruste hemoragice(1). Această afecţiune necesită recunoaştere promptă şi tratament antiviral sistemic(8). Leziunile induse de molluscum contagiosum constau din papule palide, grupate, cu centru ombilicat. Terapia în acest caz este suportivă, deşi prin diseminarea determinată de grataj poate necesita terapie topică antivirală sau crioterapie(6).
e) Reacţiile de hipersensibilitate la terapia topică sau la alţi alergeni. O exacerbare a dermatitei atopice trebuie diferenţiată de o posibilă reacţie de contact la vehicul sau la unele ingrediente din emoliente (de exemplu, lanolină, propilenglicol, etilendiamină, formaldehidă), la corticosteroizii topici sau alţi alergeni de contact (nichel, parfumuri etc.)(1). Pentru identificarea unui trigger alergenic de contact, se recurge la testarea cutanată patch.
În 30% dintre cazurile de dermatită atopică coexistă şi o alergie alimentară. Asociaţi în special copiilor sub 5 ani, cei mai frecvenţi alergeni alimentari sunt laptele, oul, glutenul, soia şi arahidele(2).
Terapia de primă linie
Corticosteroizi topici/inhibitori topici de calcineurină
Tratamentul dermatitei atopice vizează îmbunătăţirea calităţii vieţii, prin menţinerea integrităţii pielii: repararea funcţiei de barieră cutanată, reducerea pruritului şi prevenirea acutizărilor. Prima linie de intervenţie în ameliorarea unei acutizări presupune o perioadă de administrare topică intensivă de corticosteroizi, urmată de scăderea treptată a ritmului de aplicare. Iniţial se pot aplica de 1-2 ori/zi pentru 1-4 săptămâni(5). Alegerea tipului de corticosteroid depinde de localizarea leziunilor, extindere, disponibilitate şi costurile dermatocorticoizilor. Corticosteroizii de potenţă joasă sunt adecvaţi zonelor cu tegument subţire (faţă, gât, zona genitală) şi zonelor ocluzive (pliuri, zonele intertriginoase). Corticosteroizii de potenţă mare vor fi folosiţi pe zonele cu tegument mai gros (trunchi, extremităţi) şi pentru o durată scurtă(2). După rezolvarea episodului acut se poate recurge la terapia proactivă, de menţinere, cu aplicare de corticosteroid topic de potenţă mică sau inhibitor de calcineurină de două ori pe săptămână, pe zonele anterior afectate, prevenind recăderile(6). Pacienţii cu acutizări frecvente, în ciuda perioadei de inducţie cu corticosteroizi topici urmate de terapia proactivă, sunt candidaţi pentru terapia sistemică imunosupresoare (figura 2).
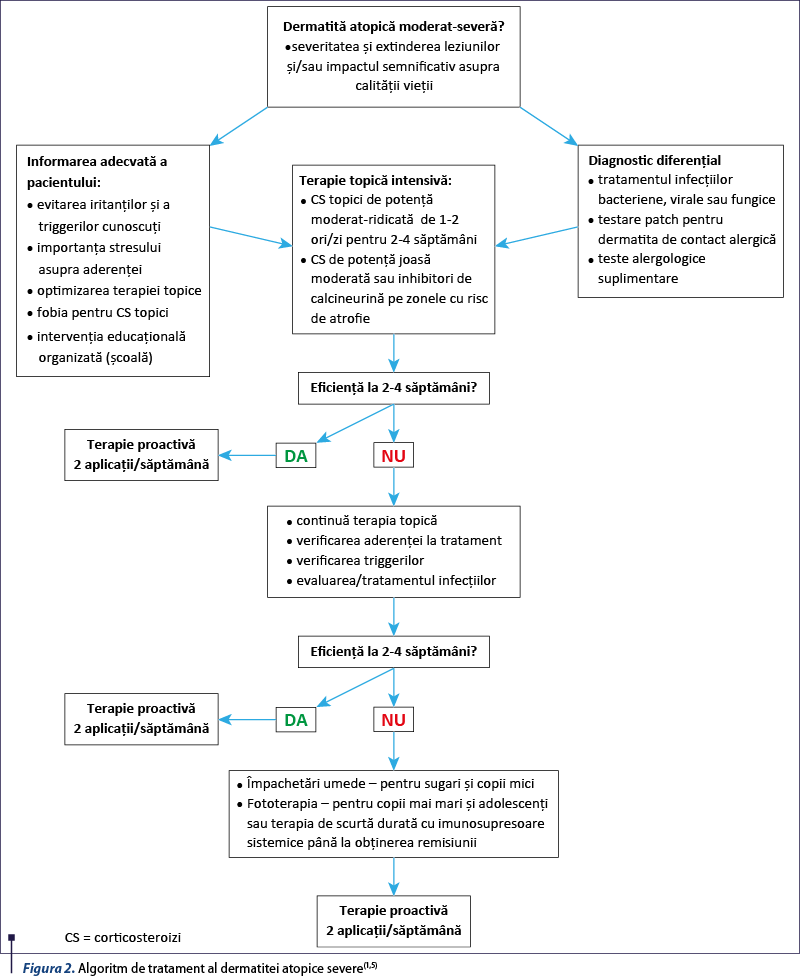
Împachetările umede
Terapia sistemică imunosupresoare poate asocia efecte adverse şi aproape toată este folosită off-label la copii. O alternativă pentru ameliorarea episodului acut, cu leziuni erozive, exsudative sau în care terapia topică nu este suportată, constă din împachetările umede(9). Acestea constau din aplicarea a două straturi de material de bumbac, unul umed direct pe pielea acoperită de emolient sau corticosteroizi şi altul uscat deasupra acestuia. Corticosteroizii topici utilizaţi sunt cei de potenţă joasă-medie, unele studii recomandând diluarea acestora în emolient pentru a preveni absorbţia sistemică (de exemplu, 1:19 pentru faţă şi corp)(1). Împachetările umede se pot aplica repetitiv de 1-2 ori/zi pentru 2-14 zile. Aceste pansamente pot fi ţinute două sau mai multe ore, cât pot fi tolerate, sau pot fi aplicate 15-30 de minute de 2-3 ori/zi(1). Reacţiile adverse asociate împachetărilor umede sunt: absorbţia sistemică crescută, disconfortul, foliculita. După remiterea episodului acut, se poate trece la terapia proactivă.
Terapia de linia a II-a
Fototerapia
Fototerapia cu UVB cu bandă îngustă reprezintă o opţiune la terapia sistemică, recomandată copiilor de peste 6 ani, care pot coopera, cu dermatită atopică refractară, fără răspuns la împachetările umede. S-a constatat o reducere a colonizării cu stafilococ şi o reducere a îngroşării stratului cornos(6). Se poate aplica de trei ori pe săptămână, pe o durată de 6-12 săptămâni(5), cu creşterea progresivă a dozelor la fiecare tratament(1). Dacă nu există ameliorare după 12 săptămâni, fototerapia ar trebui întreruptă. Dozele de fototerapie sunt cele mai mici care ar putea declanşa un slab eritem la 24 de ore şi sunt alese în funcţie de fototipul de piele. Studii retrospective descriu eficienţa fototerapiei la copii, dar pe o durată limitată, de 3-5 luni(3). Nu sunt oferite informaţii privind terapia pe termen lung în cazul copiilor care necesită tratament intensiv pentru mai mulţi ani. Reacţiile adverse asociate fototerapiei sunt: eritemul, arsurile, reactivarea virusului herpetic şi anxietatea(1). Contraindicaţiile absolute sunt: xeroderma pigmentosum, lupusul eritematos sistemic şi porfiria. Contraindicaţiile relative sunt: prezenţa nevilor displazici, istoric familial de cancere cutanate, imunodeficienţele, tratamentul cu medicamente fotoactive(10).
Terapia sistemică imunosupresoare
Terapia sistemică imunosupresoare include: ciclosporina, metotrexatul, micofenolat mofetil şi azatioprina, medicaţie off-label pentru copii, precum şi corticosteroizi sistemici.
Ciclosporina
Conform studiului din 2014, TREAT US & Canada, în colaborare cu echipa europeană TREAT (The European Treatment of severe Atopic eczema in children Taskforce), ciclosporina a fost cel mai frecvent folosită ca medicaţie de linia a II-a (33,6%), iar metotrexatul, de linia a III-a (26,2%)(8). Ciclosporina are un debut rapid de acţiune, iar beneficiul este constatat din primele săptămâni de tratament. Se administrează în doze de 3-5 mg/kg corp/zi de două ori pe săptămână pentru 2-4 luni(1). Ulterior, doza poate fi scăzută treptat, de exemplu cu 1 mg/kg/zi o dată la trei luni, până la obţinerea stabilităţii afecţiunii. Terapia intermitentă cu 3 mg/kg sau 5 mg/kg de două ori pe săptămână poate fi eficientă pentru a preveni recăderile(11). Reacţiile adverse cele mai frecvente depistate în diferitele studii au fost: tulburări gastrointestinale, creşterea creatininei, infecţii noi, cefalee şi parestezii. Contraindicaţiile administrării ciclosporinei sunt: disfuncţie renală sau hepatică, hipertensiune arterială, malignităţi anterioare, epilepsie, imunodeficienţe, folosirea concomitentă de agenţi imunomodulatori sau fototerapia(10).
Metotrexatul
Metotrexatul are un debut de acţiune mai lent, iar efectul este vizibil după 6-8 săptămâni(1). Se poate iniţia cu o doză-test de 5 mg/săptămână, cu creştere ulterioară cu 2,5-5 mg/săptămână, până la atingerea dozei eficiente(10). Doza alternativă de administrare este de 10-15 mg/m2 pe săptămână sau 0,2-0,7 mg/kg/săptămână. Dozele considerate eficiente sunt de 7,5 mg/săptămână (pentru copii < 5 ani), 10 mg/săptămână (copii de 6-10 ani), 15 mg/săptămână (pentru copii > 11 ani)(10). Într-un studiu efectuat pe 40 de pacienţi cu vârste cuprinse între 8 şi 14 ani s-a evidenţiat eficienţa similară între ciclosporină şi metotrexat(3). Se recomandă suplimentarea cu acid folic 1 mg/zi. Reacţiile adverse asociate metotrexatului sunt: tulburări gastrointestinale, hepatotoxicitate, supresia măduvei osoase şi, foarte rar, fibroză pulmonară idiopatică acută(1). S-a constatat că divizarea dozelor pe mai multe zile determină mai puţine afectări gastrointestinale – de exemplu, administrarea patru zile consecutiv(3). În timpul terapiei cu metotrexat se vor monitoriza hemoleucograma şi funcţia hepatică.
Micofenolatul mofetil
Studiile privind eficienţa micofenolatului mofetil în tratamentul dermatitei atopice la copii sunt limitate. Prezintă o eficienţă întârziată, dar un răspuns mai durabil după retragerea medicaţiei(3). Dozele iniţiale pot fi între 10 şi 40 mg/kg/zi, divizate în două administrări. Se poate creşte cu 500 mg la 2-4 săptămâni sau 600-1 200 g/m2/zi(10). Reacţiile adverse includ: tulburări gastrointestinale, mielosupresie şi infecţii.
Azatioprina
Câteva studii observaţionale urmăresc utilizarea azatioprinei la copii. Aceasta necesită determinarea tiopurin-metiltransferazei pentru a reduce riscul de mielotoxicitate, precum şi evaluarea hemogramei şi a funcţiei hepatice. Doza de început recomandată este de 2,5 mg/kg/zi dacă nivelul enzimei tiopurin-metiltransferazei este de 15,1-26,4 U/ml şi de 1 mg/kg/zi pentru un nivel al enzimei de 6,3-15,1 U/ml. În cazul în care nivelul enzimei este sub 6,2 U/ml, se caută o alternativă terapeutică(10). Reacţiile adverse frecvente sunt: mielosupresia, hepatotoxicitatea, tulburări gastrointestinale, creşterea riscului pentru infecţii şi cancere, mai ales în terapiile de lungă durată(1).
Corticosteroizii sistemici
Corticosteroizii sistemici ar trebui folosiţi restrictiv pentru o perioadă scurtă (sub 7 zile) în următoarele circumstanţe(12): în cazul lipsei sau contraindicaţiei altor opţiuni terapeutice; ca terapie de trecere către alte terapii sistemice sau fototerapie, pentru ameliorarea acutizărilor sau în cazurile cele mai severe. Doza zilnică nu trebuie să depăşească 0,5 mg/kg(9).
Alte terapii
Dupilumabul este un antagonist al receptorului alfa pentru IL4 şi IL13 aprobat din 2017 pentru tratamentul pacienţilor adulţi cu dermatită atopică moderat-severă. Pentru copii este folosit off-label şi există studii în curs care implică acest subgrup de populaţie. Conform studiilor pe adulţi, nu asociază efecte adverse, cu excepţia conjunctivitei, beneficiile instalându-se după două săptămâni de tratament(9).
Raportări de cazuri de dermatită atopică severă tratată cu imunoglobulină intravenoasă ca monoterapie au evidenţiat un răspuns pozitiv important la copiii cu nivel mare al imunoglobulinei E. Totuşi, studiile sunt controversate, dar poate fi folosită ca o ultimă alternativă la copiii cu dermatită atopică refractară(9).
Imunoterapia alergen‑specifică nu este recomandată actualmente ca opţiune terapeutică generală. Totuşi, o anumită îmbunătăţire a severităţii dermatitei atopice a fost evidenţiată de unele raportări de cazuri sau studii mici de tip cohortă(9,13). Un studiu dublu-orb, placebo-controlat, efectuat pe copii trataţi cu imunoterapie subcutanată cu extracte de acarieni (Dermatophagoides pternonyssinus), nu a demonstrat superioritatea imunoterapiei faţă de grupul placebo după 8 luni de tratament. Totuşi, continuarea acestui studiu încă 6 luni pentru o parte din pacienţi a arătat ameliorarea anumitor parametri obiectivi de severitate a dermatitei atopice(9).
Antihistaminicele H1 sunt frecvent administrate în practica medicală pentru ameliorarea pruritului. Există însă informaţii contradictorii privind eficacitatea tratamentului antihistaminic H1 asupra pruritului, iar majoritatea studiilor au arătat un efect slab sau nul asupra acestuia(9). Se preferă antihistaminicele sedative care pot reduce pruritul din timpul somnului prin efectul sedativ(6). La copii nu se recomandă folosirea acestora pe termen lung. Nu este recomandată folosirea antihistaminicelor topice. Un efect relativ antipruriginios s-a constatat în cazul fexofenadinei de 60 mg administrate în două doze(9). Antihistaminicele pot fi utile în dermatita atopică asociată cu urticarie. Sunt studii în curs care evaluează blocarea unui receptor de histamină alternativ, precum H4, care ar putea fi mai important în dermatita atopică(4). Terapiile topice (cortizonice, inhibitori de calcineurină), prin obţinerea controlului inflamaţiei, sunt mai eficiente în ameliorarea pruritului.
Concluzii
Cele mai multe informaţii privind terapia dermatitei atopice severe la copii sunt limitate la seriile de cazuri, iar studiile dublu-orb placebo-controlate publicate au inclus un număr mic de pacienţi urmăriţi pentru o perioadă scurtă. Având în vedere efectele adverse potenţiale, înainte de decizia iniţierii terapiei sistemice imunosupresoare, sunt importante reevaluarea pacientului şi analiza aplicării şi respectării terapiei convenţionale topice. Comunicarea adecvată între medic şi pacient/părinte, precum şi informarea adecvată sunt foarte importante în reducerea severităţii dermatitei atopice. Ciclosporina pare să prezinte cele mai puternice dovezi privind eficienţa şi induce cel mai rapid remisiunea afecţiunii, dar poate fi mai puţin adecvată pe termen lung. Noi tratamente imunomodulatoare biologice constituie terapii promiţătoare şi urmează a fi validate în tratamentul dermatitei atopice severe.
Bibliografie
- Spergel JM, Lio PA. Management of severe atopic dermatitis (eczema) in children. UpToDate. Retrieved in January 10, 2018 from https://www.uptodate.com/contents/management-of-severe-atopic-dermatitis-eczema-in-children.
- Golpour M, Ghaffari J, Dabbaghzadeh A, Rezaiefard J. Management of Children with Atopic Dermatitis: A Narrative Review. J Pediatr Rev. 2017 Jan;5(1):e7474.
- Slater NA, Morrell DS. Systemic therapy of childhood atopic dermatitis. Clin Dermatol. 2015;33(3):289–99.
- Wollenberg A, Oranje A, Deleuran M, et al. ETFAD/EADV Eczema Task Force 2015 position paper on diagnosis and treatment of atopic dermatitis in adult and paediatric patients. J Eur Acad Dermatol Venereol. 2016;30:729-747.
- Simpson EL, de Bruin‐Weller M, Flohr C et al. When does atopic dermatitis warrant systemic therapy? Recommendations from an expert panel of the International Eczema Council. J Am Acad Dermatol. 2017;77:623–33.
- Dimitriades VR, Wisner E. Treating pediatric atopic dermatitis: current perspectives. Pediatric Health Med Ther. 2015 Jun 25;6:93-99.
- Glatz M, Bosshard P, Schmid-Grendelmeier P. The role of fungi in atopic dermatitis. Immunol Allergy Clin North Am. 2017;37:63-74.
- Totri CR, Eichenfield LF, Logan K, Proudfoot L, Schmitt J, Lara-Corrales I, et al. Prescribing practices for systemic agents in the treatment of severe pediatric atopic dermatitis in the US and Canada: the PeDRA TREAT survey. J Am Acad Dermatol. 2017;76(2):281–5.
- Wollenberg A, Barbarot S, Bieber T, Christen-Zaech S et al. Consensus based European Guidelines for Treatment of Atopic Eczema 1 (Atopic Dermatitis) in Adults and Children. European Dermatology Forum. 2018.
- Chong JH, Koh MJA. Non-topical management of recalcitrant paediatric atopic dermatitis. Arch Dis Child. 2017 Jul;102(7):681-686.
- Garrido Colmenero C, Blasco Morente G, Tercedor Sánchez J. Oral Cyclosporine Weekend Therapy: A New Maintenance Therapeutic Option in Patients with Severe Atopic Dermatitis. Pediatr Dermatol. 2015; 32:551.
- Drucker AM, Eyerich K, de Bruin-Weller MS, et al. Use of systemic corticosteroids for atopic dermatitis: International Eczema Council consensus statement. Br J Dermatol. 2017.
- Darsow U, Forer I, Ring J. Allergen-specific immunotherapy in atopic eczema. Curr Allergy Asthma Rep. 2011;11(4):277-83.
Articole din ediţiile anterioare
Selecţia şi importanţa haptenelor din testarea patch cu alergene de contact la pacienţii cu eczemă atopică
Fiziopatologia dermatitei atopice este complexă şi multifactorială, la dezvoltarea ei contribuind predispoziţia genetică, defectele de barieră cuta...
Actualizări asupra infecţiei cu Molluscum contagiosum în dermatita atopică
Infecţia cu Molluscum contagiosum (MC) este relativ frecvent întâlnită la populaţia pediatrică şi afectează tegumentele şi/sau mucoasele. Infecţia ...
Dermatita atopică şi astmul – interrelaţii clinice
În ultimele decenii s-a înregistrat o creştere semnificativă a incidenţei bolilor alergice, afectând 20% din populaţia mondială, în special copiii ...