Endometrial malignant neoplasms are one of the most common lesions of the female reproductive tract, new cases being described each year. Both precursor endometrial lesions and endometrial malignant neoplasms are associated with numerous risk factors such as obesity, diabetes, hypertension and estrogenic hyperstimulation. Besides the rather difficult problem of the differential diagnosis between hyperplasia and endometrial carcinoma, the important relationship between the two classes of entities is given by the progression of endometrial hyperplasia to carcinoma and triggering molecular mechanisms. Endometrial cancer is represented by tumors with good prognosis and treatment response and by very aggressive tumors that are a major contributor to the increase in deaths from uterine cancer. Currently we are trying to integrate the histopathologic appearance of endometrial cancer with the pathogenic mechanisms to identify new and clinically important prognostic factors. This study has identified precursor lesions and endometrial carcinoma by analyzing an extensive casuistry on clinical, histopathological and immunohistochemical criteria, according to current concepts. The aim of the study was to create a characteristic profile, depending on clinical, histopathological and biomolecular factors with further therapeutic utility in modulating attitude and stratifing the risk of premalignant and malignant endometrial lesions and identifying the population group prone to developing these disorders.
Importanţa testelor imunohistochimice în diagnosticul pozitiv al leziunilor epiteliale preneoplazice şi neoplazice endometriale
The importance of immunohistochemical tests in the positive diagnosis of preneoplastic and neoplastic endometrial epithelial lesions
First published: 15 octombrie 2015
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Gine.3.3.2015.4810
Abstract
Rezumat
Neoplaziile maligne endometriale reprezintă una dintre cele mai frecvente leziuni ale tractului reproducător feminin, cazuri noi fiind descrise în fiecare an. Atât leziunile precursoare endometriale, cât şi neoplaziile maligne endometriale sunt asociate cu numeroşi factori de risc cum ar fi obezitatea, diabetul, hipertensiunea şi hiperstimularea estrogenică. Pe lângă problemele destul de dificile de diagnostic diferenţial între hiperplazie şi carcinomul de endometru, relaţia importantă între cele două clase de entităţi este dată de progresia hiperplaziei endometriale către carcinom şi de mecanismele moleculare declanşatoare. Cancerul endometrial este reprezentat atât de tumori cu răspuns terapeutic şi prognostic bun, cât şi de tumori mai puţin frecvente, care pot fi foarte agresive şi care contribuie major la creşterea ratei de decese prin cancer uterin. În prezent se doreşte integrarea aspectului histopatologic al cancerului endometrial cu mecanismele patogenice pentru a identifica noi elemente cu importanţă clinică şi prognostică. Studiul de faţă a identificat leziunile precursoare şi carcinoamele endometriale prin analiza unei cazuistici extinse, cu caracterizarea acestora pe criterii clinice, histopatologice şi imunohistochimice conform conceptelor actuale. S-a încercat crearea unui profil caracteristic în funcţie de aspectele clinice, histopatologice şi biomoleculare cu utilitate în modularea atitudinii terapeutice ulterioare, precum şi stratificarea riscului de apariţie a leziunilor premaligne şi maligne endometriale, cu stabilirea unor grupe populaţionale predispuse sau nu la dezvoltarea acestor afecţiuni.
Introducere
Cancerul endometrial reprezintă o entitate heterogenă, cu comportament biologic extrem de diferit şi, prin urmare, creează necesitatea unui tratament individualizat. Carcinomul endometrial se dezvoltă ca urmare a unei acumulări de alterări ale căilor de reglare celulară, cum ar fi activarea oncogenelor şi inactivarea genelor supresoare tumorale, care duce la modificări în creşterea celulară. Unele dintre aceste modificări moleculare par a fi mai specifice în tipul I, iar altele în tipul II de carcinom endometrial (Doll A., 2008).
Carcinomul endometrial se dezvoltă din modificările de la nivelul epiteliului endometrial de suprafaţă. Ambele tipuri de cancer endometrial (endometrioid şi nonendometrioid) au leziuni precursoare potenţial precanceroase, a căror detectare ar putea fi utilă în deciziile de diagnostic şi tratament.
Existenţa leziunilor precursoare endometriale a fost recunoscută de mult timp, dar folosirea unor terminologii şi a unor clasificări diferite de-a lungul timpului a făcut ca reproductibilitatea rezultatelor să fie destul de scăzută şi există încă multe controverse privind potenţialul acestora de evoluţie spre malignitate.
Adenocarcinomul endometrial reprezintă cea mai frecventă malignitate a tractului genital feminin în ţările în care eficienţa programelor de screening pentru carcinomul cervical a dus la scăderea incidenţei acestei neoplazii.
Clinicobiologic, există două tipuri distincte: 80% dintre adenocarcinoamele endometriale sunt de tip I, endometrioide (estrogenodependente), restul fiind estrogenindependente, de tip II - carcinomul seros şi cel cu celule clare. Tipul I apare la vârste mai mici, se asociază de obicei cu leziuni de hiperplazie, are prognostic mai bun şi exprimă receptori de estrogen şi progesteron, în timp ce tipul II apare pe endometru atrofic, are prognostic rezervat şi de obicei nu are receptori pentru estrogen şi progesteron (Zaino R.J., 2003, Feeley K.M., 2001).
Cu toate acestea, chiar şi pentru modificările endometriale cunoscute a prezenta risc de progresie către adenocarcinom, definirea histologică, precum şi gradul lor de risc, este încă subiect de controversă. În prezent, în concordanţă cu modelul dualist de tumorigeneză endometrială, se presupune că există, de asemenea, două tipuri diferite de leziuni precanceroase endometriale (Yi X., 2008). Modificările moleculare din cele două tipuri majore de adenocarcinom endometrial sunt semnificativ diferite, aceasta sugerând că apar ca urmare a unor factori diferiţi, urmând căi specifice de iniţiere şi progresie a carcinogenezei.
Astăzi se consideră că doar leziunile hiperplazice cu atipii sunt precursorii adenocarcinomului endometrial, carcinogeneza neurmând obligatoriu secvenţa hiperplazie endometrială indusă hormonal - hiperplazie atipică – carcinom endometrial.
Există multiple modalităţi de investigare a endometrului, dar obţinerea de material biopsic şi evaluarea prin examen histopatologic reprezintă „gold-standardul” pentru depistarea leziunilor precursoare şi a carcinomului endometrial. În prezent, biopsia endometrială reprezintă cea mai folosită metodă pentru prelevarea endometrului, iar evaluarea histologică este standardul pentru evaluarea leziunilor precursoare ale carcinomului endometrial (Walker J.L., 1999).
Evaluarea complexă a alterărilor care apar la nivel biomolecular şi a implicaţiilor acestora în reglarea creşterii tumorale şi apoptozei, precum şi stabilirea unor factori cu rol în progresia tumorală pot constitui fundamentul dezvoltării unor noi strategii terapeutice în leziunile premaligne şi maligne ale endometrului ţintite pe bazele moleculare ale procesului carcinogenetic.
Material şi metodă
Lotul de studiu a fost reprezentat atât de biopsii şi chiuretaje endometriale, cât şi de piesele operatorii - histerectomii.
Datele au fost colectate din foile de observaţie clinică şi rapoartele histopatologice ale pacientelor: vârsta, statusul reproductiv, motivele recoltării biopsiei/chiuretajului sau ale histerectomiei, alte antecedente ginecologice, diagnosticul histopatologic, alte leziuni asociate etc. Analiza şi interpretarea statistică a datelor a fost realizată cu ajutorul programului de statistică IBM Statistics, versiunea 19.
Secţiunile histologice au fost marcate utilizând coloraţia standard hematoxilină eozină. Reacţiile imunohistochimice s-au realizat pe secţiunile de 4 microni obţinute din blocurile incluse la parafină, care au fost întinse pe lame de sticlă pretratate cu polilizină. Rezultatele s-au vizualizat prin colorarea în brun cu ajutorul cromogenului diaminobenzidină (DAB). Reacţia a apărut pozitivă la nivelul membranei, citoplasmei sau nucleului, în funcţie de tipul de anticorp.
Panelul de anticorpi utilizaţi în studiul nostru este redat în tabelul 1.
Rezultate
Studiul a fost realizat pe un lot de 560 de piese histopatologice reprezentate de prelevate biopsice şi de rezecţie chirurgicală care au fost diagnosticate cu leziuni endometriale de tip hiperplazie sau tumori maligne - 369 de blocuri de parafină cu fragmente tisulare obţinute prin curetaj biopsic şi 191 de blocuri de parafină obţinute în urma intervenţiei chirurgicale de histerectomie.
Pacientele incluse în studiu au avut vârste cuprinse între 31 şi 84 de ani, cu o medie de vârstă de 52,87 ani. Am remarcat o preponderenţă a pacientelor din grupa de vârstă 40-50 de ani, rezultând că femeile aflate în post-menopauză sunt cele mai afectate de o patologie endometrială. Ea a variat într-un interval mic, în funcţie de subtipul de hiperplazie, având cea mai mică valoare în cazul hiperplaziei simple şi complexe fără atipii şi cea mai mare în cazul celei complexe cu atipii. În majoritatea cazurilor, intervenţia chirurgicală a fost de tip histerectomie totală cu anexectomie bilaterală (174 de cazuri).
Lotul de paciente cu modificări de tip hiperplazie endometrială a fost alcătuit din 371 de cazuri - 289 de cazuri de hiperplazie fără atipii şi 82 de cazuri de hiperplazie cu atipii. 28% din hiperplaziile atipice diagnosticate biopsic au prezentat ulterior adenocarcinom bine diferenţiat, susţinând astfel teoria existenţei sincrone a leziunilor precursoare şi franc maligne.
Cel mai frecvent simptom a fost reprezentat de sângerările vaginale anormale. Din punct de vedere macroscopic, hiperplaziile endometriale au fost caracterizate de prezenţa unui endometru îngroşat, peste 4 mm, iar carcinoamele endometriale au fost reprezentate de mase expansive, polipoide, friabile, cu arii de hemoragie şi uneori necroză (figura 1)

În funcţie de aspectele clinicopatologice, moleculare, imunohistochimice şi genetice, carcinoamele endometriale se împart în două categorii majore: tipul I - endometrioid şi respectiv tipul II - nonendometrioid, carcinomul seros şi carcinomul cu celule clare. Carcinoamele endometrioide au fost caracterizate de prezenţa unor structuri glandulare, similare endometrului normal, dar care au prezentat diferite grade de diferenţiere. Zonele glandulare au alternat în unele cazuri cu arii solide şi arii cu pattern papilar.
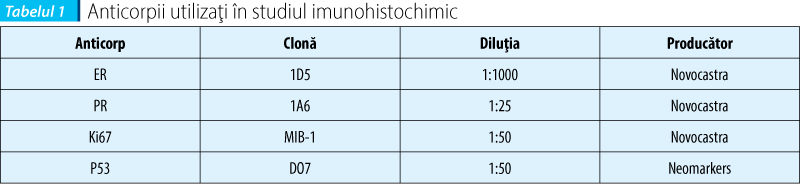
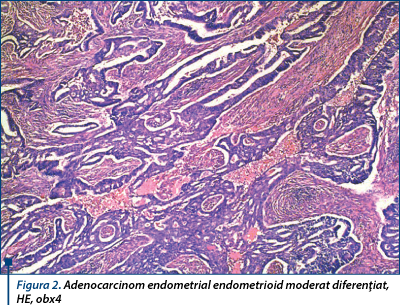
În 178 de cazuri au fost identificate modificări de tip carcinom endometrial: 164 cu carcinom endometrial endometrioid sau tipul I (figura 2) şi 14 cu carcinom endometrial nonendometrioid sau tipul II, dintre care 3 seroase, 3 cu celule clare, 7 mixte (4 cazuri de adenocarcinoame mixte de tip endometrioid şi seros şi 3 de tip mixt endometrioid şi cu celule clare) şi un carcinom endometrial nediferenţiat. În carcinoamele endometriale de tip seros a fost frecvent prezentă configuraţia papilară, cu arii solide şi stratificare epitelială. Celulele tumorale au prezentat nuclei pleomorfi, hipercromi, cu macronucleoli eozinofili (grad nuclear 3) (figura 3).
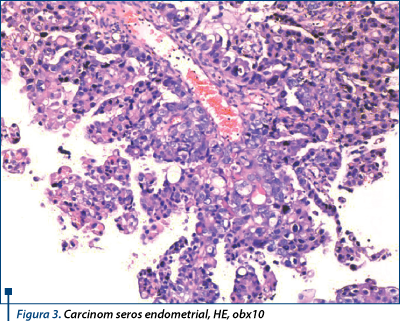
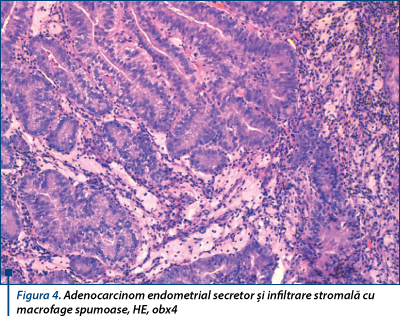

În 16 cazuri am identificat arii de diferenţiere scuamoasă caracterizate prin prezenţa de punţi intercelulare sau morule scuamoase. În 3 cazuri am identificat arii tumorale cu aspect secretor, dar care nu au avut decât aspect focal şi au fost însoţite de infiltrare cu celule spumoase de natură macrofagică (figura 4).
Majoritatea cazurilor au fost gradate histologic în: G1 - bine diferenţiat (121 de cazuri), 40 de cazuri au fost G2 - moderat diferenţiat şi 16 cazuri G3 - slab diferenţiat.
Studiul gradului de invazie la nivelul peretelui uterin a evidenţiat cantonarea la nivelul mucoasei în două cazuri, iar în 113 cazuri invazia a fost limitată la miometru (în 79 de cazuri mai puţin de 50% din grosimea peretelui, în 34 de cazuri peste 50%). În 25 de cazuri, carcinomul a fost extins la nivelul colului uterin, coarnelor uterine, anexelor sau vaginului.
Pentru gradarea adenocarcinoamelor endometrioide am folosit sistemul de gradare FIGO, tratamentul ulterior fiind bazat pe baza acestei stadializări (tabelul 2).
Atât biomarkerii individuali, cât şi evidenţierea unor paneluri de markeri imunohistochimici pot fi relevante pentru diagnosticul şi evoluţia proliferării neoplazice, oferind informaţii suplimentare faţă de datele clinicopatologice. Biomarkerii de prognostic sunt legaţi de supravieţuirea pacientelor, independent de tratament. Aceştia pot fi implicaţi în procesele de carcinogeneză. Biomarkerii predictivi oferă informaţii cu privire la răspunsul aşteptat de la un pacient la tratament şi reprezintă metoda principală de dezvoltare a medicinei personalizate. Profilul imunohistochimic al cazurilor luate în studiu a variat în funcţie de parametrii clinici şi histopatologici. În cazurile pozitive, expresia nucleară a receptorilor pentru estrogen şi progesteron a fost identificată la nivelul celulelor epiteliale şi stromale în proporţii diferite. În hiperplaziile fără atipii, expresia receptorilor pentru ER s-a corelat direct proporţional cu expresia receptorilor pentru PR în celulele epiteliale glandulare, expresia ER variind între 0 şi 90%, iar cea a PR, între 3 şi 90%. În cazul hiperplaziilor endometriale atipice, expresia ER a variat între 0 şi 60%, iar cea a PR, între 15 şi 85% (figura 5).

În cazul hiperplaziilor atipice am identificat o valoare medie mai mare a pozitivităţii pentru PR, spre deosebire de celelalte subtipuri histologice la care imunomarcajul pentru ER a prezentat valori mai mari. În adenocarcinoamele endometriale studiate, expresia receptorilor ER şi PR s-a corelat cu gradul histologic al tumorilor, variind între 0 şi 95% pentru ER şi 0 şi 90% pentru PR (figura 6).
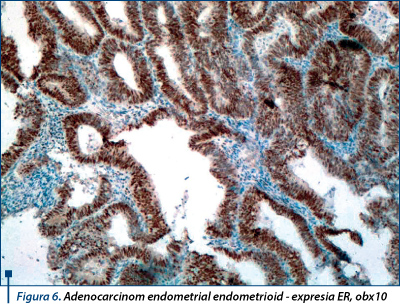
Expresia receptorilor de estrogen (ER) şi progesteron (PR) a fost marcat crescută în adenocarcinoamele endometrioide bine diferenţiate (85-90%, respectiv 85-95%) şi moderat diferenţiate (75-85%, respectiv 80-90%), scăzând semnificativ în cele slab diferenţiate (50-60%, respectiv 40-50%). Au existat cazuri de adenocarcinoame slab diferenţiate sau arii slab diferenţiate, în care receptorii ER şi PR au fost negativi în celulele tumorale (figura 7).
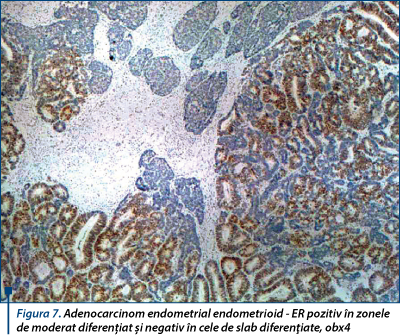
Receptorii pentru estrogen şi progesteron au fost exprimaţi predominant în adenocarcinoamele endometrioide de gradele 1 şi 2 FIGO. În carcinoamele nonendometrioide de tip adenocarcinom seros nu am identificat expresie pentru estrogen şi progesteron, iar în carcinoamele cu celule clare, expresia ER a fost prezentă în proporţie de 20-30%, iar pentru PR a fost negativă.
Marcajul imunohistochimic cu p53, o genă supresoare tumorală, al carcinoamelor endometriale analizate a arătat o proporţie mai mare a cazurilor negative decât a celor pozitive, dat fiind şi procentul mai mare al carcinoamelor endometrioide în lotul studiat. Procentul mediu de pozitivitate pentru p53 a fost de 11,53% pentru carcinoame şi aproximativ jumătate din acesta pentru hiperplazii, în timp ce majoritatea cazurilor s-au situat în jurul valorilor de 10-20%. Imunomarcajul p53 pe tipuri histopatologice a fost mai puternic şi mai difuz în carcinoamele seroase comparativ cu cele cu celule clare şi endometrioide (figura 8). Endometrul normal adiacent proliferărilor tumorale şi stroma intercalată au fost negative pentru p53.
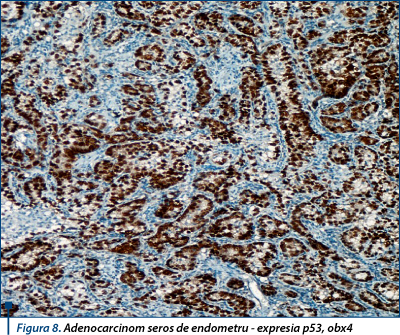
Expresia p53 a fost rară în carcinoamele endometrioide, unde am identificat frecvent o slabă pozitivitate în mai puţin de 50% din nucleii celulelor tumorale. Supraexpresia p53 (expresia intensă în mai mult de 75% din nucleii celulelor tumorale) ce rezultă din mutaţia şi acumularea proteinei mutante p53 a fost exprimată într-o minoritate de cazuri de adenocarcinoame endometrioide FIGO de gradele 2 şi 3.
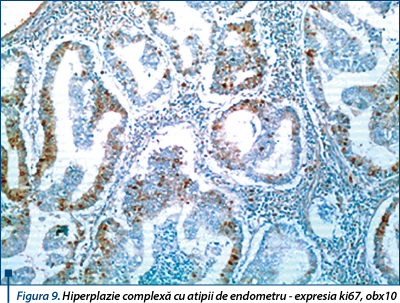
Expresia şi distribuţia topografică a indexului de proliferare ki67 sunt în strânsă legătură cu ciclul celular. S-a realizat evaluarea proliferării celulare în fiecare compartiment celular al endometrului în lotul de studiu, atât în leziunile de tip hiperplazie sau carcinom, cât şi în ariile de endometru normal adiacent leziunilor. Indicele de proliferare ki67 nu a prezentat o evoluţie liniară de la benign la malign, cu indice mai mic în hiperplazia simplă faţă de endometrul normal, dar a crescut liniar de la hiperplaziile fără atipii la cele cu atipii şi adenocarcinom. În cazul hiperplaziilor endometriale, procentul de pozitivitate pentru indicele de proliferare ki67 a crescut de la hiperplaziile fără atipii la cele cu atipii. În hiperplaziile endometriale din studiul nostru, ki67 a prezentat pozitivitate în celulele epiteliale glandulare, în aproximativ 3-35% din celule. Hiperplaziile fără atipii au prezentat valori uşor crescute ale indicelui de proliferare faţă de cele ale hiperplaziilor cu atipii (5-35% versus 3-30%) (figura 9).
Pozitivitatea pentru ki67 în adenocarcinoamele endometriale a prezentat o paletă largă de valori, cele mai multe situate în intervalul 10-40%, valorile cele mai mari fiind întâlnite în carcinoamele seroase.
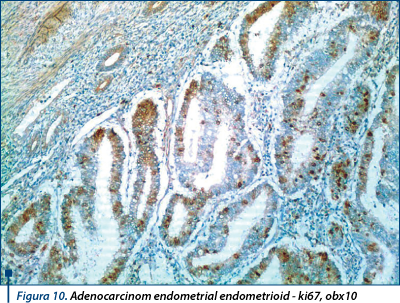
În adenocarcinoamele endometrioide bine şi moderat diferenţiate au prezentat pozitivitate de 20-40% în nucleii celulelor tumorale, aspect care se corelează cu gradul histologic şi tipul histologic, acestea din urmă având un prognostic favorabil (figura 10).
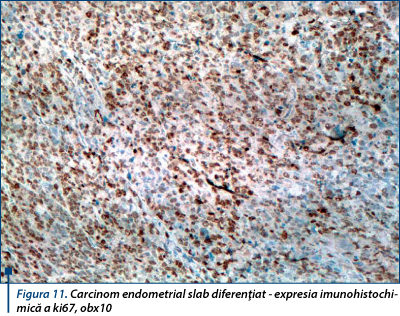
În studiul realizat, indexul ki67 a fost foarte mare în carcinoamele seroase, carcinoamele cu celule clare, scuamoase şi nediferenţiate, acestea aparţinând unui tip de tumori cu comportament agresiv (figura 11).
Discuţii
Carcinomul endometrial este una dintre cele mai frecvente malignităţi ale tractului genital feminin, reprezentând a patra formă de cancer la femeile din ţările dezvoltate (http://globocan.iarc.fr).
Cancerul reprezintă o problemă importantă de sănătate publică din cauza afectării calităţii vieţii, morbidităţii şi mortalităţii ridicate pe care o determină, prin acestea exercitând o presiune socială crescută prin costul investigaţiilor, tratamentelor şi suportului social care trebuie acordat celor afectaţi de această maladie. Mijloacele moderne de diagnostic şi tratament au îmbunătăţit prognosticul şi calitatea vieţii la bolnavii de cancer. Identificarea, clasificarea şi determinarea potenţialului evolutiv al leziunilor premaligne reprezintă o etapă importantă în lupta împotriva cancerului şi a consecinţelor acestuia. Depistate, clasificate şi diagnosticate precoce şi adecvat, aceste leziuni pot fi curabile, pot regresa sub tratament sau îşi pot încetini evoluţia.
Deşi carcinomul endometrial apare la vârste mai înaintate, progresele medicinei moderne reflectate în creşterea speranţei de viaţă readuc în atenţie această malignitate cu incidenţă în creştere. Astfel, terapia pentru alte afecţiuni neoplazice, cum ar fi Tamoxifenul, terapia de substituţie hormonală la femei în menopauza fiziologică sau chirurgicală pot duce la creşterea frecvenţei leziunilor precursoare endometriale şi a carcinomului, cunoscută fiind implicarea suprastimulării estrogenice în patogenia acestor leziuni.
O altă problemă importantă este reprezentată de prezervarea capacităţii reproductive a femeilor aflate în perioada fertilă, la care este descoperită o leziune premalignă şi dilema în care se află atât medicul, cât şi pacientul în faţa acestei situaţii.
Stabilirea unor clase de leziuni caracterizate cât mai complex din punct de vedere epidemiologic, clinic, histopatologic, biomolecular şi prognostic este de importanţă crucială în abordarea integrată a terapiei acestor leziuni, cu scăderea incidenţei leziunilor maligne avansate şi agresive, în creşterea calităţii vieţii şi a speranţei de viaţă, cu reducerea consecutivă a costurilor materiale şi sociale.
Vârsta medie de apariţie este de 63 de ani, majoritatea cazurilor apărând la femei peste 50 de ani. Carcinomul endometrial este rar înainte de 40 de ani, incidenţa creşte odată cu vârsta, cu un maxim la 75-79 de ani şi o vârstă medie de 66,6 ani (Trimble C. L., 2012). Leziunile precursoare ale carcinomului endometrial apar în special la femeile în jurul vârstei de 50-54 de ani şi rareori înainte de 30 de ani. Hiperplaziile fără atipii apar cu o decadă mai devreme decât cele cu atipii (Reed S. D., 2009).
În trecut s-a sugerat că hiperplazia de endometru este un precursor al carcinomului endometrial, leziunile începând cu hiperplazia simplă şi evoluând spre leziuni mai avansate, în final dezvoltându-se carcinomul. Astăzi se cunoaşte faptul că nu toate hiperplaziile endometriale au acelaşi potenţial evolutiv şi acesta poate fi evaluat pe baza aspectelor morfopatologice. Din punct de vedere evolutiv, unele hiperplazii endometriale revin la normal spontan sau cu tratament medical, altele persistă ca hiperplazii şi doar unele progresează spre carcinom endometrial. În general, formele cu atipii citologice sunt mai susceptibile de a dezvolta carcinom decât cele fără atipii.
Hiperplazia endometrială complexă atipică reprezintă o leziune precursoare, ea putând progresa în timp către carcinom endometrial în 5% până la 25% din cazuri (D’Andrill G., 2012). În studiul nostru am identificat 20% din cazuri ca aparţinând acestui subtip.
În ciuda unei înţelegeri tot mai aprofundate a biologiei carcinoamelor endometriale, diferenţierea leziunilor precursoare de cancerul invaziv pe baza biopsiei este dificilă.
Managementul chirurgical reprezintă un tratament acceptabil atât pentru hiperplazia endometrială, cât şi pentru cazurile de carcinom, dar gradul de extensie al operaţiei depinde de diagnosticul histologic. Metodele imperfecte de recoltare sau de prelucrare a probelor, împreună cu criteriile de diagnostic subiective contribuie la dificultatea detectării şi clasificării leziunilor.
Abordarea terapeutică a hiperplaziilor endometriale a reprezentat încă de foarte multă vreme una dintre cele mai mari controverse din ginecologie, datorită faptului că, deşi această leziune nu este malignă, reprezintă un precursor de cancer invaziv (Desforges J.F., 1993).
Rezultatul histopatologic stabileşte primul diagnostic şi, în funcţie de subtipul histologic şi de gradul de diferenţiere, clasifică leziunea în clase prognostice. Unul dintre obiectivele principale în elaborarea cu exactitate a diagnosticului este stabilirea unei terapii optime şi evitarea unor intervenţii chirurgicale excesive.
În prezent, sunt descrişi numeroşi biomarkeri utilizaţi în diagnosticul şi conduita terapeutică atât a leziunilor precursoare, cât şi a tumorilor maligne. Unul dintre diagnosticele cele mai dificile şi slab reproductibile este hiperplazia endometrială atipică şi există numeroase studii în literatură ce au încercat să creeze un panel de anticorpi care să ofere informaţii cu privire la substratul molecular şi comportamentul biologic al acestei leziuni (Allison K.H, 2008).
Expresia receptorilor steroidieni joacă un rol semnificativ în tumorigeneza endometrială. Estrogenul se leagă la receptorii corespunzători din nucleu şi iniţiază expresia genică; în acelaşi timp, stimulând proliferarea celulară, estrogenul creşte concomitent rata de apariţie a mutaţiilor (Markova I., 2010).
Statusul receptorilor steroidieni, mai ales al receptorilor de progesteron, este corelat cu gradul histologic şi cu rata de supravieţuire, numeroase studii susţinând faptul că prezenţa şi intensitatea expresiei ER şi PR se asociază cu stadiul bolii, gradul de diferenţiere şi cu rata de supravieţuire. Absenţa receptorilor steroizi este considerată un factor de prognostic negativ, corelându-se cu un comportament biologic agresiv al tumorii şi cu un prognostic nefavorabil.
Kinetica tumorală este dată de turnoverul celular, dezvoltarea şi creşterea neoplazică malignă fiind asociate cu dereglări ale proliferării celulare şi/sau ale apoptozei. Această rată a proliferării a fost stabilită în studiul nostru utilizând markerul ki67.
Deşi indicele de proliferare ki67 nu a prezentat o evoluţie liniară de la benign la malign, datele noastre au fost compatibile cu cele din literatură, cu indice mai mic în hiperplazia simplă faţă de endometrul normal (Ioffe O.B. , 1998).
Mai mulţi markeri ai proliferării celulare sunt prezenţi în cancerul endometrial. Identificarea unui număr crescut de mitoze, expresia crescută a markerilor de proliferare tumorală (PHH3), precum şi niveluri ridicate ale expresiei ki67 sunt considerate markeri de proliferare ai celulelor tumorale şi sunt asociate cu caracteristici agresive şi supravieţuire redusă în carcinoamele endometriale (Stefansson I.M., 2004).
Gena supresoare tumorală p53, o genă supresoare tumorală majoră, este localizată pe cromozomul 17p şi codifică pentru un factor nuclear de transcripţie. TP53 este frecvent modificată în carcinoamele endometriale, cel mai adesea în carcinoamele de tip II, şi este asociată cu un comportament agresiv şi supravieţuire redusă (Lax S.F, 2000 ).
În studiul efectuat, am analizat prezenţa mutaţiei p53 prin detecţie imunohistochimică. Trebuie luat în considerare faptul că absenţa imunoreacţiei nu exclude prezenţa mutaţiei, deoarece anticorpul utilizat nu detectează mutaţiile de tip frame shift sau codon stop. De asemenea, la pacientele la care s-a efectuat radioterapie, leziunile la nivelul ADN-ului pot determina acumularea p53 de tip sălbatic (McCallum D.E., 1999).
Prezenţa sau absenţa hiperplaziei este importantă în patogeneza şi în evaluarea comportamentului biologic al carcinomului endometrial, în special expresia p53 în angiogeneză. Kaku T. şi colaboratorii (1999) au găsit că semnificativ de multe paciente au avut carcinom cu hiperplazie asociată şi că expresia p53 a fost observată în zona carcinomatoasă la pacienţii cu hiperplazie (30,8%), comparativ cu cei fără hiperplazie (59,1%) (Kaku T., 1999).
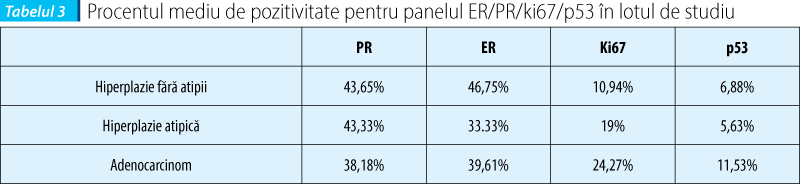
În urma rezultatelor obţinute în studiu, am considerat panelul ER/PR/Ki67/p53 ca fiind cel cu rezultatele cele mai semnificative pentru studiul realizat (tabelul 3).
Prin analiza indexului de proliferare ki67, am observat creşterea progresivă a acestuia cu tipul histologic şi gradul de diferenţiere. Astfel, în cazul carcinoamelor endometrioide s-au înregistrat cele mai mici valori ale indexului de proliferare celulară, valoarea ki67 crescând progresiv cu gradul histologic al adenocarcinomului endometrioid.
Rezultatele unui studiu care şi-a propus să analizeze valoarea prognostică a ER, PR, p53 şi ki67 în corelaţie cu rata de supravieţuire şi riscul de recidivă într-un lot alcătuit din 65 de cazuri de cancer endometrial au demonstrat o rată de supravieţuire superioară în cazurile cancerelor endometriale în stadiu şi grad histologic mic, ER/PR pozitive, şi ki 67 scăzut (maximum 35%) faţă de cazurile în stadiu avansat, cu diferenţiere slabă, ER/PR negative, şi ki67 >35% (rata de supravieţuire cea mai mică s-a înregistrat în grupul tumorilor cu cele mai mari valori pentru ki67). Astfel, statusul ER/PR şi al ki67 au rol de factori de prognostic independenţi pentru supravieţuire. Expresia ki67 este totodată un factor de prognostic independent pentru recidiva tumorală.
Concluzii
Numeroase leziuni benigne, dar şi preneoplazice şi maligne sunt întâlnite în timpul examinării de rutină a biopsiilor endometriale, iar acestea pot da naştere la dificultăţi de diagnostic. În studiul de faţă s-a observat spectrul de modificări morfologice şi biologice al unor entităţi uneori greu de identificat cu certitudine. Încadrarea corectă a afecţiunii în clasificări reprezintă un factor de prognostic, având impact major asupra calităţii vieţii. Detectarea precoce este crucială pentru evoluţia leziunilor maligne endometriale. O investigare aprofundată a tumorigenezei endometriale reprezintă un pas critic în dezvoltarea unor strategii de screening şi de diagnostic precoce.
Recunoaştere: Această lucrare este parţial susţinută de Proiectul Dezvoltarea resurselor umane - doctoranzi şi postdoctoranzi pentru cercetare de excelenţă în domeniile sănătate şi biotehnologii (DPD) POSDRU/159/1.5/S/141531.
Bibliografie
Zaino R.J., Endometrial hyperplasia and carcinoma. Haines & Taylor Obstetrical and Gynaecological Pathology, Edited by Harold Fox and Michael Wells, Fifth edition, Churchill Livingstone 2003; 443-495.
Feeley K.M., Wells M., Advances in endometrial pathology. Recent advances in histopathology Vol 19 Editors D G Lowe, J C E Underwood, Churchill Livingstone, 2001: 17-34.
Yi X, Zheng W. Endometrial glandular dysplasia and endometrial intraepithelial neoplasia. Curr Opin Obstet Gynecol. 2008 Feb;20(1):20-5.
Walker J.L., Nunez E.R. Endometrial cancer, in Kramer B.S., Gohagan J.K., Prorok P.C. (eds): Cancer Screening: Theory And Practice. NewYork, Marcel Dekker, Inc.,1999, pp. 531-566.
http://globocan.iarc.fr
Trimble C.L, Method M., Leitao M., Lu K., Ioffe O., Hampton M., Higgins R,. Zaino R., Mutter G. L., for the Society of Gynecologic Oncology Clinical Practice Committee Management of Endometrial Precancers, Obstetrics& Gynecology vol. 120, nr. 5, nov. 2012.
Reed S.D., Katherine M., Newton W., L. Clinton, Epplein M., Garcia R., Allison K., Lynda F., Voigt N., Weiss S., Incidence of endometrial hyperplasia, American Journal of Obstetrics & Gynecology, Volume 200, Issue 6, June 2009 Pages 678.e1–678.e6.
D’Andrilli G., Bovicelli A., Paggi M.G., Giordano A. New insights in endometrial carcinogenesis. J Cell Physiol. 2012 Jul;227(7):2842-6.
Desforges J.F., Carlson K.J., Nichols D.H., Schiff I. Indications for hysterectomy. N. Engl. J. Med. 1993, 32 (8): 856-4.).
Allison K.H., Reed S.D., Voigt L.F., Jordan C.D., Newton K.M., Garcia R.L. Diagnosing endometrial hyperplasia: why is it so difficult to agree? Am J Surg Pathol. 2008;32:691-8.
Markova I., Duskova M., Lubusky M. et al. Selected Immunohistochemical Prognostic Factors in Endometrial Cancer. Int J Gynecol Cancer, 2010; 20: 576-582.
Ioffe O.B., Papadimitriou J.C., Drachenberg C.B. Correlation of proliferation indices, apoptosis, and related oncogene expression (bcl-2 and c-erbB-2) and p53 in proliferative, hyperplastic, and malignant endometrium. Hum Pathol. 1998 Oct;29(10):1150-9.
Stefansson I.M., Salvesen H.B., Immervoll H., et al: Prognostic impact of histological grade and vascular invasion compared with tumour cell proliferation in endometrial carcinoma of endometrioid type. Histopathology 44:472-9, 2004.
Lax S.F., Kendall B., Tashiro H., et al: The frequency of p53, K-ras mutations, and microsatellite instability differs in uterine endometrioid and serous carcinoma: evidence of distinct molecular genetic pathways. Cancer 88:814-24, 2000.
McCallum D.E., Hupp T.R. Induction of p53 protein as a marker for ionizing radiation exposure in vivo. Methods Mol Biol. 1999;113:583-9.
Kaku T., Endometrial carcinoma associated with hyperplasia--immunohistochemical study of angiogenesis and p53 expression.Gynecol Oncol. 1999 Jan;72(1):51-5.
Articole din ediţiile anterioare
Factori predictivi ai bolii reziduale la pacientele cu conizaţie pentru adenocarcinom cervical in situ
Obiective. Scopul lucrării este de a realiza o imagine integrată privind datele recente din literatura de specialitate asupra factorilor de predicţ...
Markeri moleculari utilizaţi pentru diagnostic, prognostic şi terapie în cancerul mamar - review
Lucrarea îşi propune actualizarea informaţiilor privind implementarea în practica clinică a markerilor moleculari necesari stabilirii diagnosticulu...
Corelaţii clinicopatologice în leiomiosarcoamele uterine – prezentare de cazuri şi review de literatură
Sarcoamele uterine sunt un grup de tumori morfologic etergene extrem de agresive, cu o evoluţie clinică imprevizibilă şi cu prognostic slab. Con...
Complicaţiile hipertensiunii arteriale induse de sarcină – management terapeutic şi prognostic
Managementul sarcinii asociate cu hipertensiune gestaţională se realizează în funcţie de severitatea hipertensiunii arteriale, de vârsta ges...