An update on febrile seizures is mandatory for the Romanian family doctor. Febrile seizures are the most common form of convulsion and represent a frightful event for caregivers, also leading to significant costs in the Romanian healthcare system. The key messages are described as follows: febrile seizures (simple or complex) are almost always benign and usually not associated with neurological side effects; the investigations’ and treatment’s primordial aim is to exclude any bacterial infections. There are only few investigations (blood tests, neuroimaging techniques, electroencephalography); clear explanations about the most effective treatment given to the caregivers represent a key element in the management. Hospitalization is required for the following categories: complex or recurrent febrile seizures, presence of preexisting neurological disorders, non-differentiated infections, treatment of specific infections, the anxiety of caregivers regarding their ability to cope with recurrent crises at home. Regarding the treatment, until now, there is no high level evidence to support any therapeutic agent in infants with febrile seizures.
Convulsia febrilă la copii
Febrile convulsion in children
First published: 24 noiembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.120.6.2017.1265
Abstract
Rezumat
O reactualizare a cunoștințelor cu privire la convulsia febrilă este necesară medicului de familie din România, deoarece este cea mai frecventă formă de convulsie și reprezintă un eveniment înfricoșător pentru îngrijitori, putând determina costuri semnificative în sistemul de sănătate românesc. Mesajele-cheie ale acestei lucrări sunt următoarele: convulsia febrilă (simplă sau complexă) este aproape întotdeauna benignă și, în general, nu este asociată cu consecințe neurologice; suportul primordial al investigațiilor și al tratamentului este de a exclude infecțiile bacteriene; există indicații limitate pentru investigații (analize de sânge, neuroimagistică, electroencefalogramă), explicațiile clare oferite aparținătorilor în legătură cu îngrijirile reprezentând elementul-cheie în management. Indicațiile pentru spitalizare privesc următoarele categorii: convulsia febrilă complexă sau recurentă, coexistența unor tulburări neurologice preexistente, infecția nediferențiată, tratamentul anumitor infecții, anxietatea aparținătorilor cu privire la capacitatea de a face față unei crize recurente la domiciliu. În privința tratamentului, nu există până în prezent nicio dovadă de nivel înalt pentru a sprijini orice agent terapeutic la sugarul cu convulsie febrilă.
Mesaje-cheie:
- Convulsia febrilă (simplă și complexă) este aproape întotdeauna benignă și nu are, în general, consecințe neurologice.
- Scopul primordial al investigațiilor și tratamentului este de a exclude infecțiile bacteriene.
- Există indicații limitate pentru investigații (analize de sânge, neuroimagistică, EEG).
- Explicațiile clare în legătură cu îngrijirile reprezintă elementul-cheie în management.
Definiție
Convulsia febrilă (CF) a fost definită ca fiind convulsia însoțită de febră (temperatura de 38°C măsurată prin orice metodă), dar fără dovezi pentru infecție a sistemului nervos, care apare la sugarii sau copiii în vârstă de 6-60 de luni și atinge un vârf între 18 și 24 de luni de viață(1,2).
Cu toate că relația dintre febră și convulsia la copii a fost documentată de Hipocrate încă din secolul al V-lea î.Hr., până în 1980 convulsia febrilă nu a fost recunoscută ca o entitate clinică distinctă, separată de alte tipuri de convulsii în copilărie(3,4).

Convulsiile febrile sunt cele mai frecvente convulsii și apar la 3-5% dintre copii(1). Ele se pot declanșa:
- de regulă, atunci când temperatura >38,5oC
- înainte de debutul febrei
- în caz de febră ușoară.
Există totuși o corelație între temperatura mai scăzută și o durată mai scurtă a febrei înainte de convulsia febrilă inițială și un risc crescut de recurență a acesteia.
O înregistrare video a evenimentului poate sprijini, de asemenea, diagnosticul și exclude crizele de bază ne-epileptice, care seamănă cu convulsiile(2,5).
Cele mai multe cauze ale convulsiilor febrile sunt multifactoriale, cu doi sau mai mulți factori. Copiii cu doi-patru factori de risc (tabelul 1) au 28% șanse de a dezvolta cel puțin un episod de convulsie febrilă(2). Pentru copiii cu boli febrile, factorii de risc principali sunt mărimea febrei și un istoric familial de convulsie febrilă. 10% din frați și 10% din descendenții unei persoane care a avut în copilărie convulsie febrilă vor avea, de asemenea, convulsie febrilă(2).
Un studiu Cochrane, care a inclus 530000 de copii cu vârsta până la 15 ani care au primit vaccinul MMR, a arătat că riscul de convulsie febrilă a crescut doar în timpul primelor două săptămâni de la vaccinare, a fost mic (una sau două convulsii febrile la 1000 de vaccinări) și a fost probabil legat de febra de la vaccin. Designul și raportarea rezultatelor de siguranță în studiul de vaccin MMR, atât înainte, cât și după punerea pe piață, sunt, în mare măsură, inadecvate. Dovezile evenimentelor adverse după imunizarea cu vaccinul MMR nu pot fi separate de rolul pe care îl are intervenția în prevenirea bolilor-țintă(1,7).
Un studiu care a inclus copii indieni cu vârsta între trei luni și cinci ani a arătat niveluri serice de zinc mai scăzute la pacienții cu crize convulsive comparativ cu pacienții febrili de aceeași vârstă fără convulsii; într-un alt studiu, incidența convulsiei febrile a fost aproape de două ori mai mare la copiii cu deficit de fier, comparativ cu copiii febrili care nu au avut convulsii(1).
Frecvența convulsiilor febrile la copiii cu febră mediteraneană familială (FMF) s-a dovedit a fi mai mare decât la populația generală. Cu toate că această constatare poate fi legată de febra ridicată în timpul atacurilor la persoanele cu FMF cu predispoziție genetică de convulsii febrile, poate fi, de asemenea, o complicație neurologică a FMF(9).
Primul deceniu al secolului 21 a fost marcat de progrese în înțelegerea biologiei de bază a epilepsiilor generalizate, inclusiv epilepsiile genetice generalizate (EGG sau GGE) cu convulsii febrile plus (GEFS +) și EGG prin studii de familii mari, descoperind mutații în SCN1A, SCN1B, GABRG2, și GABRA1. Ulterior, microdeleții recurente la 15q13.3, 16p13.11 și 15q11.2 s-au dovedit a fi factori de risc relevanți pentru EGG non-familiale. Genele pentru encefalopatiile epileptice, cum ar fi SLC2A1, au fost redescoperite în EGG, subliniind continuitatea biologică între diferite epilepsii(10).
Diagnostic
Clasificarea convulsiei febrile(1,11)
- CF simplă la un copil care este, de altfel, neurologic sănătos și fără anomalii neurologice exprimate prin examinare sau anamneză:
- Febra la un copil în vârstă de la 6 luni la 5 ani
- Singura convulsie care este generalizată și care durează sub 15 minute și nu se repetă în 24 de ore(12)
- Febra (și convulsia) nu sunt cauzate de meningită, encefalită sau de alte afecțiuni care afectează creierul.
- CF complexă
- Febra la un copil în vârstă de la 6 luni la 5 ani
- Febra (și convulsia) nu sunt cauzate de meningită, encefalită sau de alte afecțiuni care afectează creierul.
- Criza este focală sau prelungită (adică peste 15 minute), sau multiple crize care apar în strânsă succesiune.
Părinții ar trebui să fie întrebați despre un eventual istoric familial pentru convulsie febrilă sau epilepsie, imunizări, consumul recent de antibiotice, durata atacului, existența unei faze prelungite postictale sau prezența unui simptom focal. În timpul examinării, trebuie acordată atenție asupra prezenței semnelor meningeale și a nivelului de conștiență al copilului(11).
Diagnostic diferențial
- Infecții acute (meningite, encefalite, gastroenterite cu Shigella)(1,13)
- Ingestii (difenhidramină, antidepresive triciclice, amfetamine, cocaină)(1)
- Anomalii electrolitice (deshidratarea)(1,14)
- Hipoglicemia(1)
- Traumatisme cefalice(1).
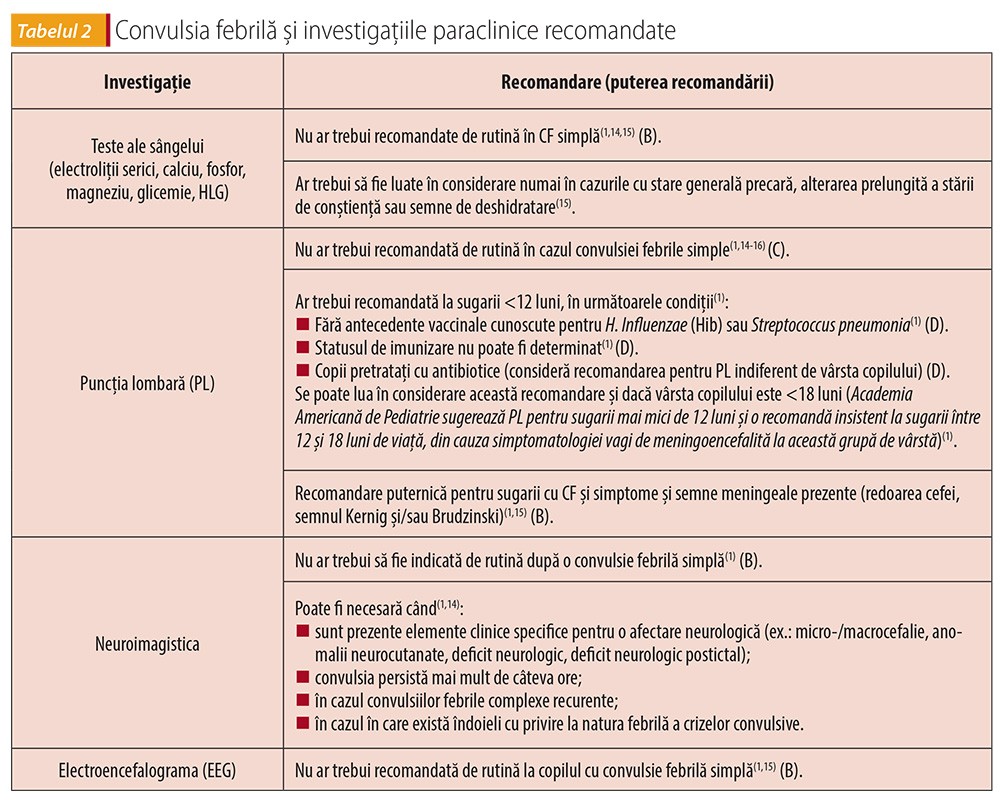
Investigații paraclinice
Investigațiile paraclinice sunt dictate de condițiile examinării clinice(1,15).
Studiile clinice nu recomandă de rutină intervenții precum EEG, puncția lombară, neuroimagistica sau teste ale sângelui. Analiza de urină poate fi necesară la pacienții fără focare evidente de infecție(1,16).
EEG nu ar trebui recomandată de rutină la copilul cu convulsie febrilă simplă, deoarece:
- nu prezice dacă bolnavul va face o afecțiune convulsivă(1);
- anomaliile epileptiforme sunt relativ frecvente la copiii cu convulsii febrile benigne(1);
- EEG are o sensibilitate scăzută la copiii sub trei ani în urma unei crize neprovocate(1);
- EEG poate avea un rol limitat în diagnosticul tulburărilor encefalopatice acute dacă un copil rămâne encefalopatic pentru mai mult timp decât în mod normal, ca urmare a unei convulsii febrile(1,14);
- costisitoare și produce anxietate parentală(1).
Este cunoscut faptul că în unele țări mulți medici recomandă EEG la copiii cu convulsii febrile complexe. O bază de date limitată este disponibilă pentru a sprijini utilizarea EEG și a calendarului acesteia după convulsii febrile complexe la copii(9). Nu a fost evidențiat niciun RCT pentru a susține sau a respinge utilizarea EEG, precum și a calendarului acesteia într-un caz cu convulsie febrilă complexă. Un RCT poate fi planificat în așa fel încât participanții să fie repartizați aleatoriu într-un grup EEG și într-un alt grup non-EEG, cu o mărime a eșantionului considerabilă. Din 2014 și până în prezent, nu a fost identificat niciun nou studiu(17).
Aspecte multiple au fost ridicate și discutate în mod iterativ, până când s-a ajuns la un consens cu privire la recomandările cu privire la investigațiile paraclinice (tabelul 2).
Convulsia febrilă - prognostic
- Prognostic excelent al convulsiei febrile(1,18,19).
- Nu există dovezi cu privire la o deteriorare structurală ori un risc crescut de declin cognitiv ulterior, ca urmare a unei convulsii febrile(1).
Convulsia febrilă - complicații
- Aproximativ 9% din copii vor avea trei sau mai multe episoade de convulsii febrile(1).
- Riscul de recurență după prima convulsie febrilă este de aproximativ 33%(1).
- Jumătate din copii vor avea o altă convulsie febrilă în timpul unei boli febrile în anul următor(1).
- Epilepsia: după o convulsie febrilă simplă, riscul pentru epilepsie este scăzut (1,5-2,4%), iar după o convulsie complexă, 3-12% dintre copii vor dezvolta epilepsie în adolescenţă(11).
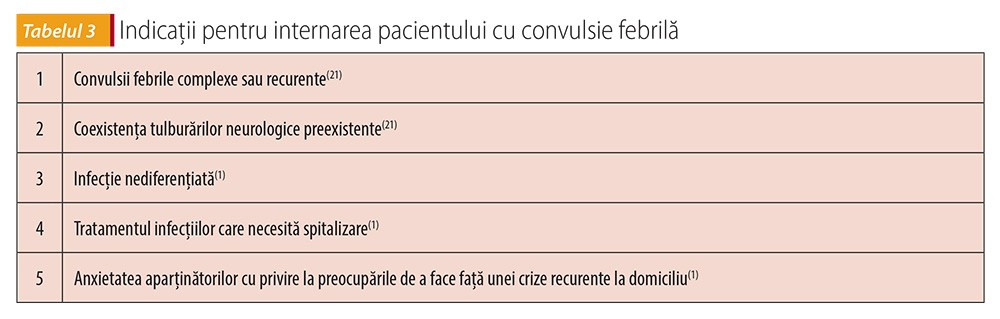
Spitalizare: când dirijăm pacientul cu convulsie febrilă către neurologul pediatru?
Decizia de a interna un pacient cu convulsii febrile este în mare parte legată de sursa febrei sau de alte cauze (tabelul 3). În general, copiii cu o convulsie febrilă simplă pot fi internați din departamentul de primiri urgențe numai după explicarea și reasigurarea aparținătorilor(1).
Tratament
Nu există nicio dovadă de nivel înalt pentru a sprijini orice agent terapeutic la sugarii cu convulsii(20).
Educația pacientului și a familiei(1,21)
- O parte integrantă a managementului dintr-un prim episod de convulsie febrilă este de a ajuta familia să facă față unei experiențe înfricoșătoare(1).
- Provocarea este de a ajuta familia traumatizată emoțional să înțeleagă prognosticul excelent al convulsiei febrile. Este important ca familia să fie asigurată că nu există niciun risc crescut de întârziere sau dificultăți intelectuale în viitor, precum și de lipsa unor leziuni ale creierului în cazul convulsiei febrile cu durată mai mică de 30 de minute(1).
- Informează familia cu privire la riscul de recurență în timpul aceluiași episod sau în viitor și cum să gestioneze episoadele ulterioare(1).
- Informează familia cu privire la riscul scăzut de dezvoltare a epilepsiei și a lipsei de beneficiu în cazul utilizării preventive a medicației antiepileptice(1).
- Asistentele medicale au un rol vital în gestionarea copiilor cu convulsii febrile și în educarea părinților cu privire la înlăturarea unor „mituri”(5,21).
Cele mai multe convulsii febrile sunt scurte și se opresc înainte de prezentarea în departamentul de urgență(1).
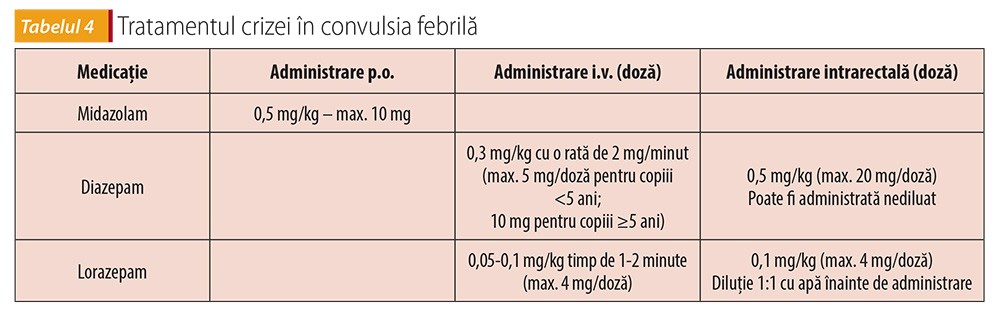
În cazul în care criza convulsivă nu s-a oprit, tratamentul intravenos cu diazepam sau lorazepam este justificat(1,15). În cazul în care accesul intravenos este indisponibil, există dovezi limitate pentru administrarea de midazolam ca tratament de primă linie, la fel ca și administrarea i.v. de lorazepam(14,15).
Administrarea non-i.v. de midazolam, în comparație cu administrarea non-i.v. de diazepam, este la fel de sigură și eficientă în tratarea CF(1,23) (tabelul 4).
Administrarea intrarectală de diazepam (0,5 mg/kg) sau lorazepam (0,1 mg/kg) trebuie avută în vedere dacă accesul intravenos nu poate fi realizat cu ușurință(1).
Administrarea i.v. de lorazepam este cel puțin la fel de eficace ca administrarea i.v. de diazepam și este asociată cu mai puține evenimente adverse (inclusiv depresie respiratorie) în tratamentul convulsiilor tonico-clonice acute(1).
Recurența
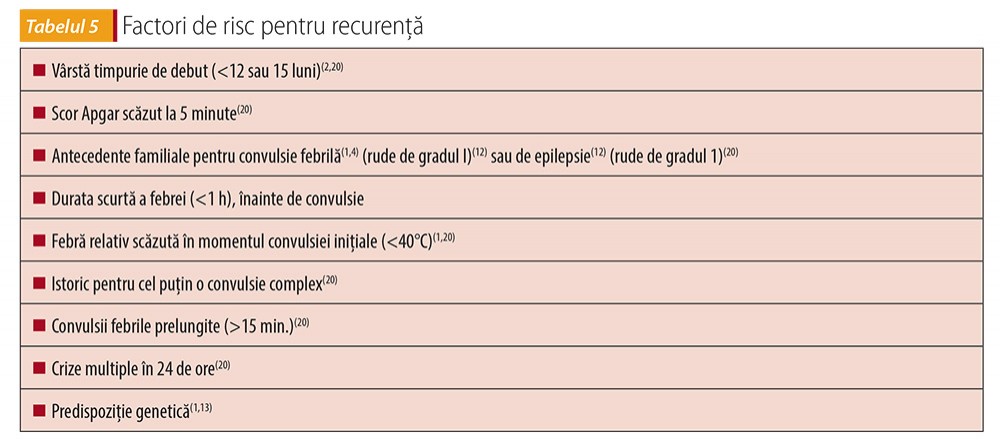
Au fost descriși numeroși factori de risc pentru recurență, a căror cunoaștere poate ajuta medicul de familie în managementul de caz (tabelul 5).
Riscul pentru ca alți frați să dezvolte convulsii febrile este de aproximativ 10-20% și poate fi mai mare în cazul în care părinții au, de asemenea, un istoric de convulsii febrile(1,13).
Recurență - profilaxie
- Nu există nicio dovadă că tratamentul convulsiei febrile simple poate preveni dezvoltarea ulterioară a epilepsiei sau că s-ar produce o deteriorare structurală ori un risc crescut de declin cognitiv ulterior, ca urmare a unei convulsii febrile(1,13,16,20).
Administrarea profilactică a antipireticelor:
Nu se recomandă utilizarea antipireticelor cu scopul de a scădea incidența convulsiei febrile la copii(1,2,13,15,16,20).
Paracetamolul (acetaminofen) nu este recomandat pentru prevenirea convulsiilor, dar poate fi administrat pentru a calma alte simptome. Dacă părinții sunt preocupați de o eventuală cauză gravă sau complicații ale febrei, medicii de familie sunt interesați mai mult de alți parametri și mai puțin de febră(2,16,18).
Administrarea profilactică a diazepamului:
Administrarea profilactică a diazepamului nu este necesară în mod obișnuit la copiii cu antecedente de convulsie febrilă(15).
Administrarea profilactică a diazepamului poate fi utilizată la copii în următoarele condiții:
- Copiii cu antecedente pentru convulsii febrile prelungite, cu o durată de peste 15 minute(15).
- Copii cu convulsii febrile repetate și prezența a doi dintre următorii factori de risc(15): crize focale sau repetate în 24 de ore
- anomalii neurologice preexistente sau întârziere în dezvoltare
- istoric familial de convulsie febrilă sau epilepsie
- vârstă mai mică de 12 luni
- convulsia s-a produs în termen de o oră de la debutul febrei
- convulsia care apare la o temperatură a corpului mai mică de 38oC.
Până în 2012 nu s-au găsit beneficii clinice importante pentru diazepam, cu administrare orală sau rectală intermitentă, fenitoină, fenobarbital, valproat, piridoxină, administrare intermitentă de fenobarbital sau ibuprofen, nici pentru diclofenac versus placebo, urmat de ibuprofen, acetaminofen sau placebo. Efectele adverse au fost raportate la până la 30% dintre copii(18,20).
O analiză Cochrane recentă, care a inclus 40 de studii cu 4256 de participanți randomizați, a constatat rate reduse pentru recurență la copiii cu convulsie febrilă care au efectuat tratament intermitent cu diazepam și tratament continuu cu fenobarbital, cu apariția efectelor adverse la până la 30% din cazuri. Nu s-a identificat niciun beneficiu semnificativ pentru terapia intermitentă cu fenobarbital, fenitoină, valproat, piridoxină, ibuprofen sau sulfat de zinc, comparativ cu placebo sau lipsa oricărui tratament. Nu a fost constatat niciun beneficiu pentru diclofenac comparativ cu placebo, urmat de ibuprofen, acetaminofen sau placebo; nici pentru terapia continuă cu fenobarbital comparativ cu diazepam, administrarea intermitentă de valproat sau diazepam p.o., comparativ cu clobazam. S-a constatat o reducere semnificativă a convulsiei febrile recurente, cu administrare intermitentă de diazepam, comparativ cu placebo sau absența oricărui tratament, până la 48 de luni, dar fără niciun beneficiu la 60 până la 72 de luni de urmărire. Administrarea de fenobarbital comparativ cu placebo sau lipsa oricărui tratament a redus convulsiile la 6, 12 și 24 de luni, dar nu și la 18 sau 72 de luni de urmărire. Aparentul beneficiu prin administrarea intermitentă de clobazam necesită a fi încă studiat(22).
Având în vedere natura benignă a convulsiilor febrile recurente, precum și prevalența crescută a efectelor adverse ale acestor medicamente, părinții/îngrijitorii ar trebui să fie susținuți cu servicii și informații referitoare la recurență, detalii adecvate cu privire la primul ajutor și, cel mai important, natura benignă a fenomenului(1,2,11,14,16,22).
Administrarea regulată a antiepilepticelor:
Profilaxia continuă sau intermitentă cu medicamente antiepileptice nu este recomandată(1,2,11,13,15,16,18).
- La copiii cu convulsii febrile prelungite sau repetate, în ciuda utilizării profilactice a diazepamului, administrarea regulată a medicamentelor antiepileptice poate fi luată în considerare(15).
Medicamente care au nevoie de o atenție specială pentru copiii cu istoric de convulsii febrile:
- Utilizarea agenților antihistaminici sedativi sau a xantinelor la copiii cu antecedente de CF nu este recomandată, deoarece aceste medicamente pot prelungi durata atacului(15).
Administrarea vaccinurilor la copiii cu CF:
- Copiii cu istoric pentru CF pot primi toate vaccinurile disponibile în prezent atât timp cât îngrijitorul copilului înțelege beneficiile, dar și riscurile acestora(15).
Bibliografie
2. Millar J.S. Evaluation and treatment of the child with febrile seizure. Am Fam Physician 2006; 73:1761-4.
3. Gardner J.W., Dinsmore R.C. Evolution of the concept of the febrile seizure as it developed in the american medical literature, 1800-1980. J Hist Med Allied Sci 1995; 50:340-63.
4. Freeman J.M. Febrile seizures: a consensus of their significance, evaluation, and treatment. Pediatrics 1980; 66:1009.
5. El-Radhi A.S. Management of seizures in children. Br J Nurs 2015; 24:152-5.
6. Davis R.L., Barlow W. Placing the risk of seizures with pediatric vaccines in a clinical context. Paediatr Drugs 2003; 5:717-22.
7. Demicheli V., Rivetti A., Debalini M.G., Di Pietrantonj C. Vaccines for measles, mumps and rubella in children. Cochrane Database Syst Rev 2012; (2):CD004407.
8. Monfries N., Goldman R.D. Prophylactic antipyretics for prevention of febrile seizures following vaccination. Can Fam Physician 2017; 63:128-30.
9. Comak E., Tufekci O., Kilicbay F., et al. Febrile seizures in children with familial Mediterranean fever: Coincidence or association? Eur J Paediatr Neurol 2015; 19:572-6.
10. Helbig I. Genetic Causes of Generalized Epilepsies. Semin Neurol 2015; 35:288-92.
11. Karande S. Febrile seizures: a review for family physicians. Indian J Med Sci 2007; 61:161-72.
12. Milichap J., Milichap G. Clinical features and evaluation of febrile seizures, Literature review, 2016. (http://www.uptodate.com/contents/clinical-features-and-evaluation-of-febrile-seizures).
13. Fetveit A. Assessment of febrile seizures in children. Eur J Pediatrics 2008; 167:17-27.
14. Graves R.C., Oehler K., Tingle L.E. Febrile seizures: risks, evaluation, and prognosis. Am Fam Physician 2012; 85:149-53.
15. Natsume J., Hamano S.-I., Iyoda K., et al. New guidelines for management of febrile seizures in Japan. Brain Dev 2017; 39:2-9.
16. Licht-Strunk E., Koch W. De standaard ‘kinderen met koorts’ (tweede herziening) van het Nederlands Huisartsen Genootschap; reactie vanuit de huisartsgeneeskunde [The practice guideline ‘Children with fever’ (second revision) from the Dutch College of General Practitioners; a response from the perspective of general practice]. Ned Tijdschr Geneeskd 2008; 152:2763-5.
17. Shah P.B., James S., Elayaraja S. EEG for children with complex febrile seizures. Cochrane Database Syst Rev 2015; (12):CD009196.
18. Offringa M., Newton R. Prophylactic drug management for febrile seizures in children. Cochrane Database Syst Rev 2012; (4):CD003031.
19. Febrile seizures: clinical practice guideline for the long-term management of the child with simple febrile seizures. Pediatrics 2008; 121:1281-6.
20. Wilmshurst J.M., Gaillard W.D., Vinayan K.P., et al. Summary of recommendations for the management of infantile seizures: Task Force Report for the ILAE Commission of Pediatrics. Epilepsia 2015; 56:1185-97.
21. Paul S.P., Kirkham E.N., Shirt B. Recognition and management of febrile convulsion in children. Nurs Stand (Royal College of Nursing (Great Britain): 1987) 2015; 29:36-43.
22. Offringa M., Newton R., Cozijnsen M.A., Nevitt S.J. Prophylactic drug management for febrile seizures in children. Cochrane Database Syst Rev 2017; 2:CD003031.
23. McMullan J., Sasson C., Pancioli A., Silbergleit R., Midazolam versus diazepam for the treatment of status epilepticus in children and young adults: a meta-analysis, Acad Emerg Med. 2010 Jun;17(6):575-82.doi: 10.1111/j.1553-2712.2010.00751.x.
Articole din ediţiile anterioare
Fibrilaţia atrială - rigorile ghidurilor din perspectiva medicului de familie
Prevalența în ţările dezvoltate este de aproximativ 1,5-2% din populaţia generală (FiA afectează peste 4,5 milioane de europeni, iar în 2050 număru...
Managementul pacienţilor cu gastropatie indusă de AINS – scurte aprecieri pe baza Consensului internaţional de recomandări privind gastropatia indusă de AINS
Reacţiile adverse asociate consumului cronic de antiinflamatoare nesteroidiene (AINS) reprezintă o problemă importantă în practica medicului de...
Noutăţi în managementul valvulopatiilor, conform Ghidului ESC 2021
Valvulopatiile sunt afectări tot mai des întâlnite în practica noastră profesională. În ultimii ani există o preocupare deosebită pentru ac...