Pulmonary hypertension is a severe and debilitating disease with no definite cure. For better management of this condition a concise risk assessment and a prognostic evaluation are mandatory. Patients with pulmonary arterial hypertension, a fatal disease characterized by a vasoconstrictive, proliferative, thrombotic phenotype which leads to right ventricular failure, require a comprehensive assessment.
Hipertensiunea pulmonară arterială - estimarea riscului și evaluare prognostică
Pulmonary arterial hypertension - risk estimation and prognostic evaluation
First published: 07 iulie 2016
Editorial Group: MEDICHUB MEDIA
Abstract
Rezumat
Hipertensiunea pulmonară cuprinde un grup de afecțiuni severe fără tratament bine definit. Pentru o mai bună gestionare a acestei condiții, o evaluare concisă a riscului și o evaluare de prognostic sunt obligatorii. Pacienții cu hipertensiune arterială pulmonară, o boală fatală caracterizată printr-un fenotip vasoconstrictiv, proliferativ și trombotic, care conduce spre disfuncție ventriculară dreaptă, necesită o evaluare cuprinzătoare.
Hipertensiunea pulmonară (HTP) este o condiţie fiziopatologică care include numeroase situații clinice şi care prin evoluția însăși a patologiei poate conduce la complicații în multiple patologii cardiovasculare, precum și afecțiuni respiratorii(1).
Hipertensiunea pulmonară este definită prin creșterea presiunii arteriale medii pulmonare (PAPm) ≥25 mmHg în repaus, determinată invaziv prin cateterism cardiac drept(1). Hipertensiunea pulmonară este clasificată în 5 grupe, hipertensiunea pulmonară arterială (HTPA) fiind încadrată în grupul 1 al clasificării de ghid ESC ca o entitate distinctă în cadrul patologiei hipertensiunii pulmonare.
HTPA este o categorie de HTP definită hemodinamic ca hipertensiune pulmonară precapilară, fiind caracterizată printr-o presiune de capilar arterial pulmonar blocat ≤15 mmHg și o rezistență vasculară pulmonară >3 unități Wood, ambele determinate invaziv prin cateterism cardiac drept, în absența unor alte cauze de HTP (hipertensiunea pulmonară cronică tromboembolică, cea asociată cu bolile parenchimului pulmonar, precum și alte cauze rare)(1).
Factorii responsabili pentru apariția bolii sunt diferiți în funcție de grupul de HTP; pentru grupul 1 (HTPA) sunt implicate diferite procese interdependente care conduc la favorizarea disfuncției endoteliale, vasoconstricție + remodelare vasculară, cu proliferarea celulară excesivă (în prezența apoptozei celulare reduse) și tromboză; nivelul de prostacicline (PGI2) este redus, iar sinteza de tromboxan crescută.
Hipertensiunea pulmonară cuprinde o diversitate largă de simptome, care includ și scăderea capacității de efort, în final conducând la insuficiență cardiacă dreaptă și disfuncție hepato-renală.
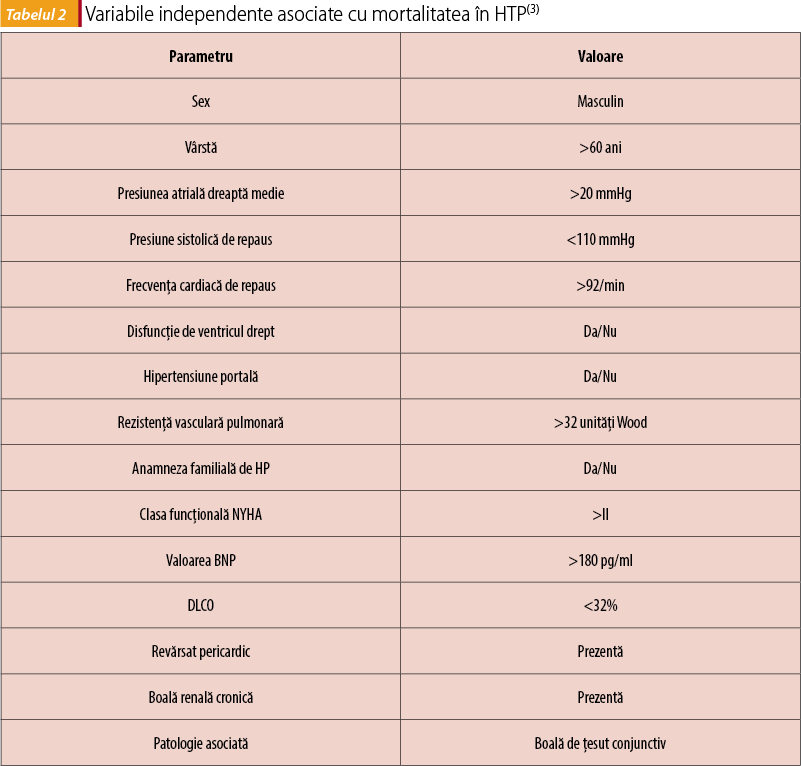
Datele publicate în studiul REVEAL(2) identifică variabilele independente asociate cu creșterea mortalității la pacienții cu HTP.
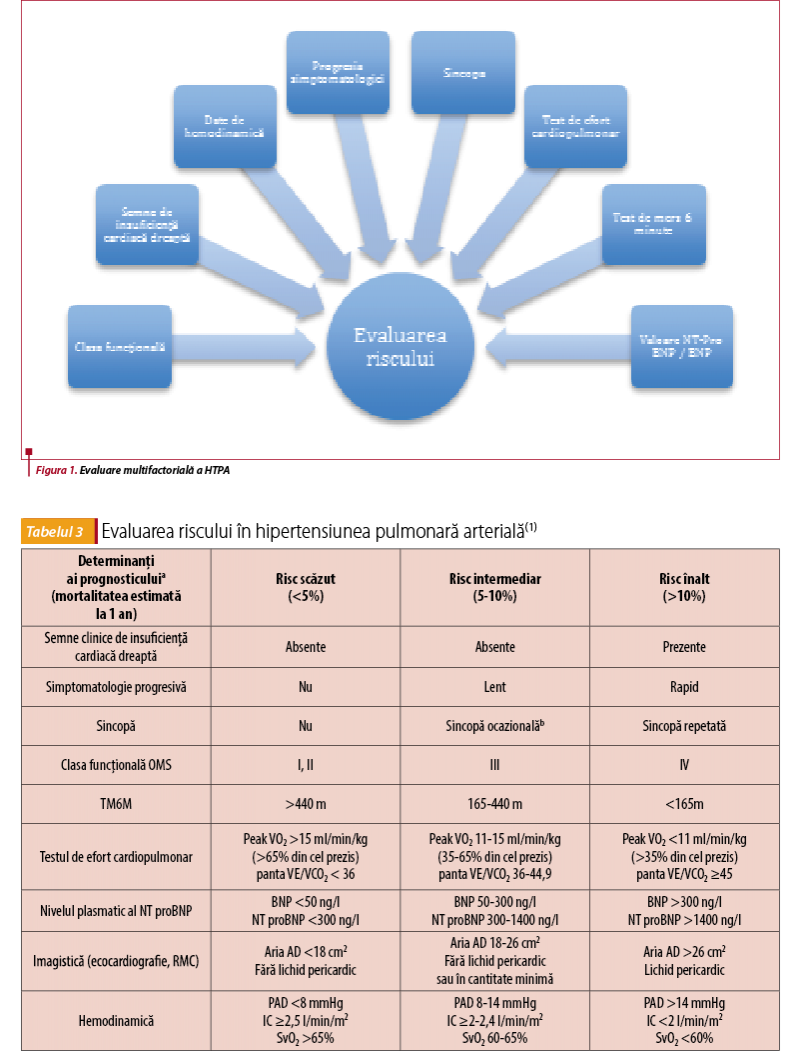
Evaluarea integrală a pacientului cu HTP trebuie să includă evaluarea clasei funcționale NYHA și a toleranței la efort (Test de mers de 6 minute, TM6M(4,5), test de efort cardio-pulmonar(6)), alături de date obținute prin investigații non-invazive (ECG, radiografie toracică, ecocardiografie, rezonanță magnetică cardiacă), investigații invazive (cateterism cardiac drept) și biomarkeri specifici.
Pentru pacientul cu HTP, indiferent de încadrarea de grup ca etiologie, elementul-cheie este evaluarea clinică, pentru că aduce informații cu privire la severitatea bolii, evoluția pozitivă, deteriorarea sau menținerea clasei funcționale OMS.
Nu există markeri biochimici specifici pentru diagnosticul HTPA sau pentru remodelarea vasculară pulmonară. Biomarkerii sunt utilizați pentru estimarea riscului afecțiunii și în orientarea managementului prin evaluarea următorilor parametri(1):
- Disfuncția vasculară(7,8): dimetilarginina asimetrică (ADMA), endotelina-1, angiopoetine, factorul von Willebrand.
- Inflamația(9,10): proteina C reactivă, interleukina 6, chemokinele.
- Stresul miocardic(11): BNP/Nt-ProBNP, troponine.
- Debitul cardiac scăzut și/ sau hipoxia tisulară(12): pCO2, valoare acid uric, GOT, GPT, GDFI5 (factor de creștere diferențiat I5), osteopontina.
- Afectarea secundară de organe(13): creatinina, bilirubina.
Markerii specifici pentru estimarea cu predilecție a riscului, pe lângă markerii de diagnostic și cu valoare de management, sunt bine clasificați: interleukina 6, TNF-a, TGF-b, celule endoteliale circulante, osteopontina, ADMA, microARN, BNP, factorul de creștere vascular endotelial (VEGF), MR-proADM, testul de mers de 6 minute, raportul neutrofile/limfocite, factorul von Willebrand, hipocolesterolemia, osteoprotegerina, profilul de aminoacizi circulanți, tip III de procolagen, proendotelina-1C terminal(3).
În evaluarea riscului la pacientul cu HTPA sunt implicate centre experte de hipertensiune pulmonară, această conduită fiind recomandată de ghid datorită complexității variabilelor abordate în scop diagnostic și prognostic. Această evaluare trebuie să fie condusă într-o manieră multifactorială.
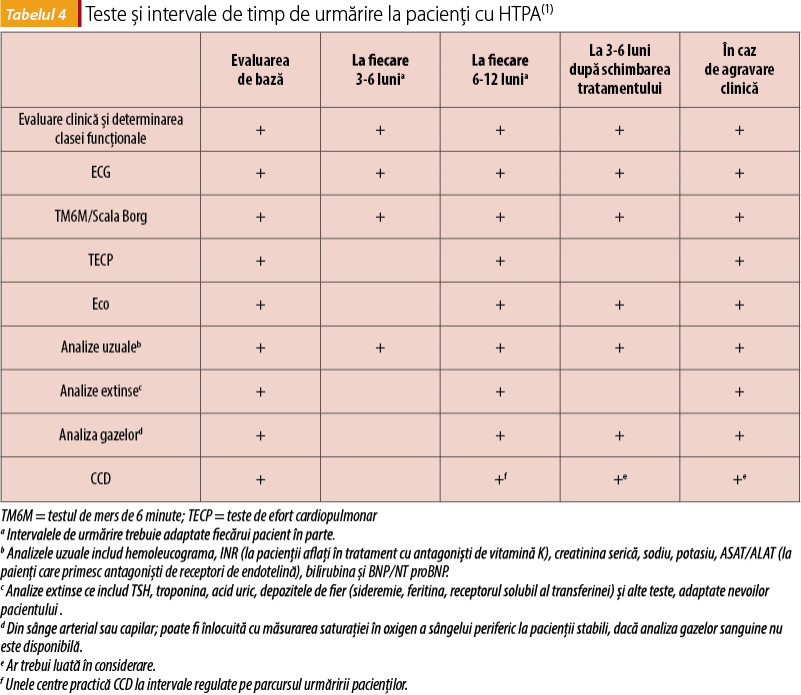
În evaluarea periodică a pacientului cu HTPA se urmărește aprecierea statusului clinic comparativ cu vizita anterioară și dacă alterarea statusului clinic este datorată sau nu progresiei HTP sau dacă acest status este datorat progresiei unei patologii concomitente, evaluarea funcției VD și încadrarea pacietului în grupe de risc scăzut. Pentru pacienții cu HTPA, mortalitatea se estimează la un an, luând în calcul anumiți determinanți ai prognosticului.
Raționamentul pentru evaluarea prognostică a pacienților cu HTPA este bazat pe caracterul cronic și evolutiv al acestei patologii, precum și pe faptul că această evaluare periodică plasează pacientul într-o categorie de risc care dictează strategia de tratament și răspunsul terapeutic. În acest scop, testele recomandate și intervalele de timp de urmărire a pacienților cu HTPA sunt precizate conform tabelului 4.
Evaluarea pacienţilor cu HTPA trebuie să cuprindă estimarea riscului și evaluarea prognostică comprehensivă, astfel încât să ofere informaţii asupra existenţei comorbidităţilor şi complicaţiilor bolii.
Galerie
Articole din ediţiile anterioare
Argumente pentru integrarea factorilor de risc profesional în evaluarea riscului de sindrom metabolic
Prevenţia sindromului metabolic a devenit una din cele mai însemnate provocări ale medicinei actuale. Consecinţă directă a creşterii incidenţei obe...
Hipertensiunea arterială la copil din perspectiva medicului de familie
Ne-am obișnuit în această epocă a mâncatului pe fugă, „la pachet”, hipercaloric și foarte procesat să întâlnim exces ponderal la vârste din ce în c...
SOS adolescenţii!
Bolile cardiovasculare provoacă 3,9 milioane de decese în Europa, fiind principala cauză a mortalității (aproximativ 45% din decese). În ultimii an...
Tratamentul stomatologic la pacientul hipertensiv
Asistența medicală în stomatologie implică două aspecte extrem de importante: primul aspect reprezentat de pregătirea „tehnică” de strictă speciali...