Introduction. Liver cirrhosis is the final stage of various chronic liver diseases, being characterized by abnormal structure due to fibrosis and regenerating nodules. The Child-Pugh score is calculated to assess the prognosis in patients with liver cirrhosis. The specific aim of this study was to create an overview of the complications associated with each Child-Pugh category, which will lead to closer monitoring and a targeted, tailored and individualized therapeutic approach. Materials and method. We made a retrospective study on a series of 144 consecutive patients who were admitted in the Gastroenterology Department of the Târgu-Mureş County Clinical Emergency Hospital between the 1st of January 2019 and the 31st of December 2019. In order to evaluate the complications associated with each Child-Pugh category, the enrolled participants were stratified in three groups according to Child-Pugh score. Results. The major pathophysiological consequence of liver cirrhosis remains portal hypertension, followed by its complications, such as ascites and esophageal varices. According to the Child-Pugh score, the distribution was as follows: 47% for class C, 29% for class B and 24% for class A. Regarding the etiology of liver disease, the one with the highest involvement was the ethanolic one, in proportion of 71%, followed by the viral one – 20% and other causes – 9%. As cirrhosis stage progresses, complications are more frequent, with multiple side effects associations, which lead to therapeutic approaches adapted to each case. Conclusions. Regarding the complications associated with each degree of cirrhosis, an increase in their prevalence was observed as the result of the Child-Pugh score increases. The management of patients with cirrhosis must take this score into account, in order to prevent complications or to properly treat the secondary manifestations that have already occurred.
Incidenţa complicaţiilor la pacienţii diagnosticaţi cu ciroză hepatică
Incidence of complications associated with liver cirrhosis
First published: 19 septembrie 2020
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.136.4.2020.3672
Abstract
Rezumat
Introducere. Ciroza hepatică reprezintă stadiul final al diverselor boli hepatice cronice, fiind caracterizată de remanierea structurii hepatice din cauza unei fibroze extensive şi a apariţiei nodulilor de regenerare. Pentru aprecierea prognosticului la pacienţii cu ciroză hepatică, se calculează scorul Child-Pugh. Obiectivul studiului este de a crea o imagine de ansamblu asupra complicaţiilor asociate fiecărei categorii Child-Pugh, ceea ce va conduce la o monitorizare mai atentă şi la o abordare terapeutică ţintită, adaptată şi individualizată. Materiale şi metodă. Acest studiu reprezintă o analiză de tip retrospectiv, fiind incluşi 144 de pacienţi internaţi în Clinica de gastroenterologie a Spitalului Clinic Judeţean de Urgenţă Târgu-Mureş în perioada 1 ianuarie 2019 – 31 decembrie 2019. Pentru a evalua complicaţiile asociate fiecărei categorii Child-Pugh, pacienţii înrolaţi au fost împărţiţi în trei grupuri, în funcţie de scorul Child-Pugh. Rezultate. Consecinţa fiziopatologică majoră a cirozei hepatice rămâne hipertensiunea portală, urmată de complicaţiile acesteia, precum ascita şi varicele esofagiene. Distribuţia în funcţie de scorul Child-Pugh a fost de 47% pentru clasa C, 29% pentru clasa B şi 24% pentru clasa A. În ceea ce priveşte etiologia afecţiunii hepatice, cel mai des implicată a fost cea etanolică, în proporţie de 71%, urmată de cea virală (20%) şi de alte cauze (9%). Pe măsură ce gradul cirozei avansează, complicaţiile devin mai frecvente şi se asociază multiple manifestări secundare, ceea ce conduce la abordări terapeutice adaptate fiecărui caz. Concluzii. În ceea ce priveşte complicaţiile asociate fiecărui grad de ciroză, s-a observat o creştere a prevalenţei acestora pe măsură ce creşte rezultatul scorului Child-Pugh. Managementul pacienţilor cu ciroză trebuie să ia în calcul acest scor, cu scopul de a preveni apariţia unor complicaţii sau de a trata corespunzător manifestările secundare deja apărute.
Introducere
Ciroza hepatică reprezintă stadiul final al diverselor boli hepatice cronice, fiind caracterizată de o fibroză extensivă şi de apariţia nodulilor de regenerare. Deşi incomplet elucidată, aceasta are la bază moartea hepatocitară, producerea colapsului parenchimului, cu apariţia fibrozei, ultimul element patogenetic fiind regenerarea hepatocitară(1). Printre celulele implicate în iniţierea şi progresia fibrozei şi a cirozei hepatice se pot aminti citokinele şi molecule de ARN necodificate. Activarea celulelor hepatice stelate este un element esenţial în dezvoltarea fibrozei, iar defenestrarea şi capilarizarea celulelor endoteliale sinusoidale contribuie semnificativ la instalarea disfuncţiei hepatice în ciroză. Celulele Kupffer activate distrug hepatocitele şi stimulează activarea celulelor stem hematopoietice. Astfel, ciclurile repetate de apoptoză şi regenerare hepatocitară au o contribuţie majoră în patogeneza cirozei hepatice. La nivel molecular, o serie de citokine sunt implicate în medierea căilor care reglează activarea celulelor stem hematopoietice şi fibrogeneza.
Pentru aprecierea prognosticului la pacienţii cu ciroză hepatică, se calculează scorul Child-Pugh. În ceea ce priveşte complicaţiile, acestea apar în faza de decompensare a bolii.
Principalele complicaţii care apar la aceşti pacienţi sunt: encefalopatia hepatică, situaţie în care supravieţuirea pe termen lung rămâne scăzută; hipertensiunea portală (HTP), marcând tranziţia de la faza preclinică la cea clinică a cirozei hepatice; varicele esofagiene sau gastrice; ascita; peritonita bacteriană spontană; sindromul hepato-renal; hepatocarcinomul; şi, nu în ultimul rând, hemoragia variceală, una dintre cele mai frecvente cauze de deces(2,4-8).
Astfel, se poate afirma că modificările morfofuncţionale caracteristice procesului cirogen care apar în fazele avansate ale bolii sunt, de fapt, aşa-numitele complicaţii ale acesteia. Standardul de aur în diagnosticarea cirozei este reprezentat de biopsia hepatică, însă, având în vedere că este o metodă invazivă, cu risc hemoragic, se efectuează mai rar în practică(1). Astfel, pentru a diagnostica corect ciroza hepatică şi eventualele complicaţii ale acesteia, trebuie dovedită existenţa unei fibroze hepatice extinse, cu prezenţa nodulilor de regenerare sau a consecinţelor acestora, precum hipertensiunea portală şi/sau insuficienţa hepatică(1-3).
Materiale şi metodă
Am efectuat un studiu de tip retrospectiv observaţional ce a inclus 144 de pacienţi diagnosticaţi cu ciroză hepatică, internaţi în Clinica de gastroenterologie a Spitalului Clinic Judeţean de Urgenţă Târgu-Mureş în perioada 1 ianuarie 2019 – 31 decembrie 2019. Criteriile de includere au fost: pacienţi internaţi cu diagnosticul de ciroză hepatică, acordul informat al pacientului privind participarea la studii de cercetare. Criteriile de excludere au fost lipsa obţinerii consimţământului informat al pacienţilor privind participarea la studii clinice, cei cu date clinice şi paraclinice insuficiente pentru studiul de faţă şi pacienţii cu diagnosticul principal altul decât ciroza hepatică. Pacienţii au fost împărţiţi în trei loturi, în funcţie de scorul Child-Pugh. Grupul (lotul) 1: Child-Pugh A (A); grupul (lotul) 2: Child-Pugh B (B); grupul (lotul) 3: Child-Pugh C (C). În cadrul fiecărui lot de pacienţi s-au urmărit etiologia care a condus la declanşarea patologiei, complicaţiile apărute, modificările analizelor de laborator şi rata deceselor. Obiectivul acestui studiu a fost de a crea o imagine de ansamblu asupra complicaţiilor asociate fiecărei categorii Child-Pugh, ceea ce va conduce la o monitorizare mai atentă şi la o abordare terapeutică ţintită, adaptată şi individualizată.
Rezultate
Din cei 144 de participanţi la acest studiu, majoritatea au fost bărbaţi, în proporţie de 69%, cu un raport bărbaţi/femei de 2,27. Vârsta pacienţilor a fost cuprinsă între 35 şi 88 de ani, media fiind de 61 de ani. După mediul de provenienţă, s-a observat o prevalenţă mai mare a celor care provin din mediul rural, respectiv 58%. Rata globală de mortalitate a fost de 27%, vârsta medie a pacienţilor decedaţi fiind de 67 de ani.
Distribuţia în funcţie de scorul Child-Pugh a fost de 47% pentru clasa C, 29% pentru clasa B şi 24% pentru clasa A. În ceea ce priveşte etiologia afecţiunii hepatice, cea mai implicată a fost cea etanolică, în proporţie de 71%, urmată de cea virală (20%) şi de alte cauze (9%).
Grupul 1: Child-Pugh A
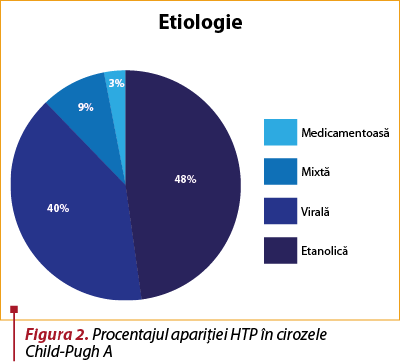
Cel mai des întâlnită cauză a fost cea etanolică, urmată de etiologia virală.
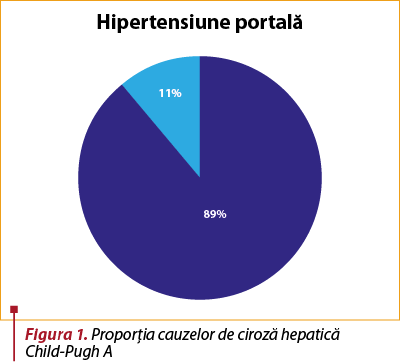
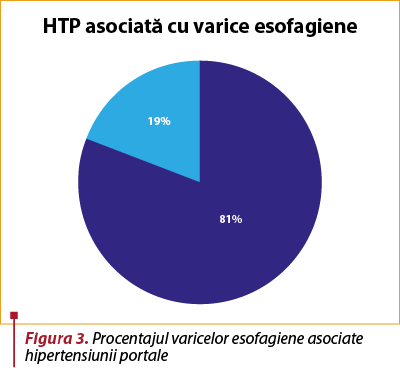
Cea mai întâlnită complicaţie la pacienţii cu ciroză Child-Pugh A a fost hipertensiunea portală, în proporţie de 89%. Dintre aceştia, 81% aveau şi varice esofagiene obiectivate.
Complicaţiile precum peritonita bacteriană spontană şi sindromul hepato-renal nu au fost depistate la aceşti pacienţi.
Alte manifestări, precum ascita, varicele gastrice, hemoragia variceală şi hepatocarcinomul, au avut o prevalenţă semnificativ mai scăzută – 14%.
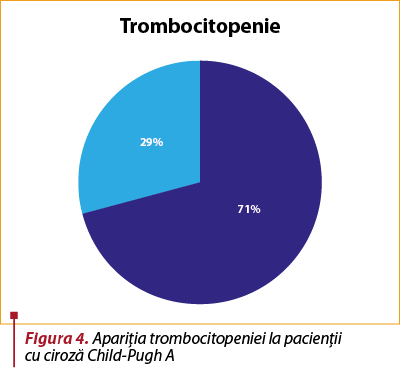
În ceea ce priveşte modificările analizelor de laborator, 71% dintre pacienţii cu Child-Pugh A sunt trombocitopenici.
52% dintre pacienţii cu trombocitopenie asociază şi anemie, la 48% se decelează sindrom icteric, iar proporţia celor cu trombocitopenie, anemie şi sindrom icteric este de 14%.
Din totalul pacienţilor încadraţi în clasa A, s-a observat un singur caz fără nicio complicaţie şi fără modificări ale hemoglobinei, trombocitelor sau bilirubinemiei totale.
Nu a fost înregistrat niciun deces la pacienţii diagnosticaţi cu ciroză hepatică clasa Child-Pugh A.
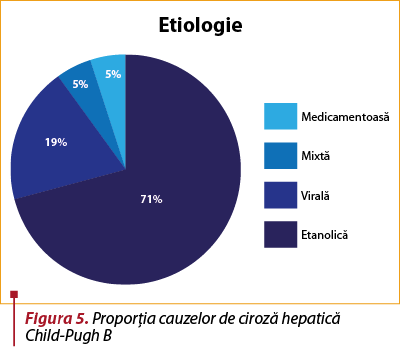
Grupul 2: Child-Pugh B
La fel ca în grupul precedent, cirozele de etiologie etanolică predomină, însă într-o proporţie mai mare, respectiv 71%.
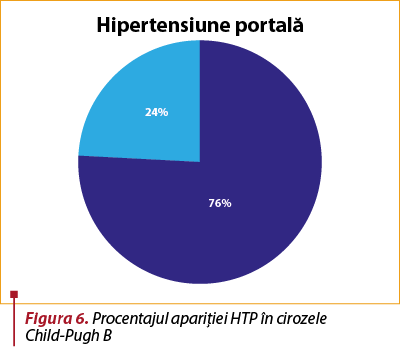
Cea mai întâlnită complicaţie rămâne hipertensiunea portală, la pacienţii cu ciroză clasa B, în proporţie de 76%.
Dintre cei cu HTP, 61% asociază şi ascită, iar 81% au varice esofagiene. 48% dintre pacienţii acestui grup asociază triada de complicaţii menţionată anterior.
Nu a fost înregistrat niciun caz în această categorie fără cel puţin o complicaţie. 39% dintre pacienţi au prezentat cel puţin un episod de encefalopatie hepatică. Alte complicaţii, precum peritonita bacteriană spontană, varicele gastrice, hemoragia variceală, sindromul hepato-renal şi hepatocarcinomul, au apărut la aceşti pacienţi în proporţie de 22%.
În ceea ce priveşte modificările analizelor de laborator, 73% dintre pacienţi au prezentat sindrom icteric. Dintre aceştia, 60% asociază şi trombocitopenie, la 53% se decelează anemie, iar proporţia celor cu trombocitopenie, anemie şi sindrom icteric este de 27%. Decesele au fost în proportie de 7%.
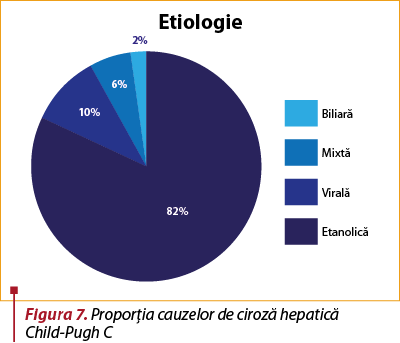
Grupul 3: Child-Pugh C
Cel mai mare procentaj de ciroze hepatice de cauză etanolică a fost depistat la pacienţii din clasa Child-Pugh C.
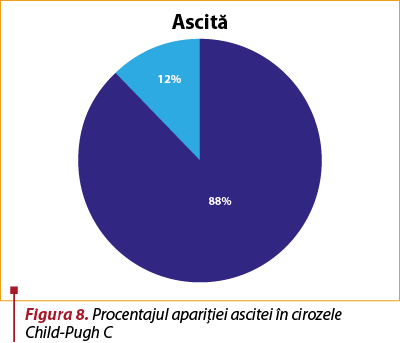
Manifestarea secundară predominantă la aceşti pacienţi este ascita, în proporţie de 88%.
Dintre cei cu ascită, 40% asociază hipertensiune portală, encefalopatie hepatică şi varice esofagiene.
Hemoragiile variceale depistate la pacienţii cu ciroză Child-Pugh C au fost în proporţie de 15%, jumătate dintre aceştia prezentând stop cardiorespirator pe parcursul internării. Nu a fost înregistrat niciun caz la această categorie fără cel puţin o complicaţie.
Cel mai rar întâlnite complicaţii la aceşti pacienţi au fost peritonita bacteriană spontană, varicele gastrice şi hepatocarcinomul.
În ceea ce priveşte modificările analizelor de laborator, 97% dintre pacienţii încadraţi în clasa C au prezentat sindrom icteric. 68% dintre aceştia asociază şi trombocitopenie, la 74% se decelează anemie, iar proporţia celor cu trombocitopenie, anemie şi sindrom icteric este de 47%.
O proporţie de 47% din totalul numărului de pacienţi încadraţi în clasa C de ciroză hepatică au decedat.
Discuţie
În studiile realizate până în momentul efectuării prezentei lucrări, cea mai frecventă cauză descrisă a cirozelor hepatice a fost etilismul cronic(9,11-13). Deşi poate avea cauze multiple, acest toxic biopsihosocial, consumat în foarte multe ţări de pe glob, reprezintă principala cauză de insuficienţă hepatică. Prezenta lucrare întăreşte această ipoteză, în toate cele trei cazuri analizate predominând cirozele de cauză alcoolică.
Studiul „Clinical course of alcoholic liver cirrhosis: A Danish population‐based cohort study” descrie în cazul pacienţilor cu ciroză hepatică de etiologie etanolică o prevalenţă crescută a complicaţiilor şi o mortalitate la 5 ani ridicată, respectiv 85%, arătând implicaţiile grave ale consumului de alcool şi importanţa sistării acestuia(14).
O altă analiză privind implicaţiile alcoolului în dezvoltarea cirozei hepatice şi a complicaţiilor acesteia, respectiv „Alcohol drinking pattern and risk of alcoholic liver cirrhosis: A prospective cohort study”, concluzionează că riscul dezvoltării afecţiunii hepatice este semnificativ crescut în cazul pacienţilor care consumă zilnic băuturi alcoolice, vinul prezentând cel mai scăzut risc de dezvoltare a cirozei hepatice(15).
Dezechilibrele produse de consumul cronic de alcool afectează milioane de indivizi în toată lumea. Consumul de etanol se asociază cu afectare hepatică şi cu o mortalitate crescută. Afectarea hepatică de cauză etanolică poate îmbrăca forma unei manifestări acute precum hepatita acută alcoolică sau se poate manifesta prin afectare hepatică cronică, respectiv steatoză, fibroză şi ciroză hepatică. Severitatea şi prognosticul patologiei hepatice induse de consumul de alcool depind de cantitatea, durata şi tipul de băuturi alcoolice consumate, asociate cu prezenţa inflamaţiei hepatice, dieta, statusul nutriţional şi predispoziţia genetică. În timp ce steatoza hepatică reprezintă o afectare benignă, ciroza hepatică se asociază cu o morbiditate şi mortalitate marcantă. Media supravieţuirii în cazul pacienţilor cu ciroză hepatică este de 1-2 ani. Abstinenţa absolută reprezintă baza terapeutică a bolilor hepatice etanolice acute sau cronice, tratamentul hepatoprotectiv nefiind eficient în tratarea propriu-zisă a afecţiunii hepatice din cauza consumului de alcool. De asemenea, până în prezent nu există o medicaţie eficientă împotriva efectelor produse de alcool asupra ficatului(16).
Child-Pugh este principalul scor prognostic folosit în ciroză, care ia în calcul valoarea INR, a bilirubinemiei totale, a albuminemiei, prezenţa ascitei şi a encefalopatiei hepatice. În funcţie de rezultatul acestui scor, pacienţii sunt incluşi în una dintre cele trei clase, reuşind astfel să avem o imagine de ansamblu asupra prognosticului fiecărui pacient. Clasa A Child-Pugh are rata cea mai mare de supravieţuire pe termen mediu-lung, în timp ce pacienţii din clasa C sunt cei cu ciroză hepatică decompensată vascular şi parenchimatos, cu prognostic rezervat. În literatura de specialitate sunt descrise cazuri în care s-a obţinut o reversibilitate tratând cauza care a dus la dezvoltarea afecţiunii hepatice, astfel încât se poate realiza o regresie de la un scor Child-Pugh superior la unul inferior.
După cum se poate observa, pacienţii din grupul 1 analizat, deşi au prezentat o serie de complicaţii, prevalenţa acestora a fost cea mai scăzută. Consecinţa fiziopatologică majoră rămâne hipertensiunea portală, urmată de complicaţiile acesteia, precum ascita şi varicele esofagiene. Ascita, varicele gastrice, hemoragia variceală şi hepatocarcinomul au avut cea mai scăzută prevalenţă în rândul celor cu patologie cirotică clasa A, dovada faptului că decompensarea hepatică nu este atât de marcată. Peritonita bacteriană spontană şi sindromul hepato-renal sunt singurele complicaţii care nu au fost prezente în rândul pacienţilor din această categorie. De asemenea, nu s-a înregistrat niciun deces la aceste cazuri.
Pacienţii din clasa Child-Pugh B au avut ca principale manifestări hipertensiunea portală, ascita, varicele esofagiene şi encefalopatia hepatică. Toţi pacienţii au prezentat cel puţin o complicaţie, iar rata deceselor a fost scăzută, în concordanţă cu datele deja existente în literatura de specialitate privind prognosticul acestor pacienţi.
A treia categorie, respectiv pacienţii din clasa Child-Pugh C, a prezentat într-o foarte mare proporţie ascită în cantitate mare, refractară la tratament, asociind cel mai frecvent hipertensiune portală, encefalopatie hepatică şi varice esofagiene. Cea mai mare prevalenţă a hemoragiilor variceale s-a înregistrat la aceşti pacienţi, iar rata deceselor a fost de 50%.
Astfel, pe măsură ce gradul cirozei avansează, complicaţiile devin mai frecvente şi se asociază multiple manifestări secundare, ceea ce ghidează medicul curant către investigaţii şi abordări terapeutice adaptate fiecărui caz. Cea mai gravă manifestare a pacienţilor cu ciroză hepatică este hemoragia variceală, reprezentând principala cauză de deces.
Un alt instrument folosit pentru prognosticul pacienţilor cu ciroză hepatică este scorul MELD (Model for End-stage Liver Disease). Acesta asociază variabile precum bilirubinemia, creatinina serică, sodiul seric şi prezenţa sau absenţa a cel puţin o şedinţă de hemodializă în ultima săptămână. Studiul „Child-Pugh Versus MELD Score for the Assessment of Prognosis in Liver Cirrhosis – A Systematic Review and Meta-Analysis of Observational Studies” compară cele două metode de calcul al prognosticului. În cadrul acestei analize s-a ajuns la concluzia că scorul Child-Pugh are o sensibilitate mai mare, dar o specificitate mai mică decât scorul MELD la pacienţii cu disfuncţie hepatică cronică acutizată. Totuşi, în cele mai multe dintre cazuri, prognosticul oferit de cele două scoruri a fost similar(10).
Concluzii
Consumul de alcool în rândul pacienţilor cu afectare hepatică este predominant, reprezentând principala cauză de ciroză hepatică.
În ceea ce priveşte complicaţiile asociate fiecărui grad de ciroză, s-a observat o creştere a prevalenţei acestora pe măsură ce creşte rezultatul scorului Child-Pugh. Managementul pacienţilor cu ciroză trebuie să ia în calcul acest scor, cu scopul de a preveni apariţia complicaţiilor şi pentru tratarea lor cât mai precoce.
În urma analizei prezentate în acest studiu, problematica cirozei rămâne un subiect de actualitate. Atât protocoalele de prevenţie, cât şi cele de tratament necesită o abordare ţintită şi individualizată, în funcţie de simptomatologia fiecărui pacient, posibilitatea de schimbare a încadrării pacienţilor de la o clasă Child-Pugh la alta fiind reală şi realizabilă.
Bibliografie
- Aziz K, Bonnet D, Foppa B. Hepato-Gastroenterologie. Elsevier Masson, 2001; 185-222.
- Trifan A, Gheorghe C, Dumitraşcu D. Gastroenterologie şi Hepatologie Clinică. Editura Medicală, 2018; 504-568; 590-606; 653-692.
- Braun J, Arno JD. Ghid Clinic de Medicină Internă. Editura Medicală, 2018; 367-374.
- Schuppan D, Afdhal NH. Liver cirrhosis. Lancet. 2008;371(9615):838-851.
- James E. Digestive diseases in the United States: Epidemiology and Impact. [NIDDK; Bethesda]. 1994; NIH Publication, No. 94-1447.
- Butterworth RF. Complications of cirrhosis III. Hepatic encephalopathy.
- J Hepatol. 2000; 32(1 Suppl):171-180.
- Hisataka M, Makoto S, Junpei I, Yoichi T. Hepatic encephalopathy as a complication of liver cirrhosis: An Asian perspective. Journal of Gastroenterology and Hepatology. 2010 May; Volume 25, Issue 5, 858-63.
- Arroyo V, Ginès P, Gerbes AL, et al. Definition and Diagnostic Criteria of Refractory Ascites and Hepatorenal Syndrome in Cirrhosis. Hepatology. 1996; Vol. 23, No. 1, 164-172.
- Bellentani S, Saccoccio G, Costa G, et al. The Dionysos Study Group Drinking habits as cofactors of risk for alcohol induced liver damage. Gut. 1997; 41:845–50.
- Ying P, Xingshun Q, Xiaozhong G. Child-Pugh Versus MELD Score for the Assessment of Prognosis in Liver Cirrhosis: A Systematic Review and Meta-Analysis of Observational Studies. Medicine (Baltimore). 2016 Feb; 95(8):e2877.
- Ashwani KS, Bataller R, Ahn J, Kamath SP, Shah HV. ACG Clinical Guideline: Alcoholic Liver Disease, Am J Gastroenterol. 2018 Feb; 113(2):175-194.
- Ohashi K, Pimienta M, Seki E. Alcoholic liver disease: A current molecular and clinical perspective. Liver Res. 2018 Dec; 2(4):161-172.
- Marot A, Henrion J, Knebel JF, Moreno C, Deltenre P. Alcoholic liver disease confers a worse prognosis than HCV infection and non-alcoholic fatty liver disease among patients with cirrhosis: An observational study. PLoS One. October 2017; 12(10): e0186715.
- Jepsen P, Ott P, Andersen PK, Sorensen HT, Vilstrup H. Clinical course of alcoholic liver cirrhosis: A Danish population-based cohort study. Hepatology AASLD. May 2010; 51(5): 1675-1682.
- Askgaard G, Gronbak M, Kjar MS, Tjonneland A, Tolstrup JS. Alcohol drinking pattern and risk of alcoholic liver cirrhosis: A prospective cohort study. Journal of Hepatology. 2015 May; 62(5):1061-1067.
- Bruha R, Dvorak K, Petrtyl J. Alcoholic liver disease. World Journal of Hepatology. 2012 March; 4(3):81-90.
Articole din ediţiile anterioare
Complicaţiile perioperatorii ale anesteziei generale
Anestezia generală este cea mai complexă formă de anestezie. Termenul de anestezie provine din greacă şi înseamnă pierderea senzaţiei. Societatea A...
Follow-upul pentru copiii născuţi prematur – ce ar trebui să ştie medicul de familie?
Nou-născuţii prematuri necesită îngrijire de specialitate pe termen lung. Pentru a putea preveni problemele medicale, de dezvoltare neurologică, su...
Boala Paget a osului cu debut atipic – prezentare de caz
Boala Paget a osului este, după osteoporoză, cea mai frecventă suferinţă metabolică a osului, caracterizată prin remodelarea osoasă, care pres...
Complicaţiile cardiovasculare ale terapiilor oncologice
Bolile cardiovasculare şi patologia oncologică rămân, din păcate, cauze importante de mortalitate şi invaliditate în lume. Din fericire, prevenţia ...