Stress urinary incontinence can be diagnosed and treated by the family doctor within their specialty competence. Benchmarks offered by the guide make the approach and patient monitoring easier. Particularities in the GP - patient relationship may increase patient compliance regarding the lifestyle improvement and with therapeutic conduct, adequate for the disease state.
Incontinenţa urinară de efort
First published: 06 ianuarie 2016
Editorial Group: MEDICHUB MEDIA
Abstract
Rezumat
Incontinența urinară de efort poate fi diagnosticată şi tratată de medicul de familie, în limita competenței specialităţii. Reperele oferite de ghid facilitează abordarea şi monitorizarea pacientului. Particularităţile relaţiei medic de familie - pacient pot creşte complianța acestuia cu privire la optimizarea stilului de viaţă şi respectarea conduitei terapeutice, adecvate stadiului de boală.
Incontinența urinară de efort se manifestă prin pierderea involuntară de urină în timpul diverselor activităţi fizice: ridicarea de greutăţi, exerciţii fizice, dar şi la strănut, tuse sau când persoana râde.
Pacienţii sunt majoritar femei. Aproape jumătate dintre femei pot suferi de această boală şi două treimi din paciente ajung cu o întârziere de câţiva ani la medic. În medie, o pacientă are nevoie de şapte ani de la debutul simptomatologiei pentru a-şi declara suferinţa!
Rinichii, tractul urinar inferior şi evident sistemul nervos, prin buna lor funcţionare, controlează urinatul şi asigură capacitatea vezicii urinare de a păstra urina. Muşchii care intervin în controlul curgerii urinei sunt: detrusorul, muşchiul peretelui vezicii urinare, care se relaxează, permiţând umplerea vezicii, şi sfincterul, muşchiul circular, ce înconjoară uretre, împiedicând pierderea urinei. În incontinența urinară de efort, muşchiul sfincter şi muşchii pelvieni, ce susţin vezica urinară şi uretra, sunt slăbiţi şi nu pot opri urina atunci când sunt supuşi unei presiuni abdominale crescute.
Afecţiunea o întâlnim la paciente aflate şi în îngrijirea medicilor de alte specialităţi: medicina familiei, boli interne, ginecologie, nefrologie etc.
În această prezentare a ghidului afecţiunii (Ordinul 1323/2010), îmi propun să punctez doar acele aspecte care pot fi gestionate în practica oricărui medic de familie.
I. Protocol de diagnostic obligatoriu:
1. Examen obiectiv + Anamneză - Calendar micţional
- Chestionar al simptomelor (ICI-Q)
- Determinarea pierderilor de urină (pad test).
2. Protocolul de investigaţii bioumorale ale pacientului chirurgical urologic (conform Anexei 1 a prezentului ordin)
3. Urocultură cu antibiogramă
4. Ecografie aparat urogenital cu reziduu post-micţional
5. Cistomanometrie + presiune-debit
6. Profil presional uretral
7. Debitmetrie.
Protocol de diagnostic opţional:
1. EMG sfincterian
2. Urografie intravenoasă
3. Uretrocistoscopie.
II. Protocol de tratament:
1. Tratament medicamentos farmacodinamic
2. Reeducare perineală (Kegel, EMG, biofeedback)
3. Operaţii antiincontinenţă:
- operaţie tip Burch (retropubian sau laparoscopic)
- operaţie tip sling (fascie autologă)
- operaţie tip sling suburetral (TVT, TOT).
4. Operaţii perineale reconstructive
Protocol de tratament opţional:
5. Agenţi injectabili parauretral (pro-ACT, colagen, celule stem - mioblaşti etc.)
6. Sfincter artificial
7. Paliative – colectoare, absorbante, pesare.
III. Protocol de urmărire:
- anual
1. Examen obiectiv + anamneză
2. Debitmetrie
3. Ecografie aparat urinar cu RPM
4. Urocultură.
I.1. Examen obiectiv + Anamneză
Pot evidenţia următoarele:
- Pierderea involuntară de urină la efort fizic, ortostatism prelungit, tuse, strănut, râs.
- Factori de risc:
1. sexul - femeie cu sarcini şi naşteri multiple şi/sau cu intervenţii chirurgicale în zona pelviană, perineală; bărbat cu intervenţii chirurgicale în zona pelviană sau a prostatei;
2. tusea cronică (BPOC, astm bronşic);
3. boli metabolice: obezitatea, diabetul zaharat;
4. boli neurologice: leziuni ale coloanei vertebrale, accident vascular cerebral, scleroză multiplă, boala Parkinson;
5. fumatul;
6. vârsta înaintată;
7. metode terapeutice: a) unele medicamente: antihipertensive, sedative, miorelaxante; b) radioterapia pelviană.
- Calendar micţional
Modalitate flexibilă, de autoevaluare a pacientului, care poate oferi informaţii utile medicului de familie pentru aprecierea cât mai obiectivă a suferinţei pacientului. Pentru a ne asigura complianța pacientului în completarea acestui calendar, e nevoie ca acesta să primească indicaţii concrete cu privire la:
a) aportul de lichide (măsurarea tuturor lichidelor, în mililitri);
b) diureza (măsurarea cantităţii de urină eliminată, în mililitri); în momentul când pacientul nu poate măsura cantitatea de urină eliminată, va menţiona numai ora;
c) orice pierderi de urină (+, ++, +++).
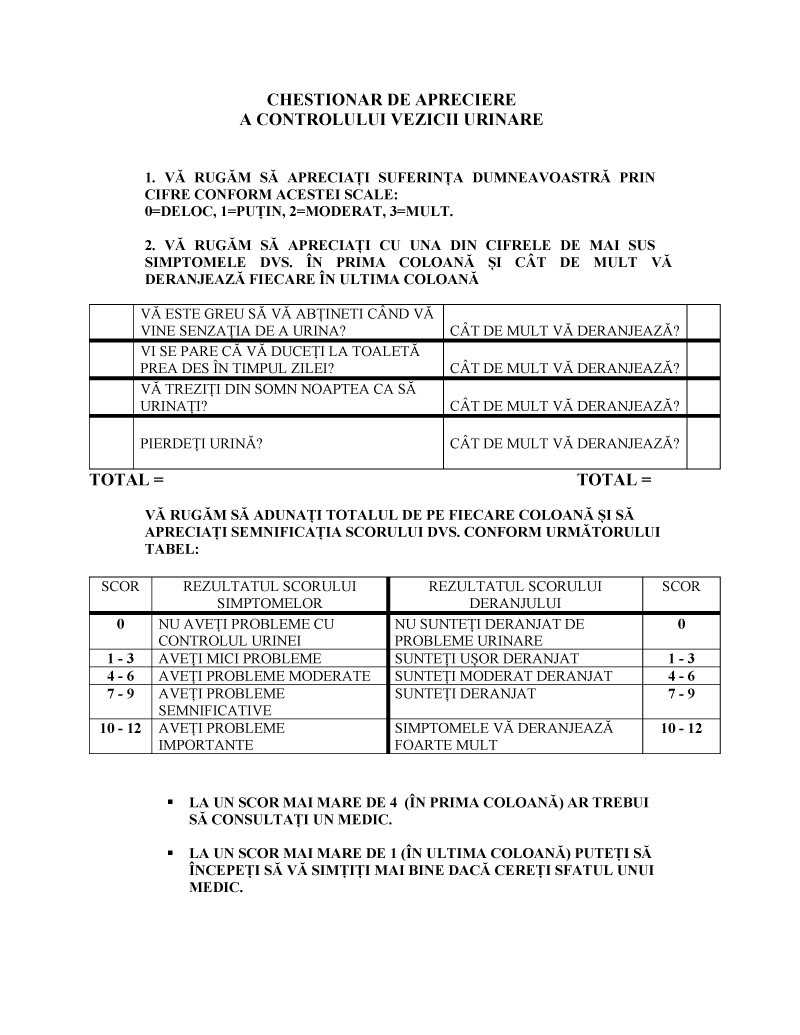
- Chestionar al simptomelor (ICI-Q)
O altă modalitate de obiectivare a suferinţei pacientului, mai uşor de utilizat, este chestionarul de apreciere a controlului vezicii urinare, care, prin posibilitatea calculării scorului simptomelor şi a scorului calităţii vieţii, permite medicului să aducă pacientului argumentele terapeutice potrivite stadiului de boală.
Corelarea informaţiilor oferite de cele două metode cu examenul clinic şi identificarea factorilor de risc permite medicului de familie să facă primele indicaţii cu privire la optimizarea stilului de viaţă, astfel:
1. Fără alimente ce pot irita vezica urinară: condimente, dulciuri cu ciocolată, cafea, ceai, cola, sucuri acidulate; o menţiune specială pentru citrice, deoarece acidifiază urina.
2. Lichidele: restricţia de teama de a scăpa urină prezintă riscul de deshidratare, dar şi de concentrare a urinei, ceea ce duce în final la accentuarea incontinenței.
3. Renunţarea la fumat: scade tusea, previne iritarea vezicii urinare şi scade riscul de apariţie a cancerului de vezică urinară.
4. Scăderea în greutate, dacă este cazul, prevenirea constipaţiei, deoarece agravează incontinența urinară.
5. Normalizarea glicemiei la pacienţii diabetici.
6. Micţiuni frecvente pentru a reduce probabilitatea scurgerilor de urină.
7. Controlul activităţilor fizice: pentru a evita pierderi de urină.
II.1. Tratament medicamentos farmacodinamic
Este util în formele uşoare sau medii de boală. Clasele de medicamente care pot fi folosite sunt:
- anticolinergicele (inhibă contracţiile involuntare ale detrusorului vezical): oxibutinina, tolterodina, enablex, sanctura, vesicare, oxytrol;
- antagonişti alfa-adrenergici (cresc tonusul sfincterului uretral): fenilpropanolamina, pseudoefedrina - substanţe întâlnite mai ales în medicamentele care pot fi eliberate fără prescripţie medicală;
- antidepresiv triciclic (acţiune alfa-adrenergică pe colul vezical, antispastică pe detrusor): imipramina;
- terapia cu estrogen, destul de controversată, ameliorează micțiunile frecvente, iminente, la femeile aflate la post-menopauză, prin creşterea tonusului musculaturii uretrale şi perineale. Neoplasmul mamar sau uterin contraindică terapia.
II.2. Reeducare perineală (Kegel)
Constă în antrenamentul musculaturii pelviene (nu abdominale) - contracţia muşchilor pelvieni ca atunci când se doreşte oprirea jetului urinar - timp de 10 secunde, apoi se relaxează 10 secunde.
Exerciţiile se repetă de 10-25 de ori, de 3-4 ori pe zi; ele pot fi făcute în decubit dorsal sau lateral, dar şi şezând sau în ortostatism. Exerciţiile îmbunătăţesc tonusul şi controlul sfincterului uretral, controlând pierderile de urină. Simptomele celor mai multe dintre femeile care au făcut în mod constant exerciţiile Kegel s-au ameliorat în 4-6 săptămâni.
III.1. Examen obiectiv + anamneză, anuale, au ca scop monitorizarea simptomatologiei şi identificarea precoce a variantei terapeutice conforme cu stadiul bolii, dar şi rolul de a ne asigura că paşii în optimizarea stilului de viaţă nu au fost uitaţi.
Cunoaşterea şi aplicarea ghidurilor asigură o bună comunicare interdisciplinară, în folosul pacientului.
Bibliografie
http://www.ms.ro/index.php?pag=181&pg=4;
http://www.aru.ro/ghid-de-protocoale/
2. N. Calomfirescu, V Ambert, A.V. Manu-Marin. Incontinenţa urinară, diagnostic şi terapie. Editura Medicală, 2011.
Articole din ediţiile anterioare
Avantaje şi riscuri ale utilizării pseudoefedrinei în infecţiile respiratorii sezoniere
În România, sezonul rece determină o creştere a numărului de consultaţii atât în cabinetele medicilor de familie, cât şi în ambulatoriile de specia...
Sunt psihiatrii o specie pe cale de dispariţie? Observaţii privind provocările interne și externe ale profesiei
Pe baza preocupărilor recent exprimate în legătură cu o criză în psihiatrie, sunt identificate și discutate șase provocări pentru profesia noastră....
Managementul interclinic al pacientului cu durere abdominală
Unul dintre cele mai frecvente simptome pentru care pacientul se prezintă la medicul de familie este reprezentat de durerea abdominală. Având o...
COVID-19 – viroza care ne-a schimbat viaţa
Noul tip de coronavirus şi boala produsă de acesta (COVID-19) ne-au schimbat în mod radical viaţa în decurs de numai 6 luni. Este cea mai mare pand...