The current paper presents the case of a patient with a retained foreign esophageal body, removed through open surgery (lateral cervical esophagotomy). The foreign body was a partial dental prosthesis with a metal hook that anchored it to the patient’s remaining natural teeth. The foreign body was lodged in the esophageal wall and the previous endoscopical extraction attempt had failed.
The patient was transferred to our department from a regional hospital where an endoscopic attempt at removing the foreign body had failed. The patient complained of descending odynophagia and dysphagia for solids. After the previous esophageal endoscopy, the patient complained of retrosternal pain and pressure. A CT-scan with contrast of the neck and chest regions was performed. A secondary endoscopical exploration of the esophagus was performed, thus the foreign body’s location was precisely identified. We discovered that its metal grappling device was anchored in the lateral esophageal wall thus preventing endoscopic removal without tearing the esophageal wall open. As the patient’s current state was degrading (descending pains and risk of mediastinitis), we considered another transfer to be an unfortunate choice, so we chose an open surgery approach.
We opted for a lateral cervical esophagotomy. The surgery was performed under general anesthesia, and the retained foreign body was removed. The lateral wall of the esophagus was perforated and torn open vertically at the spot where the metal hook of the prosthesis lodged itself into the muscle wall. A 4‑centimeter incision circumscribed both parietal lesions and allowed the removal of the foreign body without any further damage.
Postoperatively, a nasogastric feeding tube was maintained for 14 days. Ten days after the surgery a follow‑up CT-scan was performed. The imaging exam did not show any mediastinal or retromediastinal fluids. After the nasogastric feeding tube was removed the patient was gradually allowed back on solids without any complaints.
Esofagotomie cervicală pentru îndepărtarea unui corp străin esofagian inclavat – prezentare de caz
Cervical esophagotomy for removing a retained foreign esophageal body
First published: 13 octombrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.36.3.2017.1120
Abstract
Rezumat
Lucrarea de față prezintă reușita noastră în îndepărtarea unui corp străin esofagian inclavat, prin esofagotomie laterală cervicală. Corpul străin în cauză era o proteză dentară parțială, cu cârlig, ancorată la dentiția naturală restantă a pacientului. Corpul străin era inclavat la nivelul peretelui esofagian și încercările de extracție anterioare fuseseră lipsite de succes. Pacientul a fost transferat în clinica noastră dintr-un spital regional, cu următoarele acuze: disfagie și odinofagie pentru solide și durere retrosternală instalată după încercarea de a se îndepărta corpul străin prin esofagoscopie exploratorie sub anestezie locală. După efectuarea unui examen imagistic (CT de gât și torace cu substanță de contrast), s-a practicat o explorare endoscopică ce a certificat inclavarea corpului străin și amplasarea sa exactă. S-a constatat inclavarea cârligului protezei la nivelul peretelui anterolateral al esofagului. O altă încercare de extracție endoscopică a corpului străin ar fi agravat leziunile esofagiene existente. Cum statusul pacientului se degrada vizibil (dureri cervicale și retrosternale descendente și risc implicit de mediastinită), am considerat că un alt transfer interspitalicesc ar fi în defavoarea pacientului și am optat pentru efectuarea unui esofagoctomii cervicale. Operația a fost făcută sub anestezie generală, iar corpul străin a fost îndepărtat. Peretele lateral al esofagului era perforat și deschis vertical la locul de penetrare a cârligului protezei și lacerat pe o distanță mai mică, distal de prima leziune. O incizie de 4 cm a înscris ambele leziuni parietale și a permis îndepărtarea corpului străin fără alte incidente sau leziuni parietale. Postoperatoriu, timp de 14 de zile, pacientul a fost hrănit pe sondă nazogastrică. La 10 zile postoperatoriu, CT-ul de gât și torace nu a evidențiat colecții mediastinale sau retromediastinale. După suprimarea sondei nazo-gastrice pacientul a reluat treptat alimentația orală fără alte acuze.
Introducere
Corpii străini sunt o patologie frecventă a tubului digestiv, segmentul cel mai des afectat fiind esofagul. Ingestiile de corpi străini esofagieni sunt cel mai adesea accidentale, rar înregistrându-se cazuri intenționate. Grupele de vârstă și populaționale la care se întâlnește cu o frecvență mai mare această patologie sunt copiii, vârstnicii și deținuții. Segmentul de populație îmbătrânită prezintă un risc unic, din cauza protezelor dentare totale sau parțiale cu fitting imperfect. Modificările mucoasei esofagiene joacă și ele un rol important în impactarea unui corp străin deglutit(5).
În antecedentele medicale ale pacienților cu corpi străini esofagieni întâlnim des stenozele esofagiene postcaustice, stenozele esofagiene congenitale, bolile neurologice cu răsunet asupra esofagului și esofagitele cronice.
Radiografiile de torace (anterior și profil) sunt indicate pentru identificarea corpului străin, a situsului său, a eventualelor substanțe radioopace din componența corpului străin (os, metal), precum și pentru excluderea unei patologii grave la debut (perforație esofagiană cu risc de mediastinită). Examenul computer tomograf cu substanță de contrast prezintă specificitate mai mare în cazul unei perforații esofagiene. În lipsa ei însă, eficiența este comparabilă cu cea a radiografiilor clasice. Tranzitul baritat esofagian nu prezintă indicație decât postprocedural, pentru confirmarea repermeabilizării lumenului esofagian(6). Se efectuează doar cu certitudinea absenței unei perforații de perete esofagian.
Repere anatomice
Esofagul este un conduct musculo-membranos prin care alimentele ajung de la nivelul faringelui în stomac. El se întinde de la nivelul marginii inferioare a cartilajului cricoid (vertebra cervicală a VI-a) până la nivelul cardiei (vertebra toracică a XI-a). La nivelul endoesofagului se descriu în mod fiziologic trei strâmtori: strâmtoarea cricoidiană (gura esofagului), strâmtoarea bronhoaortică (strâmtoarea esofagiană superioară) și strâmtoarea diafragmatică (strâmtoarea esofagiană inferioară). Aceste zone îngustate realizează adevărate sfinctere fiziologice, jucând un rol important în fiziologia deglutiției, dar și în impactarea corpilor străini la nivelul esofagului. Cel mai adesea, corpii străini pot fi descoperiți la aceste niveluri.
Un alt element important al anatomiei locale esofagiene este reprezentat de spațiul retroesofagian(1). Esofagul este despărțit posterior de coloana vertebrală și fascia prevertebrală prin spațiul retroesofagian. Acesta este delimitat de două plice mucoase în lateral, însă comunică superior cu spațiul retrofaringian și inferior cu mediastinul posterior. Acest spațiu poate explica rapiditatea cu care anumite procese infecțioase sau inflamatoare de la nivelul esofagului difuzează rapid printr-o zonă de perforație a peretelui esofagian și pot interesa direct mediastinul.
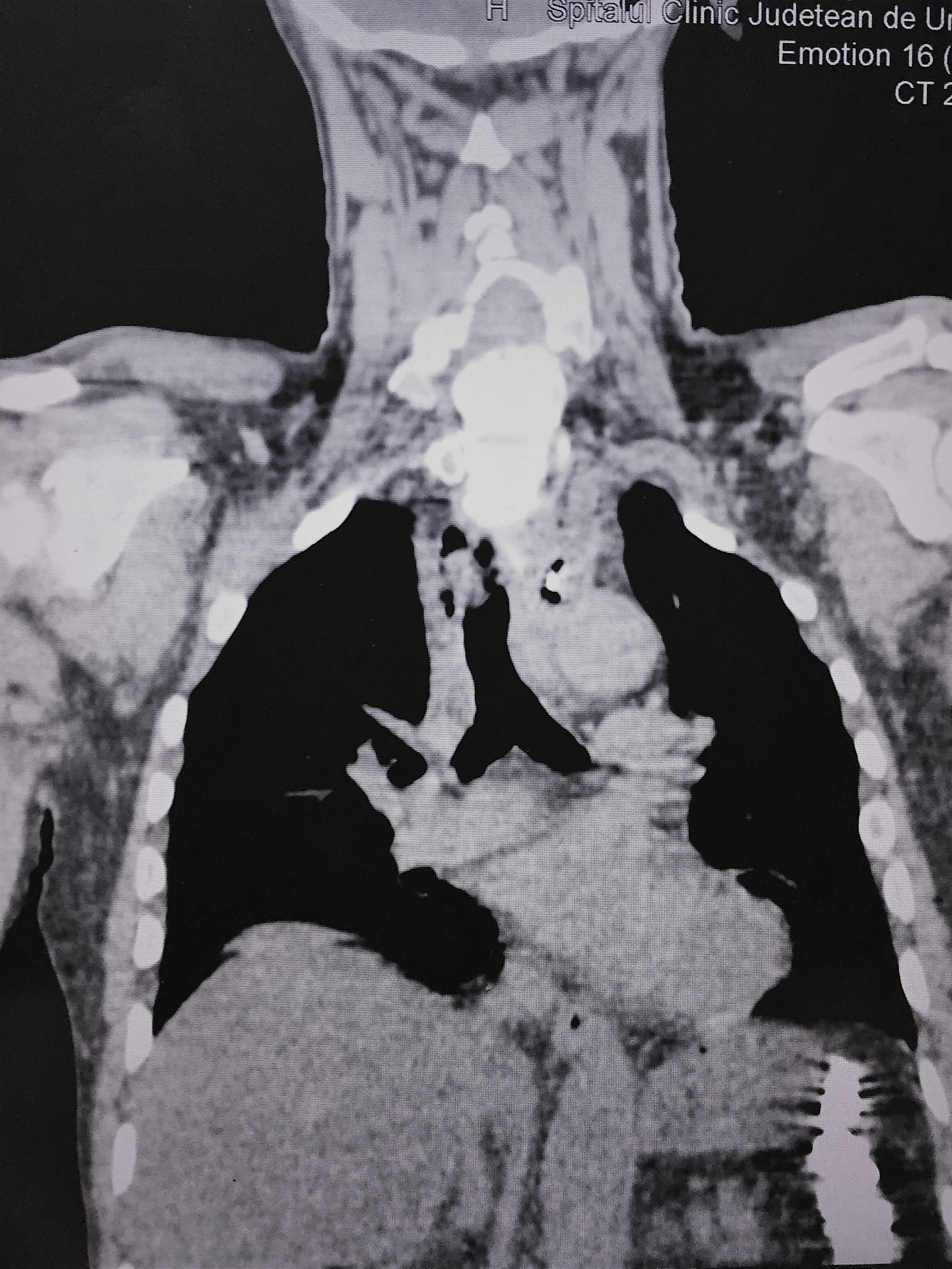
Prezentare de caz
Un pacient de sex masculin în vârstă de 67 de ani se prezintă în Serviciul UPU al Spitalului Clinic Județean de Urgență din Craiova, prin transfer dintr-un spital regional, acuzând disfagie și odinofagie instalate brusc după ingestia de alimente. Pacientul fusese diagnosticat cu corp străin esofagian, reprezentat de propria proteză dentară, a cărei lipsă fusese semnalată de către pacient în timpul mesei. Simptomatologia inițială se accentuase discret în urma unei esofagoscopii exploratorii efectuate sub anestezie locală, manevră endoscopică în urma căreia corpul străin nu putuse fi îndepărtat, ci doar identificat. Pacientul nu prezenta antecedente personale patologice semnificative și nici alergii medicamentoase.
Având în vedere modificările depistate la examenul imagistic, s-a ridicat suspiciunea unei perforații a peretelui esofagian. Pentru confirmare, am supus pacientul unei a doua endoscopii sub anestezie locală, cu rol strict explorator. S-a confirmat situația anatomică a corpului străin, precum și natura sa – proteza dentară, parțial metalică (proteza prezenta o prelungire metalică). De asemenea, diagnosticul de certitudine a fost completat prin vizualizarea zonei de inclavare în peretele esofagian a cârligului metalic al protezei. Se stabilește diagnosticul de corp străin esofagian inclavat, cu perforația secundară a peretelui esofagian și reacție mediastinală consecutivă. Am solicitat opinia chirurgilor OMF cu privire la structura și forma corpului străin, care au indicat că cel mai probabil este vorba despre o proteză parțială din acrilat, cu croșet metalic, care servește la ancorarea acesteia la dentiția restantă a pacientului.
Având în vedere starea biologică a pacientului și situația corpului străin, s-au instituit tratament antibiotic de protecție, repaus alimentar și s-a pus indicația de abord chirurgical extern asupra esofagului. O eventuală încercare de extracție endoscopică ar fi fost grevată de riscul de lărgire a perforației în peretele esofagian. Corpul străin era prea dur (acrilat și metal) pentru a fi fragmentat endoesofagian cu instrumente endoscopice și extras piece meal. Având în vedere modificările mediastinale, s-a optat pentru o schemă antibiotică cu acoperire lărgită – ceftriaxone, ertapenem, gentamicină și metronidazol.
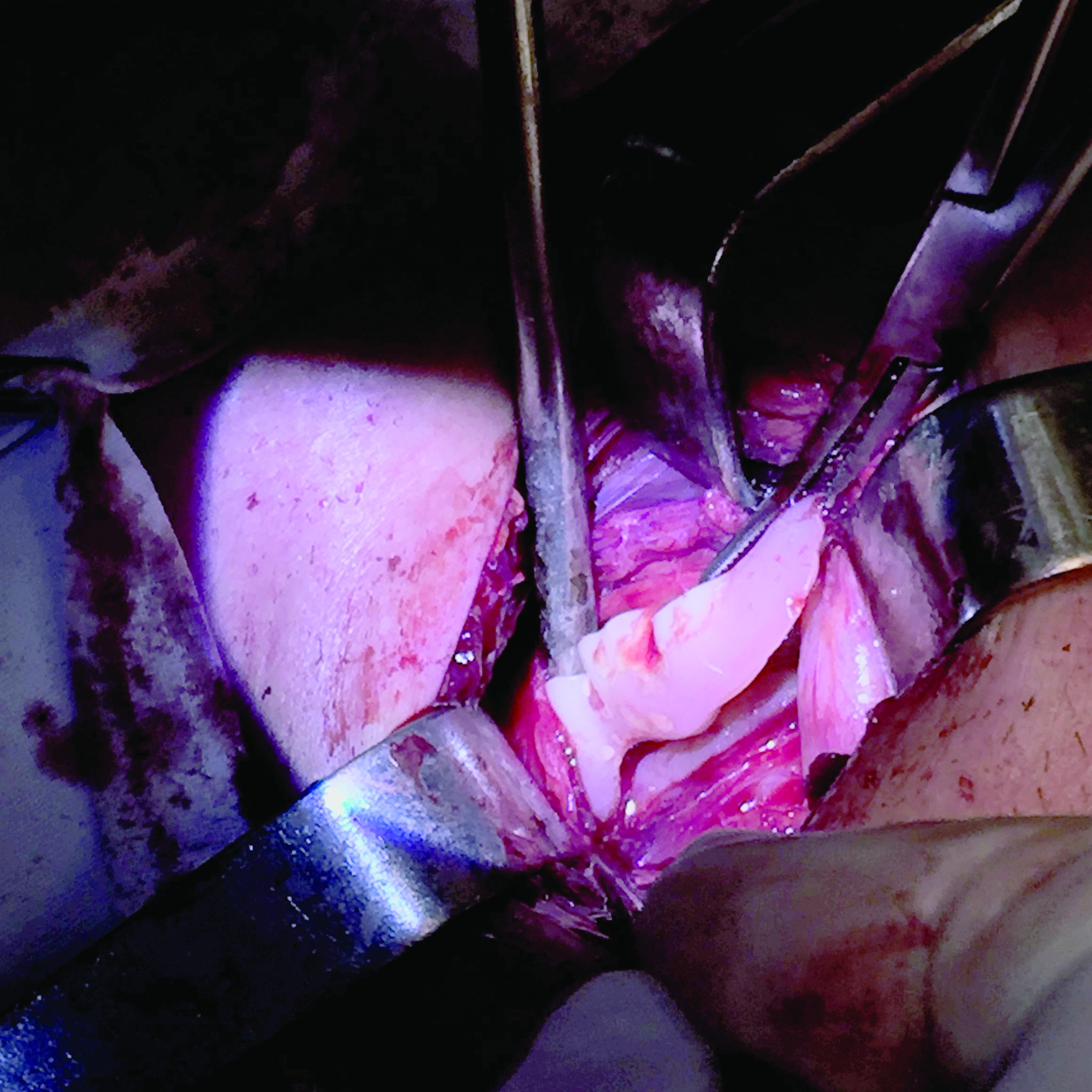
Tehnica chirurgicală pentru care am optat a fost esofagotomia cervicală, sub anestezie generală cu intubație orotraheală. Incizia la piele a fost făcută laterocervical stâng, pe marginea anterioară a mușchiului sternocleidomastoidian stâng, din treimea medie până în treimea inferioară. La descoperire, peretele esofagian a fost expus pe o distanță de aproximativ 4 cm. S-a vizualizat breșa în peretele anterolateral stâng al esofagului și s-a practicat o incizie de aproximativ 3 cm la același nivel în vederea extragerii corpului străin. Am optat pentru o incizie mare pentru a nu provoca leziuni suplimentare la nivelul peretelui și al mucoasei esofagiene. Corpul străin extras măsura 5 cm în diametrul maxim.
Postextracție s-a practicat esofagoscopie rigidă, în vederea explorării esofagului distal. S-a constatat o a doua zonă lezională, de dimensiuni reduse, la aproximativ 1 cm față de cea vizualizată anterior, pe peretele esofagian anterior. Incizia inițială a fost prelungită pentru a circumscrie ambele leziuni, situate de-a lungul unei linii oblice. Mucoasa esofagiană distală era de aspect normal. Peretele esofagian a fost suturat cu fir resorbabil în două straturi. A fost suturată întâi tunica musculară, apoi adventicea. Întrucât nu s-au evidențiat modificări periesofagiene, am plasat pulbere de rifampicină în plagă, apoi am închis plaga la nivelul pielii cu fire separate de ață neresorbabilă. O sondă de alimentație nazogastrică a fost amplasată și menținută 14 zile postoperatoriu. În lipsa patologiei renale, am optat pentru regim alimentar hiperproteic administrat pe sonda nazogastrică. Tratamentul antibiotic a fost menținut 10 zile. Tot la 10 zile postoperatoriu, s-a efectuat un examen CT de gât și torace de control, care nu a evidențiat procese patologice localizate. La 15 zile postoperatoriu, pacientul a fost externat.
După suprimarea sondei de alimentație nazogastrice pacientul și-a reluat treptat alimentația orală. S-a constituit un plan alimentar pe care pacientul avea să îl urmeze la domiciliu (alimente lichide și semisolide în primă fază, apoi, după șapte zile, reintroducerea alimentelor solide). La control (30 de zile de la intervenția chirurgicală), pacientul nu prezenta acuze subiective.
Discuții și concluzii
Corpii străini esofagieni au simptomatologie și istoric tipic. De obicei, pacientul se prezintă postprandial, după ingestie de carne (pește, porc sau pui)(4,7), cu senzație de presiune retrosternală sau la baza gâtului. În mod excepțional, pacientul prezintă durere vie retrosternală de la prezentare (suspiciune de complicații).
Senzația de presiune retrosternală este mereu însoțită de disfagie. Disfagia poate fi selectivă, doar pentru solide (tranzitul lichidian fiind îngreunat, dar posibil), când obstrucția esofagului nu este completă, și totală. Disfagia totală (afagie) apare când obstrucția esofagului este completă sau este prezent un spasm esofagian puternic. Afagia se asociază cu imposibilitatea de a înghiți saliva. Prezența afagiei și a sialoreei recomandă o intervenție promptă, în vederea restabilirii tranzitului alimentar esofagian în regim de urgență. Dacă pacientul nu prezintă sialoree, esofagoscopia exploratorie nu prezintă indicație de urgență, însă este de preferat ca aceasta să fie efectuată în primele 12 ore.
Odinofagia nu este un simptom constant. Când este prezentă, denotă de obicei existența unui spasm esofagian puternic sau prezența unui corp străin de dimensiuni mari, care prin impactul său la nivelul esofagului pune presiune pe plexurile nervoase alăturate. În rare cazuri, odinofagia se asociază cu durere vie retrosternală, care iradiază posterior, indicând astfel existența unui complicații (perforația peretelui esofagian cu risc iminent de mediastinită). Această asociere pledează pentru examinarea imagistică promptă a pacientului. Este recomandată efectuarea unui CT cu substanță de contrast(5).
O bună practică după extracția corpului străin este cercetarea cu esofagoscopul a esofagului distal. Astfel, confirmăm dezimpactarea și, mai mult, obținem date suplimentare despre starea mucoasei esofagiene. La 90% dintre pacienți, esofagul prezintă modificări endoluminale(6). În România, primul loc în etiologia modificărilor mucoasei esofagiene este deținut de ingestiile de sodă caustică și de stenozele esofagiene secundare care se dezvoltă ulterior(7). Alte patologii care predispun la impactarea corpilor străini la nivelul esofagului sunt: boala de reflux gastroesofagian, stenozele esofagiene congenitale și spasmele esofagiene.
Corpii străini esofagieni sunt întâlniți cel mai des între 0 și 14 ani(1,7). Un al doilea vârf se înregistrează în grupa de vârstă 45 și 59 de ani. Un factor de risc suplimentar la această grupă de pacienți și specific persoanelor vârstnice este reprezentat de protezele dentare mobile. În cazul unui fitting imperfect al protezei, aceasta poate fi înghițită accidental de către pacient. Deși nu foarte întâlnite în practică, cazurile de proteze dentare înghițite necesită de multe ori abord chirurgical extern și atrag deseori complicații, prin dimensiunile mari ale corpului străin.
Perforațiile mucoasei și peretului esofagian sunt rar întâlnite comparativ cu frecvența corpilor străini esofagieni. Existența unei perforații esofagiene, pe lângă tabloul clinic prezentat mai sus, antrenează și modificări ale analizelor paraclinice, în primul rând modificarea markerilor inflamației. Ea impune explorarea endoscopică sau chirurgicală a esofagului în regim de urgență, eliminarea factorului precipitant, refacerea continuității peretelui esofagian, suprimarea alimentației orale și, nu în ultimul rând, protecție antibiotică. Existența perforației peretelui esofagian poate fi dovedită atât endoscopic – prin vizualizarea sa directă, dacă corpul străin o permite, sau după îndepărtarea acestuia –, cât și imagistic. Din punct de vedere imagistic, perforația esofagiană rar poate fi pusă în evidență în mod direct, însă modificările de la nivelul mediastinului (pneumomediastin) se corelează direct cu diagnosticul pozitiv.
Am considerat oportună expunerea acestui caz, deoarece a prezentat mai multe particularități. Pacientul nu se încadrează în grupele de vârstă specificate în studiile de specialitate, însă face parte din categoria persoanelor vârstnice. Pacientul nu a prezentat comorbidități predispozante pentru patologia corpilor străini esofagieni, iar pe parcursul internării nu au fost diagnosticate alte boli asociate. Singurul factor de risc prezent la pacient a fost proteza dentară parțială, cu dispozitiv metalic de ancorare. Construcția particulară a protezei dentare (partea metalică de ancorare) a constituit un factor suplimentar de risc, care ulterior a condus la perforația peretelui esofagian.
Deși simptomatologia la prezentare și analizele paraclinice nu erau specifice perforațiilor de perete esofagian, am considerat totuși oportună efectuarea unui CT de gât și torace. În absența creșterii markerilor inflamatori, scanarea a evidențiat modificări la nivelul mediastinului (pneumomediastin minim). Pe baza modificărilor imagistice și a imaginii endoesofagiene, am stabilit diagnosticul de perforație a peretelui esofagian. Absența sindromului inflamator biologic o atribuim timpului scurt scurs din momentul perforației până la recoltarea de probe biologice. Considerăm o indicație utilă efectuarea unui computer tomograf în cazul corpilor străini esofagieni cu situație neclară, care nu au putut fi îndepărtați endoscopic per primam sau în cazurile de apariție a durerilor retrosternale în urma unei esofagoscopii care nu a îndepărtat corpul străin esofagian.
În cazul existenței unei perforații esofagiene cu corp străin in situ, abordul chirurgical extern în cel mai scurt timp (24-48 de ore) în defavoarea explorărilor endoscopice. Pregătirea preoperatorie a pacientului trebuie să includă în mod obligatoriu asocieri de antibiotice cu spectru lărgit și diagnosticarea și compensarea eventualelor comorbidități.
Bibliografie
- A. Vaida, V. Papilian, I. Albu, Anatomia Omului, Vol II, Splahnologia, Ed. a XI-a, p. 57-59.
- F. Khan, R. Muhammad, Z. Khan, S. Malik, T. Haroon, R. Ghani, Frequency of Esophageal Foreign Bodies and their Site of Impaction in Patients Presenting with Foreign Body Aerodigestive Tract, European Scientific Journal July 2013 edition vol. 9, No. 21.
- Myers EN (ed) (2008) Operative otolayngology head and neck surgery, 2nd edition. Elevier Saunders, Philadelphia.
- M Anniko, M. Bernal-Sprekelsen, V. Bonkowsky, P. Bradley, S. Iurato, Otorhinolaryngology, Head & Neck Surgery, Springer, pg 453.
- Orlando RC: Pathogenesis of Gastroesophageal Disease. Gastroenterol Clin North Am 31:S35-S44, 2002.
- Paul W. Flint, Bruce H. Haughey, Valerie J. Lund, John K. Niparko, K. Thomas Robbins, J. Regan Thomas, Marci M. Lesperance, Cummings Otolaryngology, Head and Neck Surgery, Sixth Edition Volume 1, pg. 1014-1015.
- S. Gârbea, N. Cosintescu, G. Popovici, V. Racoveanu, I. Țețu, Otorinolaringologie, Vol 1, p. 607-608.
Articole din ediţiile anterioare
Corpii străini traheobronşici la copil - prezentare de cazuri
Pătrunderea corpilor străini în căile aeriene constituie unul din capitolele cele mai dramatice ale patologiei respiratorii ale copilului.
Confuzii diagnostice în patologia respiratorie pediatrică. Caz clinic
Autorii prezintă cazul clinic al unui copil în vârstă de 4 ani care se prezintă la camera de gardă cu suspiciunea aspiraţiei de corp străin în timp...
Modalităţi diagnostice şi principii terapeutice ale corpilor străini esofagieni - experienţa Clinicii ORL, Spitalul Clinic Judeţean de Urgenţă din Craiova
Scopul lucrării constă în studierea diagnosticului și tratamentului disfagiei totale prin corp străin esofagian și al răsunetului inclavării acestu...
Tehnici convenţionale şi moderne în reabilitarea orală a pacienţilor cu boală de reflux gastroesofagian
Raportul descrie un caz clinic de boală de reflux gastroesofagian (GERD) asociat cu dentiţia uzată. Planul de tratament include metode convenţional...