Esophageal foreign bodies constitute a formidable chapter of pathology, especially due to the nature of the complications that may appear in the evolution of such cases, some even life-threatening. The blockage and eventual enclavation of a foreign body at the level of the esophagus can occur following the voluntary or involuntary ingestion of various particles, organic or inorganic, on a previously healthy esophagus or on a pathological one, which presents stenoses of various etiologies. In the case of aggravation of the local situation or in the conditions of a neglected foreign body, the extension of the lesions leads to the appearance of esophageal perforation and cervical, thoracic or abdominal periesophagitis, with possible complications that are difficult to control, such as cervico-mediastinitis, which is a serious condition that endangers the patient’s life. The authors aim to discuss the case of a patient who presented to the clinic seven days after the ingestion of a fish bone, embedded in the upper part of the esophagus and complicated with perforation of the esophageal wall. The clinical aspects encountered, the difficulties of visualization and extraction of the foreign body, as well as the particularities of therapeutic management related to the therapeutic conduct applied to esophageal foreign bodies in general are presented, commented and emphasized. Rapid diagnosis, prompt surgical intervention (endoscopically or, if necessary, through an external approach), immediate reaction in the event of complications and follow-up of the patient are essential for the successful resolution of such a pathology.
Managementul terapeutic al corpilor străini esofagieni inclavaţi şi complicaţi cu perforaţie de esofag
Therapeutic management of esophageal foreign bodies enclaved and complicated with esophageal perforation
First published: 03 martie 2023
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/ORL.58.1.2023.7646
Abstract
Rezumat
Corpii străini esofagieni constituie un capitol redutabil de patologie, în special prin natura complicaţiilor ce pot apărea în evoluţia unor astfel de cazuri, unele inclusiv cu risc vital. Oprirea şi, eventual, inclavarea unui corp străin la nivelul esofagului se pot produce în urma ingestiei voluntare sau involuntare a unor particule diverse, organice sau anorganice, pe un esofag anterior indemn sau pe unul patologic, care prezintă stenoze de diverse etiologii. În cazul agravării situaţiei locale sau în condiţiile unui corp străin neglijat, extinderea leziunilor duce la apariţia perforaţiei esofagiene şi a periesofagitei cervicale, toracice sau abdominale, cu posibilitatea instalării unor complicaţii greu de controlat, cum ar fi cervicomediastinita, care reprezintă o stare gravă, ce pune în pericol viaţa pacientului. Autorii îşi propun să aducă în discuţie cazul unei paciente care se prezintă în clinică la şapte zile după ingestia unui os de peşte inclavat în porţiunea superioară a esofagului şi complicat cu perforaţia peretelui esofagian. Sunt prezentate, comentate şi subliniate aspectele clinice întâlnite, dificultăţile de vizualizare şi de extracţie a corpului străin, precum şi particularităţile de management terapeutic raportate la conduita terapeutică aplicată corpilor străini esofagieni în general. Diagnosticul rapid, intervenţia chirurgicală promptă (pe cale endoscopică sau, după caz, prin abord extern), reacţia imediată în cazul apariţiei unor complicaţii şi urmărirea pacientului în dinamică sunt esenţiale pentru rezolvarea cu succes a unei astfel de patologii.
Introducere
În cadrul tractului gastrointestinal, esofagul este sediul predilect afectat de ingestia corpilor străini. Deşi circumstanţele de apariţie sunt aproximativ similare, corpii străini esofagieni sunt mai frecvent întâlniţi decât cei traheobronşici. Aceştia sunt de obicei înghiţiţi brusc, în mod reflex, în timpul râsului, sughiţului sau strănutului(1).
Patologia se întâlneşte cel mai frecvent la categoriile extreme de vârstă: copiii mici, în general mai mici de 2 ani, şi la indivizii de peste 60 de ani(1,2).
Oprirea şi, de multe ori, inclavarea unui corp străin la nivelul esofagului se pot produce consecutiv ingestiei involuntare (aspect întâlnit la copii, bătrâni cu reflexe diminuate, bolnavi psihici ori pacienţi edentaţi) sau voluntare (în cazul tentativelor de sinucidere sau a deţinuţilor) a unor particule diverse, care pot fi organice (cel mai frecvent, produse alimentare) ori anorganice (monede, proteze sau fragmente dentare, lame, ace, instrumentar ORL)(1).
Factorii favorizanţi ce predispun la astfel de posibile accidente sunt reprezentaţi de existenţa unor tulburări de sensibilitate (afecţiuni neurologice, starea de sedare sau de ebrietate), a unor afecţiuni psihice sau a unor anumite obiceiuri alimentare (tahifagie, aerofagie)(3).
Corpii străini prezintă aspect diferit: pot fi ascuţiţi (ace, sârme, şuruburi), cu suprafaţa netedă (mărgele, bile) sau obiecte plate (monede, nasturi), precum şi cu suprafaţa neregulată (proteze, cioburi, instrumente medicale). Acest lucru poate influenţa foarte mult evoluţia clinică ulterioară şi gravitatea cazului respectiv(2).
Un alt element important de care trebuie să ţinem cont în evaluarea situaţiei clinice cu care ne confruntăm şi care are implicaţii în ceea ce priveşte managementul terapeutic şi evoluţia pacientului îl reprezintă starea preexistentă a esofagului: acesta poate fi de aspect normal, şi atunci corpii străini au tendinţa să se oprească şi să se inclaveze preponderent la nivelul strâmtorilor fiziologice, sau avem de-a face cu un esofag patologic, prezentând stenoze de diverse etiologii (inflamatorii, traumatice, tumorale), şi atunci fixarea corpului străin se face la nivelul stricturii(4).
Cauzele care duc la apariţia unei patologii determinate de ingestia corpilor străini sunt legate de particularităţile corpului străin (volum, formă, elasticitate) sau de teren (prezenţa strâmtorilor fiziologice sau a unei patologii esofagiene, organice – stenoze, stricturi, ori funcţionale – spasme, relaxări, paralizii).
Lungimea şi calibrul esofagului variază în raport cu vârsta, sexul, lungimea trunchiului, deglutiţia, respiraţia, mişcările corpului, fonaţia sau plenitudinea stomacului(4).
Datele anatomice clasice evaluează lungimea esofagului la 20-34 cm pentru adult (în medie, 25 cm), cu dimensiuni variabile şi mai mici în cazul copiilor. Lungimea măsurată cu ajutorul examenului endoscopic, luând ca reper arcada dentară superioară, variază între 38 şi 44 cm.
Strâmtorile fiziologice, denumite şi istmuri, sunt: istmul superior sau strâmtoarea cricofaringiană (gura esofagului), situată la aproximativ 14-19 cm de arcada dentară superioară, care este cel mai frecvent interesată în cazul ingestiei de corpi străini, circa 75% dintre aceştia oprindu-se la acest nivel; strâmtoarea mijlocie sau bronhoaortică (istmul aortic), la 20-25 cm de arcada dentară superioară; strâmtoarea inferioară, diafragmatică, la 38-44 cm de arcada dentară(1).
Un corp străin poate fi eliminat prin vomă; foarte rar, dacă este de mici dimensiuni, poate fi tolerat mai mult timp sau se poate inclava, determinând reacţii variabile şi posibile complicaţii; iniţial apar spasmul şi congestia, urmate de apariţia edemului în perimetrul lezional respectiv, a granulaţiilor şi a ulceraţiilor hemoragice. Toate acestea, împreună cu staza salivară, reprezintă un mediu prielnic pentru apariţia şi dezvoltarea unei infecţii, putându-se produce o supuraţie locală a peretelui esofagian sub formă de abces sau flegmon. Corpii străini ascuţiţi pot produce direct perforaţii ale peretelui esofagian, determinând rapid complicaţii septice sau perforaţii vasculare, cu stare generală gravă consecutivă(5).
În cazul agravării situaţiei locale sau în condiţiile unui corp străin neglijat, extinderea leziunilor duce la apariţia perforaţiei esofagiene şi a periesofagitei cervicale, toracice sau abdominale, cu posibilitatea instalării unor complicaţii greu de controlat, cum ar fi cervico-mediastinita, care reprezintă o stare gravă, cu risc vital dacă nu se intervine rapid, mortalitatea depăşind, după majoritatea statisticilor, 50%(1).
Cele mai frecvente perforaţii sunt produse fie de corpii străini (în cursul tentativelor de extracţie), fie secundar (prin complicarea ulceraţiilor de decubit)(2).
Simptomatologia depinde de caracteristicile corpului străin (tipul acestuia, forma, mărimea, suprafaţa), de starea esofagului şi de locul inclavării. Simptomele sunt unele imediate, cauzate de accidentul mecanic, şi altele tardive, din cauza complicaţiilor (infecţii, perforaţia esofagului etc.)(1). Simptomele imediate sunt reprezentate de dureri violente după înghiţirea corpului străin, care se accentuează în timp, localizate suprasternal, epigastric sau retrosternal, cu iradiere în spate sau în regiunea sacrată; disfagie electivă pentru solide sau totală, în funcţie de dimensiunile corpului străin, şi sialoree dacă inclavarea se produce în jumătatea superioară a esofagului. În cazul corpilor străini inclavaţi în hipofaringe sau la gura de esofag, precum şi în cazul corpilor străini voluminoşi care produc compresiune pe trahee, pot apărea tusea, sincopa reflexă sau crizele de sufocare. Senzaţia de corp străin se poate întâlni şi fără ca acesta să mai fie în esofag, iar persistenţa ei este un semn de inclavare. De asemenea, cu cât sediul blocajului este mai caudal, cu atât acuzele pacientului sunt mai atenuate.
În cazul producerii unei perforaţii esofagiene, starea locală şi generală este gravă, iar semnele toxico-septice (febra, tahicardia, durerile atroce, leucocitoza etc.) apar de obicei în primele 24 de ore(4). Emfizemul subcutanat cervical trebuie întotdeauna investigat şi urmărit în cazul perforaţiei esofagului cervical, fiind un semn specific în acest sens, cu evidenţierea crepitaţiilor caracteristice(3).
În ceea ce priveşte diagnosticul, pe lângă suspiciunea clinică, acesta trebuie confirmat prin investigaţii suplimentare. Corpii străini radioopaci pot fi puşi în evidenţă prin examen radiologic simplu; în cazul unor perforaţii, radiografia de profil evidenţiază prezenţa emfizemului mediastinal (semnul Minnigerode). Pentru corpii străini radiotransparenţi se utilizează examenul cu substanţă de contrast (sulfat de bariu) pentru a putea preciza toate caracteristicile corpului străin (forma, conturul, natura şi sediul corpului străin), atunci când nu există suspiciune de perforaţie(1). În cazul suspiciunii de perforaţie esofagiană, se poate folosi un mediu de contrast solubil în apă, cum ar fi gastrografin, care confirmă perforaţia în aproximativ 80% din cazuri(1). Gastrografinul este de preferat deoarece produce mai puţine leziuni inflamatorii mediastinale(6). Examenul computer tomograf cu substanţă de contrast este de ajutor dacă se suspectează un abces(7).
Examenul endoscopic are un dublu rol, atât diagnostic, cât şi terapeutic – este cea mai sigură metodă de diagnostic şi permite în acelaşi timp şi extracţia corpului străin(4,8). Esofagoscopia este contraindicată în caz de perforaţie sau ruptură sigură a esofagului(8). De asemenea, în cursul ei putem întâmpina dificultăţi de vizualizare a corpului străin, legate de prezenţa stazei salivare, a edemului, a granulaţiilor sau a microsângerărilor locoregionale. Esofagoscopia poate fi efectuată cu tub rigid, în serviciul de otorinolaringologie, sau cu tub flexibil, în serviciul de gastroenterologie, sub forma endoscopiei digestive superioare(5).
Tratamentul în cazul corpilor străini esofagieni reprezintă o urgenţă medico-chirurgicală (imediată în cazul corpilor străini care produc sângerare sau compresia căilor aeriene, cu insuficienţă respiratorie consecutivă) şi are ca principal obiectiv extragerea corpului străin(1,9).
Tratamentul perforaţiei de esofag constă în: antibioterapie intravenoasă în doze mari, repaus alimentar complet, hidratarea şi alimentaţia intravenoasă, tratament antispastic, antialgic, antiinflamator, sedativ, montarea unei sonde nazogastrice de alimentaţie(6,10). Tratamentul trebuie să fie individualizat, iar pacientul atent monitorizat, în dinamică(3). Orice deteriorare a stării generale, apariţia semnelor de sepsis sau a unor colecţii purulente ridică problema unui drenaj chirurgical(10).
Caz clinic
În continuare vom exemplifica cele descrise anterior prin cazul unei paciente în vârstă de 58 de ani, cunoscută cu hipotiroidism în tratament, care se prezintă în clinică pentru senzaţia de corp străin la nivel hipofaringian (afirmativ os de peşte ingerat în urmă cu o săptămână), disfagie parţială cu odinofagie de aproximativ o săptămână, simptomatologie cu agravare progresivă, în vederea stabilirii diagnosticului şi a tratamentului de specialitate. Menţionăm că pacienta a efectuat în aceeaşi zi cu ingestia corpului străin o endoscopie digestivă superioară exploratorie, fără a se reuşi identificarea şi extracţia corpului străin.
Examenul clinic ORL şi endoscopic laringian evidenţiază uşoară tumefacţie şi sensibilitate dureroasă a regiunii cervicale, crepitaţii gazoase laterocervical bilateral la palpare, eritem de regiune toracică anterioară superioară, edem important retrocricoidian şi la nivelul comisurii posterioare laringiene, edem şi secreţii minime la nivelul sinusurilor piriforme bilateral, corzi vocale libere bilateral, mobile, fără evidenţierea vreunui corp străin la nivel faringo-laringian.
Se efectuează examen computer tomograf cu substanţă de contrast pentru regiunea cervicală, care evidenţiază imagine de corp străin radioopac (suspiciune de os de peşte) la nivel esofagian cervical inferior, ce penetrează peretele esofagului lateral stâng, realizând o perforaţie la acest nivel, cu capătul distal la nivelul ţesutului celular paraesofagian stâng, reacţie inflamatorie locoregională cu obstrucţia cvasitotală a lumenului (figura 1).
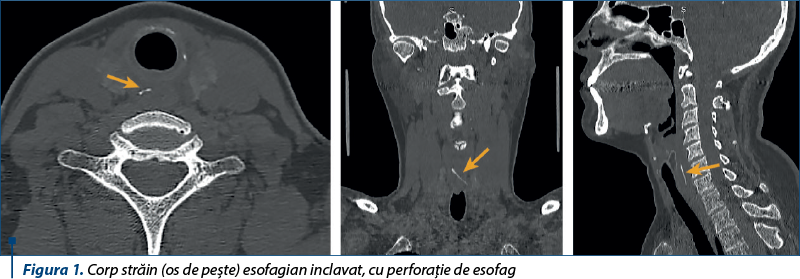
Analizele de laborator evidenţiază leucocitoză, cu devierea la stânga a formulei leucocitare, şi sindrom inflamator cronic nespecific prezent (VSH 50 mm/h şi fibrinogen 425 mg/dl).
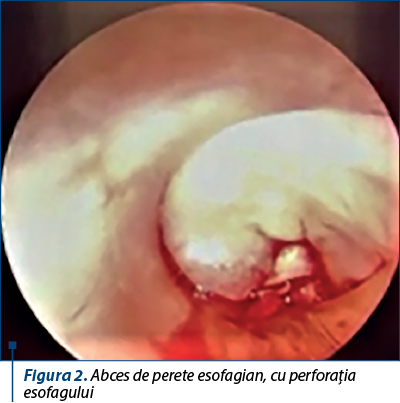
Luând în considerare aspectele clinice, analizele de laborator, examenul endoscopic şi imagistica, se decid internarea imediată a pacientei şi efectuarea de urgenţă, sub anestezie generală, a unei intervenţii chirurgicale de esofagoscopie cu tub rigid. Se evidenţiază prezenţa unui abces de perete esofagian la nivelul gurii de esofag şi în porţiunea imediat subiacentă, înconjurat de edem, secreţii mucopurulente, stază salivară şi secreţii sangvinolente minime, cu mucoasa esofagiană cu caracter inflamator generalizat, uşor sângerândă la atingere, şi stenoză cvasicompletă esofagiană (figura 2).
Se practică drenajul abcesului de perete esofagian, cu eliminarea de secreţii purulente în cantitate medie de la acest nivel, fără vizualizarea vreunui corp străin. La introducerea tijei endoscopice de 0 grade pe tubul de esofagoscopie se vizualizează perforaţie esofagiană de aproximativ 5 mm la nivelul peretelui lateral stâng şi al peretelui posterior; se pune în evidenţă corpul străin esofagian (os de peşte gros, în „Y”) inclavat cu ambele capete în peretele esofagian, ascuns în faldurile de mucoasă, în perimetrul abcesului esofagian. Se practică foarte încet mobilizarea treptată a corpului străin, aducerea lui în lumenul esofagian şi extracţia acestuia (figura 3).
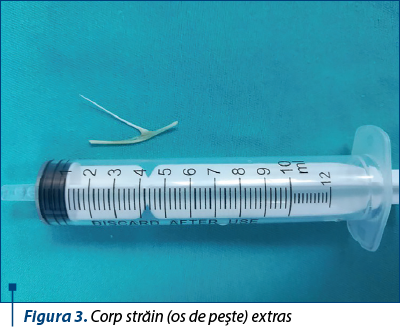
Se montează sonda nazogastrică de alimentaţie, cu punerea în repaus a tubului digestiv.
Tratamentul medicamentos a fost reprezentat de instituirea unei antibioterapii cu spectru larg în doze mari (meropenem şi vancomicină), cu administrare intravenoasă, tratament antialgic, antiinflamator steroidian şi nesteroidian, protector gastric, perfuzii de reechilibrare hidroelectrolitică şi alimentaţie pe sonda nazogastrică.
A doua zi postoperatoriu, pacienta efectuează examen CT de regiune toracică nativ şi cu substanţă de contrast nonionică, ce evidenţiază, faţă de examinarea CT efectuată preoperatoriu, apariţia unei soluţii de continuitate pe o distanţă de 2 mm la nivelul versantului posterior al esofagului cervical, în planul tiroidei, important emfizem în ţesuturile moi profunde ale regiunii cervicale, precum şi pneumomediastin moderat.
Postoperatoriu, pacienta a prezentat timp de cinci zile dureri moderate în regiunea cervicală anterioară, laterocervicală bilateral şi toracică posterioară, tumefacţie în regiunea cervicală, cu prezenţa crepitaţiilor gazoase la acest nivel, febră moderată, uşoară tahipnee şi tahicardie. Acestea s-au remis treptat de la o zi la alta, până la dispariţie. Pacienta a fost monitorizată zilnic, în dinamică, din punct de vedere clinic, biologic şi endoscopic, sub toate aspectele menţionate anterior.
În evoluţie, se constată menţinerea timp de trei săptămâni a sindromului inflamator nespecific general, dar cu scăderea treptată a numărului de leucocite până la normalizarea acestora, corectarea lentă a trombocitozei, diminuarea treptată a sensibilităţii dureroase cervicale şi a crepitaţiilor gazoase de la nivel laterocervical bilateral, până la dispariţia lor, precum şi a eritemului toracic anterior superior şi a durerilor toracice posterioare. La cinci zile de la acest moment (aproximativ trei săptămâni de la extracţia corpului străin) se practică probe de deglutiţie, constatându-se ameliorarea disfagiei (pentru lichide) şi posibilitatea reluării parţiale a alimentaţiei pe cale naturală. Se decide externarea pacientei, dar cu menţinerea sondei nazogastrice şi a alimentaţiei, în consecinţă, doar pe aceasta pentru încă şapte zile.
La o lună de la extracţia corpului străin, pacienta s-a întors în clinică pentru control şi reevaluare clinico-biologică şi endoscopică. Evoluţia a fost favorabilă, starea clinică era una bună, iar analizele de laborator au evidenţiat îmbunătăţirea parametrilor biologici, cu revenirea cvasicompletă la valorile normale. Examenul endoscopic arată un aspect morfofuncţional normal al regiunii faringolaringiene. Pacienta a beneficiat timp de trei zile de o alimentaţie mixtă, atât pe sonda nazogastrică, dar şi pe cale orală pentru lichide şi semisolide, fără prezenţa vreunui semn de perforaţie esofagiană, fără disfuncţionalităţi de niciun fel. În consecinţă, s-a decis suprimarea sondei de alimentaţie nazogastrice, cu reluarea treptată, în totalitate, a alimentaţiei pe cale naturală.
Discuţie
Corpii străini esofagieni reprezintă o urgenţă medico-chirurgicală, fiind o patologie care poate pune probleme serioase de management terapeutic, atât din cauza dificultăţilor de vizualizare, manipulare şi extracţie pe care le putem întâlni, cât şi a potenţialelor riscuri privitoare la posibilitatea apariţiei unei perforaţii a peretelui esofagian, ce poate determina rapid complicaţii septice sau hemoragice cu risc vital. Întârzierea diagnosticului şi a tratamentului adecvat este asociată cu o mortalitate crescută. În cazul copiilor, dificultăţile pot fi şi mai mari, anamneza fiind una imposibilă sau deficitară, ingestia corpului străin putând trece neobservată mult timp.
În cazul prezentat de noi, pericolul de a dezvolta complicaţii cu risc vital era crescut, atât din cauza întârzierii diagnosticului (pacienta s-a prezentat în clinica noastră la şapte zile după ingestia corpului străin), cât şi a situaţiei locoregionale (os de peşte esofagian inclavat, cu perforaţia peretelui esofagian şi reacţie cervicală şi mediastinală consecutivă).
În cazul suspiciunii de perforaţie a esofagului, este extrem de important să se stabilească rapid diagnosticul, persistenţa durerii, apariţia febrei sau a leucocitozei în primele 24 de ore reprezentând semnale de alarmă care trebuie să atragă atenţia clinicianului în privinţa unor posibile complicaţii. De menţionat că aproximativ 50% dintre pacienţi sunt asimptomatici în primele 8-10 ore. Emfizemul subcutanat cervical, cu prezenţa crepitaţiilor gazoase la acest nivel, reprezintă un indicator fidel, ce trebuie întotdeauna investigat şi urmărit în relaţie cu perforaţia esofagului cervical.
Examenul radiologic este foarte important în cazul corpilor străini esofagieni. La nivel cervical sunt importante atât incidenţa anteroposterioară, cât şi cea de profil. Semnele indirecte radiologice constau în: lărgirea spaţiului retrotraheal dintre coloana vertebrală cervicală şi laringe şi trahee, cu împingerea traheii înainte; bula de aer izolată prevertebral – emfizemul mediastinal (semnul Minnigerode), care apare în perforaţia esofagului cervical, şi lărgirea mediastinului, ce capătă un aspect tigrat, în caz de perforaţie a esofagului toracic. De notat că examenul radiologic negativ nu exclude cu certitudine prezenţa corpului străin.
Tranzitul baritat poate fi efectuat numai în cazurile în care nu există suspiciunea de perforaţie, bariul având o sensibilitate mai bună; altfel, se utilizează soluţii iodate sterile (lipiodol, gastrografin), care produc reacţii inflamatorii mediastinale mai reduse.
Examenul computer tomograf cervical şi toracic cu substanţă de contrast ne-a fost de mare ajutor atât pentru vizualizarea corpului străin, cât şi pentru obiectivarea complicaţiilor produse de acesta (perforaţie esofagiană cu reacţie cervicală şi mediastinală consecutivă, abces al peretelui esofagian), cu atât mai mult cu cât prin endoscopia digestivă superioară efectuată în urmă cu şapte zile nu se reuşise identificarea şi extracţia corpului străin.
În cazul suspiciunii clinice sau radiologice a prezenţei unui corp străin esofagian, examenul endoscopic este obligatoriu. Esofagoscopia cu tub rigid este de preferat. Ea are dublu scop, diagnostic şi terapeutic, şi reprezintă o urgenţă, ce trebuie efectuată în primele şase ore de la ingestia corpului străin.
Există o discuţie în ceea ce priveşte managementul corpilor străini esofagieni legată de serviciul sau specialitatea căreia trebuie să se adreseze un pacient cu o astfel de patologie: ORL sau gastroenterologie. Din punctul nostru de vedere, decizia trebuie luată în funcţie de două elemente: caracteristicile corpului străin şi comorbidităţile pacientului. Astfel, un pacient tânăr, fără boli asociate şi care se prezintă cu un corp străin ascuţit, inclavat la nivelul esofagului şi care a produs o perforaţie a acestuia, la care există o suspiciune de acest fel sau care prezintă riscuri importante de producere a unor complicaţii, este cel mai bine ca să fie îndrumat către ORL, pentru a se realiza internarea pacientului, a se institui repaus alimentar şi a se efectua o esofagoscopie cu tub rigid în anestezie generală, în acest fel beneficiind şi pacientul, şi doctorul de confortul şi posibilităţile pe care aceasta le conferă în tentativa de extragere a corpului străin. În cazul unui pacient în vârstă, cu multiple comorbidităţi şi la care corpul străin este reprezentat de un obiect cu contur neted, neinclavat şi care nu pune atât de multe probleme legate de manevrele de extracţie, de riscuri sau de posibile complicaţii, acesta se poate îndruma către serviciul de gastroenterologie, pentru a se încerca extragerea corpului străin prin endoscopie digestivă superioară şi în anestezie locală, eliminând şi riscurile unei anestezii generale legate de bolile asociate ale pacientului.
Managementul terapeutic al cazului prezentat a comportat atât dificultăţi considerabile, cât şi riscuri majore în ceea ce priveşte manevrele de extracţie a corpului străin (os de peşte). În primul rând, corpul străin era ascuns, imposibil de vizualizat prin vedere directă prin esofagoscop. A fost nevoie de utilizarea tijei endoscopice de 0 grade pe tubul de esofagoscopie pentru a-l putea identifica. Să nu uităm că osul de peşte era prezent la nivelul esofagului de şapte zile, ceea ce a dus la reacţii locale importante (stază salivară, edem, congestie, microsângerări, mucoasă intens inflamată care sângera la cea mai mică atingere). În al doilea rând, corpul străin a determinat o inflamaţie importantă locoregională şi o infecţie la nivelul peretelui esofagian, cu apariţia unui abces la acest nivel şi stenoza completă a lumenului esofagian. În al treilea rând, corpul străin era inclavat cu ambele capete la nivelul peretelui esofagian, determinând o perforaţie a acestuia. Toate acestea au condus la extracţia cu dificultate a corpului străin. Chiar dacă manevrele de mobilizare s-au efectuat cu mare atenţie, blândeţe şi minuţiozitate, încercându-se din aproape în aproape vizualizarea pe o lungime cât mai mare a corpului străin şi aducerea acestuia cu răbdare în axul lung al esofagului şi abia apoi extragerea lui, toate aceste manevre nu s-au putut realiza fără mărirea breşei esofagiene deja existente, aspect confirmat şi de examenul computer tomograf postoperatoriu.
În acest context, am realizat o monitorizare atentă zilnică a semnelor şi simptomelor pacientei, a evoluţiei emfizemului subcutanat cervical şi a reacţiei mediastinale, a parametrilor biologici şi, la nevoie, paraclinic, cu repaus alimentar complet pe cale naturală şi alimentaţie exclusiv pe sonda nazogastrică timp îndelungat (o lună) din cauza breşei esofagiene importante. Este foarte important ca această monitorizare să se facă în dinamică, pentru a putea surprinde imediat orice schimbare apărută ce ar putea să influenţeze evoluţia cazului şi pentru a adapta în consecinţă conduita terapeutică în raport cu aspectele constatate.
În cazul unei deteriorări a stării generale, care ar fi dus la o posibilă apariţie a sepsisului, s-ar fi impus tratament de urgenţă, ce ar fi constat în consult de chirurgie toracică şi drenaj chirurgical la nevoie, abord chirurgical extern al regiunii cervicale, cu eventuala sutură a esofagului, tratament complex adecvat într-o secţie de anestezie şi terapie intensivă.
Toate complicaţiile apărute în relaţie cu corpii străini esofagieni sunt strâns legate de perforaţia primară sau secundară de esofag. Aceasta înseamnă o stare generală gravă, cu posibilitatea apariţiei unei stări toxicoseptice, cu intensificarea durerilor, care devin atroce şi se accentuează odată cu deglutiţia, febră, tahicardie, hipotensiune arterială, oligurie, disfagie completă, emfizem subcutanat şi cu alterarea severă a stării generale. Apariţia mediastinitei creşte foarte mult riscul de complicaţii cu risc vital, mortalitatea fiind una ridicată (peste 50%, după majoritatea statisticilor). De menţionat că pot apărea abcese periesofagiene şi mediastinale şi fără perforaţie a esofagului (prin propagare limfatică). De asemenea, evoluţia spre mediastin a procesului infecţios-inflamator determină o „amendare” falsă a semnelor şi simptomelor din cauza destinderii provocate de difuzarea infecţiei în ţesutul celular mediastinal, după care reizbucnesc fenomenele acute, dar cu o intensitate mult mai mare, situaţia clinică devenind de fapt una foarte gravă. Foarte mare atenţie trebuie acordată ingestiei unei bacterii care reprezintă o extremă urgenţă, deci reacţia trebuie să fie una promptă, cu extragerea ei imediat, deoarece aceasta eliberează substanţe caustice care produc leziuni severe asupra mucoasei esofagiene.
Există o controversă în ceea ce priveşte tratamentul chirurgical al perforaţiei de esofag; în cazul perforaţiei esofagului cervical, se înclină către un management medical al perforaţiei şi, secundar, un management chirurgical. Astfel am procedat şi noi în cazul prezentat. În cazul perforaţiei esofagului toracic sau abdominal, rata complicaţiilor este mai mare, iar managementul terapeutic este de obicei unul combinat (medical şi chirurgical). Oricum, tratamentul trebuie să fie individualizat pentru fiecare pacient în parte, în funcţie de mărimea şi forma corpului străin, de localizarea acestuia, de timpul scurs de la momentul ingestiei şi de statusul general al pacientului.
Manevrele pe care le executăm în cursul intervenţiei de esofagoscopie sunt foarte importante, deoarece există riscul de agravare a leziunilor, ştiut fiind faptul că majoritatea traumatismelor esofagiene interne sunt de cauză iatrogenă, fiind produse în cursul manevrelor endoscopice practicate la acest nivel. Pentru a minimiza riscurile, trebuie să ţinem cont de câteva aspecte. În primul rând, este nevoie de o relaxare cât mai bună a pacientului, de extensia capului pentru a trece mai uşor de gura de esofag, iar lumenul esofagului trebuie menţinut în centrul tubului. Apoi, esofagoscopul trebuie introdus prin comisura orală dreaptă şi direcţionat spre stânga, către spina iliacă anterosuperioară stângă, aceasta fiind şi direcţia esofagului, cu cât înaintăm către porţiunea lui inferioară. De asemenea, cu cât avansăm mai mult către abdomen, cu atât trebuie mărită extensia capului şi direcţionat esofagoscopul către anterior. Toate mişcările pe care le efectuăm trebuie să fie foarte fine, realizate cu mare atenţie, cu blândeţe şi fără a forţa. După vizualizarea corpului străin, se centrează tubul pe acesta şi se încearcă aducerea lui treptat în lumenul esofagului, pentru a se încerca ulterior extracţia cu cât mai puţine riscuri.
În cazul prezentat, pacienta s-a alimentat pe sonda nazogastrică un timp mai îndelungat decât recomandările majorităţii studiilor din domeniu (o lună). După dispariţia reacţiei cervicale şi mediastinale şi după dispariţia completă a emfizemului cervical, pacienta a efectuat la cinci zile probe de deglutiţie şi de reluare parţială a alimentaţiei pe cale naturală cu alimente lichide şi semisolide (la aproximativ trei săptămâni de la extracţie). Timp de trei zile a avut o alimentaţie mixtă, dublă, atât pe cale naturală pentru lichide şi semisolide, cât şi pe sonda nazogastrică, fără disfuncţionalităţi şi fără prezenţa vreunui semn de perforaţie esofagiană, iar la o lună postoperatoriu s-a suprimat sonda nazogastrică, cu reluarea completă, treptată, a alimentaţiei pe cale exclusiv naturală. În acord cu starea clinică şi biologică, am hotărât împreună cu medicul radiolog ca pacienta să nu efectueze un nou examen computer tomograf, deoarece toate semnele indicau închiderea perforaţiei esofagiene preexistente, singurul element de luat în discuţie fiind rezistenţa peretelui la nivelul breşei, pe care oricum imagistica nu ar fi putut s-o evalueze cu obiectivitate, mai importantă fiind temporizarea o perioadă mai lungă a reluării alimentaţiei pe cale naturală, în trepte, a acesteia.
Concluzii
Corpii străini esofagieni reprezintă o urgenţă medico-chirurgicală, fiind o patologie care poate pune probleme serioase de management terapeutic, atât din cauza dificultăţilor de vizualizare, manipulare şi extracţie pe care le putem întâlni, cât şi a riscurilor privitoare la posibilitatea apariţiei unei perforaţii a peretelui esofagian, ce poate determina rapid complicaţii septice sau hemoragice cu risc vital. Diagnosticul rapid, intervenţia chirurgicală promptă (pe cale endoscopică sau, după caz, prin abord extern), reacţia imediată în cazul apariţiei unor complicaţii şi urmărirea pacientului în dinamică sunt esenţiale pentru rezolvarea cu succes a unei astfel de patologii.
Conflict de interese: niciunul declarat
Suport financiar: niciunul declarat
Acest articol este accesibil online, fără taxă, fiind publicat sub licenţa CC-BY.

Bibliografie
-
Anniko M, Bernal-Sprekelsen M, Bonkowsky V, Bradley P, Iurato S. Otorhinolaryngology, Head & Neck Surgery - European Manual of Medicine.
-
Boo SJ, Kim HU. Esophageal Foreign Body: Treatment and Complications. Korean J Gastroenterol. 2018 Jul 25;72(1):1-5. doi:10.4166/kjg.2018.72.1.1.
-
Warner G, Burgess A, Patel S, Martinez-Devesa P, Corbridge R. Otolaryngology and head and neck surgery, Oxford University Press, 2014.
-
Behrbohm H, Kaschke O, Nawka T, Swift A. Ear, Nose, and Throat Diseases With Head and Neck Surgery, 3rd Ed., Thieme, 2009
-
Theissing J, Rettinger G, Werner A Jochen. ENT – Head and Neck Surgery: Essential Procedures, Thieme, 2010.
-
Nirula R. Esophageal perforation. Surg Clin North Am. 2014 Feb;94(1):35-41. doi:10.1016/j.suc.2013.10.003. Epub 2013 Nov 5.
-
Klein A, Ovnat-Tamir S, Marom T, Gluck O, Rabinovics N, Shemesh S. Fish Bone Foreign Body: The Role of Imaging. Int Arch Otorhinolaryngol. 2019 Jan;23(1):110-115. doi:10.1055/s-0038-1673631. Epub 2018 Oct 26.
-
Brinster CJ, Singhal S, Lee L, Marshall MB, Kaiser LR, Kucharczuk JC. Evolving options in the management of esophageal perforation. Ann Thorac Surg. 2004 Apr;77(4):1475-83. doi:10.1016/j.athoracsur.2003.08.037.
-
Goldenber D, Goldstein BJ. Handbook of Otolaryngology and Head and Neck Surgery, Ed. Thieme, 2011.
-
Khaitan PG, Famiglietti A, Watson TJ. The Etiology, Diagnosis, and Management of Esophageal Perforation. J Gastrointest Surg. 2022 Dec;26(12):2606-2615. doi:10.1007/s11605-022-05454-2. Epub 2022 Sep 22.