In pregnancy, a balanced diet in nutrients is associated with an increase in perinatal survival rate, an increase in fetal weight at birth, and a maternal-fetal state of health. Medical staff need a better understanding of the role of diet on pregnancy outcomes. For descendants, a high-sugar and fat-rich mother diet has the effect of syndrome metabolism, diabetes and a subsequent cardiovascular disease, and for mother a high calcium diet lowers the risk of preeclampsia or pregnancy-induced hypertension. This article aims at resuming the principles of nutrition in pregnancy.
Nutriţia în sarcină
Nutrition in pregnancy
First published: 30 octombrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Peri.1.3.2017.1169
Abstract
Rezumat
În sarcină, o dietă alimentară echilibrată în nutrienţi se asociază cu creşterea ratei de supravieţuire perinatale, creşterea greutăţii fetale la naştere şi o stare de sănătate materno-fetală. Personalul medical necesită o înţelegere mai bună a rolului dietei asupra rezultatului sarcinii. Pentru descendenţi, o dietă maternă bogată în zahăr şi grăsimi are ca efect apariţia sindromului metabolic, a diabetului zaharat şi a bolilor cardiovasculare ulterior în viaţă, iar pentru mame, o dietă bogată în calciu scade riscul de preeclampsie sau de hipertensiune indusă de sarcină. Acest articol are ca scop rezumarea principiilor alimentare în dieta unei gravide.
Introducere
Nutriţia în sarcină, precum şi impactul acesteia asupra dezvoltării şi creşterii feto-placentare reprezintă un subiect de interes atât pentru gravide şi partenerii lor, cât şi pentru personalul medical. În ţările slab dezvoltate economic, subnutriţia este un factor de risc asociat cu un prognostic nefavorabil în sarcină (restricţie de creştere intrauterină, făt mic pentru vârsta gestaţională, moarte fetală intrauterină). Pe de altă parte, o dietă hipercalorică cu impact asupra greutăţii gravidei (supraponderalitate/obezitate) este corelată cu apariţia, în perioada adultă a urmaşilor, a unor boli cronice - obezitate, boală cardiovasculară, diabet zaharat sau sindrom metabolic.Ipoteza lui Baker afirmă că mediul la care este expus fătul, inclusiv statusul nutriţional, cauzează modificări epigenetice care au impact asupra expresiei genelor şi deci influenţează dezvoltarea acestor boli în perioadele următoare (copilărie/adult)(6).
Strategia fetală de limitare a creşterii ponderale în absenţa unui aport adecvat de nutrienţi dă naştere unui copil cu un răspuns crescut la insulină, cu o dezvoltare musculară precară (inclusiv cardiacă), precum şi cu un deficit în dezvoltarea oaselor şi a rinichilor (nefronii sunt afectaţi numeric). Dacă dieta acestor copii suferă îmbunătăţiri în perioada imediat ulterioară, ei sunt predispuşi la supraponderalitate, cu riscul de a dezvolta diabet zaharat de tip II şi sindrom metabolic. În perioada adultă, deficitul de celule miocardice şi de nefroni va genera insuficienţă cardiacă şi hipertensiune arterială(1). Influenţa statusului nutriţional poate să înceapă chiar înainte de sarcină, întrucât modele dietetice preconcepţionale au fost asociate cu rezultatele perinatale. O alimentaţie corespunzătoare presupune, pe lângă calitate, şi cantitate. Găsirea unui echilibru între aportul exogen de nutrienţi şi menţinerea unei greutăţi optime reprezintă un aspect important pentru sănătatea produsului de concepţie.
Conform unor studii recente, fătul aflat în dezvoltare evaluează mediul nutriţional disponibil încă din momentul concepţiei şi îşi adaptează rata de creştere în conformitate cu acesta. În timp ce scopul fătului este acela de a-şi spori şansele pentru o dezvoltare şi creştere corespunzătoare, scopul organismului matern este de a-şi conserva potenţialul de reproducere pe un termen cât mai lung, chiar dacă asta presupune sacrificarea sarcinii curente. Cu alte cuvinte, în faţa unei nutriţii limitate, placenta poate limita ce este disponibil fătului, în ciuda unui aport exogen de suplimente(1).
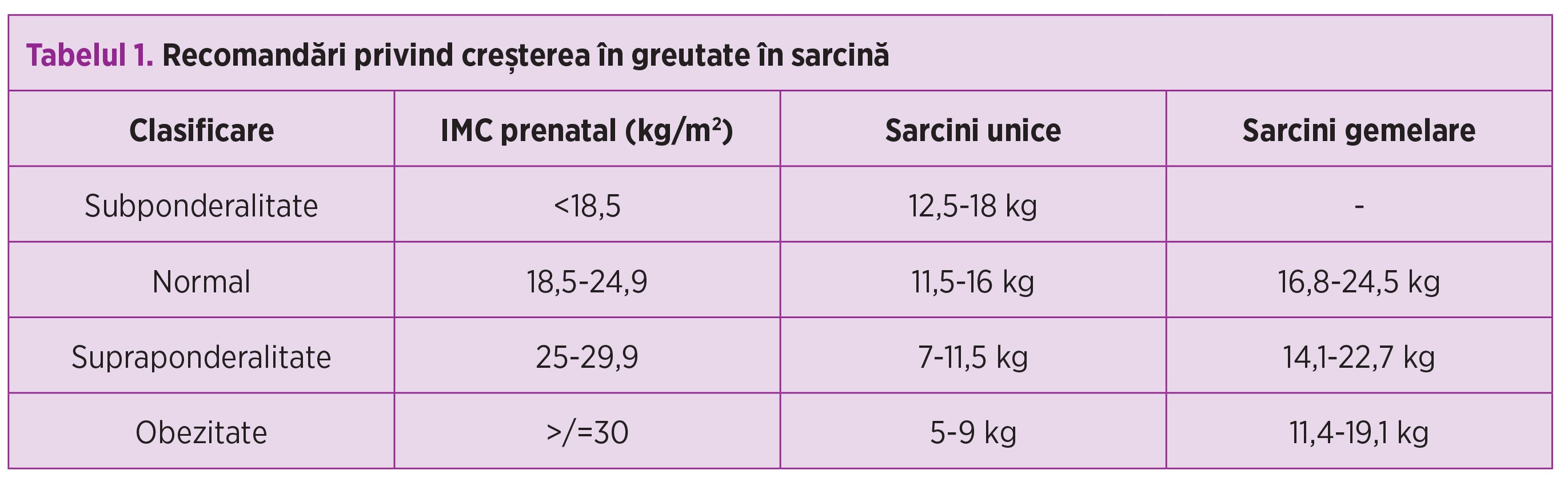
Recomandări privind creşterea în greutate în sarcină
Recomandările referitoare la câştigul în greutate pentru o gravidă sunt făcute în funcţie de valoarea prenatală a Indicelui de Masă Corporală (IMC) al mamei (kg/m2).
Pentru gravidele diabetice, dovezile susţin că o creştere în greutate la limita inferioară sau chiar sub intervalul de referinţă duce la rezultate materno-fetale favorabile. În proporţie de 60%, câştigul ponderal apare în urma modificărilor suferite de organismul matern - creşterea masei sangvine, retenţia apei extravasculare, stocajul diferitelor rezerve (grăsimi, în mod special), dezvoltarea glandelor mamare, iar restul de 40% este reprezentat de conţinutul uterin (făt, placentă, lichid amniotic)(1).
Metabolismul matern suferă modificări, astfel încât nutrienţii sunt redirecţionaţi spre făt şi placentă: scade sinteza de glucoză, insulinaàcreşte lipolizaàeste accentuată creşterea placentarăàcreşte rata metabolică, apetitul, dezvoltarea glandelor mamare, volumul sangvinàeste accentuată dezvoltarea uterină, fluxul arterelor uterine crescut(1).
Creşterea suplimentară a energiei necesare pentru o dezvoltare adecvată a sarcinii este de 90-125 kcal în primul trimestru de sarcină, 286-350 kcal în al doilea trimestru de sarcină şi 466-500 kcal în al treilea trimestru de sarcină. Aşadar, necesarul caloric suferă o creştere cu doar 10-25%, vechea zicală „a mânca pentru doi” nefiind susţinută de calculele matematice. Cu toate acestea, cerinţele energetice variază în funcţie de activitatea fizică, greutate, înălţime, vârstă, astfel încât recomandările trebuie individualizate(1).
Un aport crescut de energie este asociat cu:
- câştig ponderal matern excesiv;
- risc crescut pentru hipertensiune arterială;
- diabet gestaţional;
- macrosomia asociată cu creşterea ratei operaţiei cezariene (G fetală>4500 g);
- risc de obezitate în copilărie.
Evaluarea statusului nutriţional
Evaluarea statusului nutriţional în mod optim ar trebui începută preconcepţional şi continuată pe toată durata sarcinii şi a alăptării.Anamneza amănunţită ne poate aduce informaţii importante referitoare la istoricul personal medical şi chirurgical al gravidei. De exemplu, consumul de droguri sau alcool poate avea impact negativ asupra unei diete echilibrate, iar deficitul de micronutrienţi care survine după chirurgia bariatrică poate avea rezultate nefaste asupra dezvoltării fătului. Antecedentele obstetricale, precum o sarcină soldată cu un produs de concepţie cu defecte de tub neural, necesită creşterea dozei de acid folic (4 mg spre deosebire de 0,4 mg) în preconcepţie şi în primul trimestru de sarcină(6).
Examenul clinic general evaluează IMC-ul şi încadrează gravida într-o grupă de risc în funcţie de acesta. Tot la examenul fizic se pot decela semne specifice diverselor deficite de vitamine.
În fiecare trimestru de sarcină se indică efectuarea unei hemograme, cu evaluarea hemoglobinei (Hg) şi a hematocritului (Hct), în scopul depistării precoce a unei anemii. În trimestrele I şi al III-lea, anemia este definită printr-o valoare a Hb mai mică de 11 g/dl, iar în trimestrul al II-lea, sub 10,4 g/dl(6).
Referitor la vitamina D, dozarea 25-hidroxi vitaminei D este recomandată selectiv - la gravidele obeze, cu istoric de malabsorbţie (boala sprue). Nivelul optim al vitaminei D în sarcină rămâne un subiect de studiat(6).
Macronutrienţii
CarbohidraţiiReprezintă cea mai importantă sursă de energie pentru organism, dar mai ales pentru creier. Dintre aceştia, glucoza este cel mai important constituent folosit de făt. Necesarul zilnic de carbohidraţi în sarcină este de 175 g/zi. Este foarte important să se consume carbohidraţi de calitate superioară, precum cei cu indice glicemic scăzut găsiţi în alimente precum cereale integrale, fasole, mazăre, linte, fructe sau lactate cu un conţinut scăzut de grăsimi. Administrarea de fibre, 28 g/zi, alături de un aport adecvat de lichide pot preveni sau reduce constipaţia, atât de des întâlnită în graviditate(1,7).
Proteinele
Necesarul zilnic de proteine în sarcină este de 1,1 g/kg corp/zi sau aproximativ 71 g proteine/zi, începând cu trimestrul al doilea de sarcină, cu 25 g mai mult decât ceea ce este recomandat femeilor care nu sunt gravide. Surse alimentare bogate în proteine sunt: carnea, fructele de mare, ouăle, laptele şi produse lactate, fasolea, lintea, dar şi nucile(1,7).
Grăsimile
Sunt utilizate ca sursă de energie pentru organism, dar şi pentru transportul vitaminelor liposolubile (A, D, E, K). Recomandările privind necesarul zilnic de grăsimi diferă. Teoretic, grăsimile ar trebui să reprezinte 25-35% din totalul de calorii zilnic ingerate.
În urma descoperirilor recente, aportul de Omega-3, de acizi graşi polinesaturaţi, este încurajat, iar aportul acizilor graşi saturaţi ar trebui limitat la 7-10% din totalul caloriilor. Acizii graşi „trans” pot afecta dezvoltarea fetală prin interferarea cu metabolismului acizilor graşi esenţiali, prin efecte directe asupra structurilor membranare, prin afectarea aportului matern de acizi graşi esenţiali „cis”, prin urmare aceştia trebuie evitaţi pe cât posibil. O dietă bogată în grăsimi determină creşterea rezistenţei la insulină. Mai mult de atât, un aport ridicat de grăsimi saturate este asociat cu un risc crescut de diabet gestaţional. Acidul docosahexaenoic (DHA), precum şi acizii graşi n-3 sunt necesari pentru dezvoltarea creierului şi a retinei pe parcursul trimestrului al III-lea de sarcină şi în primul an de viaţă. Fătul are nevoie de 200-300 mg/zi DHA şi de 500 mg DHA şi acid eicosapentaenoic (EPA). O bună sursă de acizi graşi n-3 este reprezentată de peştele gras(1,6,8).
Micronutrienţii
FierulPentru o dezvoltare optimă, în sarcină este necesar aproximativ 1 g de fier (Fe): 300 mg necesită fătul şi dezvoltarea placentei, 500 mg sunt utilizate pentru expansiunea masei eritrocitare materne şi 200 mg se excretă.
Nu există dovezi de restricţie de creştere fetală intrauterină la o valoare a Hb>6 g/dl, în schimb hemoragia maternă este frecvent întâlnită, însumând un procent de 20% dintre decesele materne la nivel mondial. Anemia uşoară (Hb=8-10,9 g/dl) poate fi considerată fiziologică. În sarcină există o scădere normală a Hb, prin creşterea volumului sangvin circulant. Aşadar, vâscozitatea sângelui scade, fluxul sangvin în patul placentar este îmbunătăţit, iar transferul de oxigen este mai eficient. Este necesar un aport exogen de 27 mg/zi Fe(1).
Folatul
Folatul/acidul folic (forma sintetică a folatului găsită în suplimentele de vitamine) este necesar pentru dezvoltarea creierului şi a măduvei spinării fetale, în primele 28 de zile de la concepţie.
Recomandările curente sunt de 0,4 mg/zi la femeia de vârstă fertilă, în asociere cu o dietă bogată în folaţi. Această cantitate este crescută la 0,6 mg/zi în timpul sarcinii şi la 0,5 mg/zi în timpul alăptării. Femeilor cu istoric de sarcini cu anomalii de tub neural li se suplimentează doza până la 4 mg/zi, începând cu cel puţin o lună înainte de concepţie. Aportul crescut de acid folic după primul trimestru de sarcină a fost asociat cu astmul/eczema din copilărie, în timp ce un nivel scăzut de acid folic a fost asociat cu tulburări emoţionale sau schizofrenie(1,6).
Iodul
Cerinţele de iod în sarcină sunt crescute, datorită creşterii cu 50% a producţiei hormonului tiroidian matern (tiroxina). Sarcina se caracterizează printr-un deficit relativ de iod prin necesarul crescut de iod al fătului şi prin creşterea filtrării glomerulare cu pierdere secundară de iod prin urină. Tiroida fetală se dezvoltă în săptămâna a 12-a de gestaţie, însă sinteza de hormoni tiroidieni apare abia în săptămânile 18-20 de sarcină, în cantitate redusă. Prin urmare, hormonii tiroidieni materni (tiroxina) sunt esenţiali pentru dezvoltarea encefalului fetal. Un aport matern deficitar de iod scade producţia maternă de hormoni tiroidieni. Deficitul de iod este corelat şi cu apariţia guşii fetale, precum şi cu hipotiroidismul şi cretinismul. Necesarul zilnic de iod este de 220 mcg/zi în timpul sarcinii şi de 290 mcg/zi în timpul alăptării. Organizaţia Mondială a Sănătăţii (OMS) recomandă utilizarea a 250 mcg/zi atât în sarcină, cât şi în alăptare. Surse pentru iod sunt reprezentate de sarea iodată, fructele de mare, algele, produsele lactate. Nu doar deficitul de iod are consecinţe negative asupra sarcinii. Aportul în exces de iod la mame a fost asociat cu hipotiroidismul congenital(1).
Vitamina A
Problema majoră în cazul deficitului de vitamină A este afectarea vederii nocturne. Referitor la aportul suplimentar de vitamină A în sarcină, studiile curente nu identifică vreun beneficiu matern sau fetal. Necesarul creşte uşor pe parcursul sarcinii, de la 700 la 770 mcg/zi. Totuşi, administrarea a mai mult de 10000 UI/zi creşte riscul de apariţie a malformaţiilor congenitale, precum cheilopalatoschizis, anomalii cardiace sau hidrocefalie(6).
Vitaminele B6, B12 şi C
Suplimentarea cu vitamina B6 a fost corelată în sarcină cu o creştere modestă a greutăţii fetale la naştere. Nivelul seric scăzut de vitamina B12 are ca efect homocisteinemia, corelată la rândul său cu greutate fetală mică la naştere şi preeclampsie. Suplimentarea dietei cu vitamina C nu s-a dovedit eficientă în ameliorarea prognosticului sarcinii, însă previne apariţia astmului la descendenţii gravidelor fumătoare(1).
Vitamina E
Un nivel seric scăzut al vitaminei E în sarcină se asociază cu avort spontan, naştere prematură, preeclampsie şi retard de creştere intrauterină. Cu toate acestea, studiile curente nu recomandă un aport suplimentar de vitamină E(1).
Vitamina D
Vitamina D în sarcină joacă un rol important în dezvoltarea scheletului fetal, în formarea smalţului dentar şi în creşterea şi dezvoltarea generală a fătului. Un nivel optim de vitamină D asigură absorbţia calciului, necesar pentru dezvoltarea oaselor. În timpul sarcinii şi alăptării este suficient un aport de 600 UI/zi. Majoritatea vitaminelor prenatale conţin 400 UI/tabletă. Formele de vitamină D sunt egocalciferolul (vitamina D2) şi colecalciferolul (vitamina D3). Vitamina D3 este convertită mai rapid în forma sa activă şi este mai eficientă în creşterea nivelul seric de 25 hidroxi vitamină D.
Un studiu realizat în Danemarca, în care s-au folosit probe arhivate de sânge din cordonul ombilical, a corelat apariţia schizofreniei cu nivelurile serice atât crescute, cât şi scăzute ale vitaminei D. Alte studii care au avut ca interes dezvoltarea oaselor susţin că este necesar un nivel seric de cel puţin 50 nmol/l, ceea ce implică suplimentarea dietei cu vitamină D pentru majoritatea gravidelor(1,3,4).
Calciu
În perioada alăptării se pierde aproximativ 5% din masa osoasă, fenomen reversibil la şase luni de la înţărcare. Deficitul de calciu şi/sau de vitamină D are ca efect scăderea rezistenţei osoase şi rahitismul. Aproximativ 25-30 grame de calciu sunt necesare pentru dezvoltarea fetală osoasă, în special în al treilea trimestru de sarcină. Un studiu Chocrane a concluzionat că suplimentarea dietei cu calciu scade riscul de preeclampsie. Surse alimentare de calciu sunt: lapte, iaurt, brânză, tofu, cereale, broccoli şi peştele cu oase. Este permis un aport de 1000 mg/zi în perioada de alăptare şi la femeile gravide cu vârste cuprinse între 19 şi 50 de ani (între 14 şi 18 ani, 1300 mg/zi)(3).
Atenţionări speciale
Peştele şi scoicile sunt surse excelente pentru acizii graşi Omega-3, printre care DHA şi EPA esenţiali pentru dezvoltarea sistemului nervos fetal, dar şi pentru proteine sau alţi nutrienţi. Gravidele şi lăuzele care alăptează sunt încurajate să consume de două-trei ori pe săptămână peşte şi crustacee. O atenţie deosebită trebuie acordată peştelui cu un conţinut crescut de metale, mai ales de mercur, întrucât acesta a fost cel mai frecvent asociat cu malformaţii congenitale. Prin urmare, se vor evita următoarele tipuri de peşti, cu cel mai înalt conţinut în mercur: macrou, spadă, rechin. Dacă se consumă peşte din apele locale, trebuie verificată orice informaţie legată de conţinutul de mercur sau a altor agenţi poluanţi(7,8,11).Dieta vegetariană echilibrată nu se asociază cu un prognostic fetal nefavorabil. Medicul curant trebuie informat referitor la opţiunea alimentară a gravidei, astfel încât de la prima vizită prenatală, pacienta să fie informată şi să i se prezinte un plan alimentar pe care să îl urmeze întocmai. Proteinele pot fi procurate din laptele de soia, tofu sau fasole, pe când în cazul ovolactovegetarienilor, brânza, laptele sau ouăle reprezintă de asemenea surse excelente. Este recomandat consumul legumelor bogate în fier, precum fasolea albă, spanacul, năutul, în asociere cu legume sau fructe bogate în vitamina C (roşii, portocale), pentru a facilita o absorbţie corespunzătoare de fier. Vitamina B12 se găseşte în cereale şi lapte(7).
Pacientele cu intoleranţă la lactoză îşi redobândesc abilitatea de a digera lactoză pe parcursul sarcinii, ca urmare a diminuării tranzitului intestinal specific perioadei de graviditate. Pe lângă produsele lactate, nucile sau produsele din soia conţin calciu(6,7).
Consumul de cofeină a fost asociat cu un risc crescut de avort spontan. Totuşi, studiile afirmă că un consum mai mic de 200 mg/zi este considerat sigur(8). Toxiinfecţiile alimentare pot dăuna sever unei gravide. Agenţii patogeni potenţiali sunt reprezentaţi de Cryptosporidium, Campylobacter, Clostridium perfringens, Escherichia coli O157: H7, Listeria monocytogenes, Salmonella etc. Tabloul clinic este dominat de simptome gastrointestinale precum voma sau diareea, care pot provoca deshidratare cu tulburări hidroelectrolitice severe, punând în pericol atât viaţa mamei, cât şi pe cea a fătului. Pentru a preveni acest lucru se recomandă o igienă riguroasă a mâinilor, mai ales înainte de efectuarea diverselor activităţi cotidiene, precum gătitul sau mâncatul. Se evită carnea insuficient preparată termic sau consumul de peşte crud(8,10).
Concluzii
Este necesară o alimentaţie echilibrată pe parcursul sarcinii, pentru o dezvoltare corespunzătoare a produsului de concepţie. Conform dovezilor actuale, dieta unei gravide trebuie suplimentată cu acid folic, iod, calciu şi vitamină D. În schimb, suplimentarea cu vitaminele A, E, B6, B12 sau fier nu a adus beneficii suplimentare. Perioada preconcepţională este una dintre cele mai importante, mai ales pentru femeile cu antecedente obstetricale de sarcini cu produşi de concepţie cu anomalii ale tubului neural (spina bifida, anencefalie). În această situaţie, doza de acid folic este mărită de 10 ori, de la 0,4 la 4 mg/zi. Consultul prenatal este extrem de important, gravida fiind informată şi încurajată să consume fructe proaspete sau congelate, legume, carbohidraţi cu indice glicemic mic, proteine obţinute din carne, fructe de mare, peşte, linte sau fasole. Este infirmată expresia „mâncatul cât pentru doi”, întrucât în primul trimestru de sarcină gravida nu are nevoie de calorii suplimentare, iar în trimestrele al doilea, respectiv al treilea, creşterea necesarului energetic este de doar 10-25%. Restricţiile dietetice impuse pot fi problematice dacă sunt excluşi din dietă nutrienţi esenţiali sau când câştigul ponderal în sarcină nu este corespunzător. Se consideră patologică o creştere ponderală mai mare de 750 g/săptămână sau mai mică de 6 kg la termen. Cu toate acestea, anumite alimente ar trebui evitate sau limitate, din cauza efectelor potenţiale toxice. Acestea includ anumite tipuri de peşte, cofeină în exces, produse din carne insuficient preparate termic, fructe sau legume nespălate.Bibliografie
2. Clelia M Bianchi, Francos Mariotti, Eric O Verger, Jean-Francois Huneau. Pregnancy requiers many changes in the quality of the diet for nutritional adequacy: simulating in the French and the United States population, PLoS One. 2016 Mar 9; 11(3):e0149858. doi: 10.1371/journal.pone.0149858.
3. Carol L Wagner, Sarah N Tayler, Adekunle Dawodu, Donna D Johnnson, Bruce W Hollis. Vitamin D and its role during pregnancy and attaining optimal health of mother and fetus, Nutrients, 2012 Mar; 4(3): 208–30.
4. Bess Dawson-Hughes. Vitamin D deficiency in adults: definition, clinical manifestations and treatment, UpToDate, 2017.
5. Michaela Nanu, Ecaterina Stativa, Anca Vitcu. Statusul nutriţional al femeii gravide, al copiilor cu vârsta sub 5 ani, al şcolarilor în vârstă de 6-7 ani, Editura MarLink, Volumul I, 2005.
6. Christine D. Garner. Nutrition in pregnancy, UpToDate, 2017.
7. American Academy of Pediatrics, American College of Obstetricians and Gynecologists. Guidelines for perinatal care. 7th Ed. Elk Grove Village (IL): AAP; Washington DC, 2012.
8. American College of Obstetricians and Gynecologists. Nutrition during pregnancy, available at: https://www.acog.org/Patients/FAQs/Nutrition-During-Pregnancy
9. Karimi R, Fitzgerald TP, and Fisher NS. A quantitative synthesis of mercury in commercial seafood and implications for exposure in the United States. Environ Health Perspect, 2012, 120, 1512-19.
10. Scholl TO. Maternal Iron Status: Relation to Fetal Growth, Length of Gestation, and Iron Endowment of the Neonate. Nutr Rev 2011; 69 Suppl 1:S23-9.
11. American College of Obstericians and Gynecologists, Practice Advisory: Seafood Consumption during Pregnancy, 2014.
12. Di Cintio E, Parazzini F, Chatenoud L, Surace M, Benzi G, Zanconato G, La Vecchia C. Dietary Factors and Risk of Spontaneous Abortion. Eur J Obstet Gynecol Reprod Biol. 2001; 95:132–6.
Articole din ediţiile anterioare
Care este comportamentul româncelor privind fumatul şi consumul de alcool în timpul sarcinii?
Deşi este arhicunoscut faptul că fumatul şi alcoolul au doar efecte nocive asupra sănătăţii, aceste obiceiuri afectează un procent important al pop...
Influenţa fumatului în sarcină asupra greutăţii fetale – studiu retrospectiv
Datele actuale legate de efectul fumatului asupra greutăţii fetale arată că, în funcţie de numărul de ţigarete consumate pe zi şi momentul expuneri...
Prognosticul materno-fetal şi managementul bolilor inflamatorii intestinale în sarcină
Bolile inflamatorii intestinale (rectocolita ulcerohemoragică, boala Chron, colite neprecizate) afectează femeile tinere de vârstă fertilă, ducând ...
Corioamniotita – naşterea prematură şi dezvoltarea nou-născutului
Corioamniotita este o complicaţie importantă a sarcinii, fiind asociată cu consecinţe materne, perinatale, dar şi pe termen lung. Efectele asupra m...