Disfuncţiile comunicării în ADHD
Communication dysfunctions in ADHD
Abstract
Objectives: The recent evaluation of the relationship between psychological and medical interventions in ADHD reveals the level of the reductionist approach of just initiating drug therapy in order to treat the disease. The objective of this paper is to assess the main factors that led to the imbalance between drug and psychological intervention in ADHD and to identify possible communication dysfunction that could be corrected.Results: The variable prevalence of ADHD rates argue for the existence of a communication deficit in agreeing common diagnostic criteria and stresses the significant influences of Socio Economic Status and cultural environment. The modern technology does not communicate much in order to bring more specificity to ADHD diagnosis so searching for more objective tests continues to remain a challenge. Despite the high level of unspecificity, ADHD diagnosis often comes for families as a relief, a quick and unbinding intervention contrary to long-term commitement required by psychotherapy. The fact that less than a quarter of children diagnosed with ADHD have received psychotherapy in the year they received medication, does not suggest that parents are informed enough about aspects of treatment effectiveness, possible side effects or abuse. Also, psychologists have some responsibility for the current situation. Although psychotherapy has acquired sufficient clinical evidence, the results should be expressed in a more convincing manner in order to improve the communication with psychiatrists, family practitioners and insurers. Healthcare authorities could have their role in improving communication about ADHD treatment options by asking for direct comparisons between non-pharmacological and pharmacological treatments for ADHD. The request to conduct direct comparative studies could lead to the conclusion that it would be useful to reimburse psychological interventions in the first phase of treatment, increasing both long-term satisfaction of families who have a member suffering from this problem and cost-effectiveness in public spending.
Conclusions: Although there are no studies to show what percentage of ADHD patients in Romania benefit from psychotherapy, we can assume that the percentage is significantly below the US figures. It is thus assumed that the warning made by American experts about the underusage of psychotherapy benefits in ADHD can be considered also by the Romanian healthcare authorities. It is the role of psychologists to better communicate psychotherapy benefits in ADHD but in the same time it is the role of doctors and health authorities to try to correct the other communication disfunctions highlighted by this paper.
Keywords
ADHD diagnosischildrenpsychotherapyRezumat
Obiective: O evaluare recentă a raportului dintre intervenţiile medicamentoase şi cele psihologice în ADHD relevă existenţa unei abordări reducţioniste în iniţierea terapiei medicamentoase. Obiectivul acestui articol este să evalueze care sunt principalele elemente ce au dus la dezechilibrul dintre intervenţia medicamentoasă şi cea psihologică în ADHD şi să identifice posibilele disfuncţii ale comunicării ce ar putea fi corectate.Rezultate: Ratele variabile ale prevalenţei ADHD în diverse ţări susţin atât existenţa unui deficit în comunicarea şi agrearea unor criterii comune de diagnostic, cât şi existenţa unor influenţe semnificative ale Statutului Socio‑Economic (SSE) sau ale mediului cultural. Nici tehnologia modernă nu comunică prea multe în privinţa specificităţii diagnosticului ADHD, iar căutarea unei testări mai obiective continuă astfel să rămână o provocare. În pofida nespecificităţii sale, diagnosticul de ADHD vine uneori ca o uşurare pentru familie, o intervenţie rapidă şi care nu implică un angajament pe termen mai lung cum este nevoie în cazul psihoterapiei. Faptul că mai puţin de un sfert dintre copiii cu ADHD beneficiază de psihoterapie în anul în care le-a fost administrată medicaţia nu sugerează că părinţilor le sunt comunicate suficient aspectele ce ţin de eficacitatea tratamentelor disponibile, de posibilele efecte adverse sau de abuz. Însă şi psihologii deţin o parte din responsabilitatea situaţiei actuale. Deşi psihoterapia dispune de suficiente dovezi clinice, acestea ar putea fi exprimate într-o formă mai convingătoare, pentru a ameliora comunicarea cu medicii psihiatri cu medicii de familie şi cu asiguratorii. Pe de altă parte, autorităţile din sănătate ar putea să contribuie la îmbunătăţirea comunicării despre opţiunile terapeutice în ADHD, prin solicitarea unor comparaţii directe între tratamentele farmacologice şi cele nefarmacologice. Solicitarea realizării unor astfel de studii comparative directe ar putea duce la concluzia că ar fi utilă compensarea intervenţiilor psihologice în prima fază de tratament, crescând atât satisfacţia pe termen lung a familiilor care au un membru ce suferă de această problemă, cât şi raportul cost-eficacitate în cheltuirea banului public.
Concluzii: Deşi nu există studii care să evidenţieze ce procent dintre pacienţii cu ADHD din România beneficiază de servicii de psihoterapie, putem presupune că acesta este semnificativ sub cel din SUA. Este astfel de presupus şi că atenţionarea făcută de experţii americani în privinţa subutilizării beneficiilor psihoterapiei în ADHD poate fi luată în considerare şi la noi în ţară de către autorităţile din sănătate. Este rolul psihologilor să comunice mai bine care sunt beneficiile oferite de psihoterapie, dar în acelaşi timp e rolul medicilor şi al autorităţilor medicale să corecteze celelalte disfuncţii ale comunicării în ADHD, subliniate de această evaluare.
Cuvinte Cheie
diagnostic ADHDcopiipsihoterapie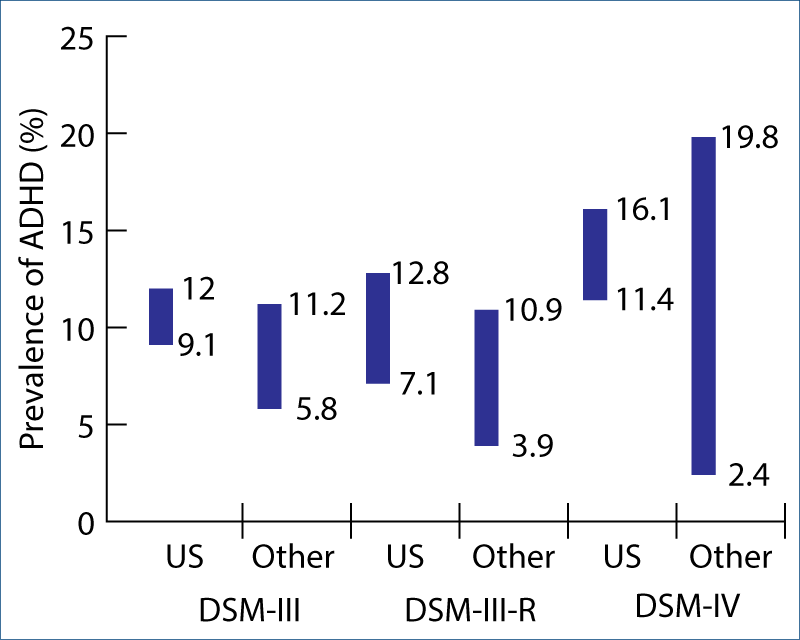
Scopul şi obiectivele studiului
Azi, diagnosticul unor tulburări mintale a devenit o marfă profitabilă la nivel mondial şi există câteva situaţii în care „vânzarea“ bolii e vectorul esenţial prin care ajung pe piaţă mai multe pastile. ADHD e poate cel mai bun exemplu în acest sens. Crudul paradox al unei concentrări exagerate pe aspectele medicamentoase ale ADHD e faptul că, în această situaţie, multe dintre persoanele care ar putea beneficia cu adevărat de îngrijiri psihice sunt neglijate.
Precum religiozitatea în exces poate deveni „opiumul poporului“, în mod similar utilizarea în exces a psihostimulantelor poate să devină „opiumul familiilor“, un puternic sedativ cultural, educaţional sau moral. În ADHD, pe nesimţite, abordarea reducţionistă pe iniţierea terapiei medicamentoase câştigă tot mai mult teren, iar acest aspect este relevat de ultimele studii ce evaluează raportul existent între intervenţiile psihologice şi cele medicamentoase.
Obiectivul acestui studiu este să evalueze care sunt principalele elemente ce au dus la dezechilibrul dintre intervenţia medicamentoasă şi cea psihologică în ADHD şi să identifice posibilele disfuncţii ale comunicării ce ar putea fi corectate.
Proiectare şi metode
Prezenta evaluare a literaturii medicale actuale urmăreşte cinci faţete ale disfuncţiilor comunicării în cazul ADHD:
Disfuncţiile comunicării asociate prevalenţei ADHD .
Deficienţe în diferenţierea unor simptome ADHD incluse în DSM5.
Aportul tehnologiei moderne în specificitatea diagnosticului ADHD.
Comunicarea efectelor directe ale terapiilor ADHD.
Comunicarea beneficiilor indirecte ale terapiilor ADHD şi obţinerea compensării.
Rezultate
1) Disfuncţiile comunicării asociate prevalenţei ADHD
ADHD este una dintre tulburările de neurodezvoltare ce este asociată adesea cu un diagnostic eronat. Nu este de mirare, în condiţiile în care dovezile pe care se bazează existenţa bolii sunt catalogate ca fiind de nivel C(20), iar testele diagnostice sunt departe de a fi specifice, lăsând poate prea mult loc pentru interpretări largi.
Ratele atât de variabile ale prevalenţei ADHD în diverse ţări susţin atât existenţa unui deficit în comunicarea şi agrearea unor criterii comune de diagnostic, cât şi influenţa diferenţelor culturale asupra prevalenţei. De exemplu în Statele Unite, ratele de diagnostic tind să fie mai mici la populaţia latină şi la cea de provenienţă africană, comparativ cu populaţia caucaziană. Prevalenţa ADHD în Europa pare să fie semnificativ mai mică decât în SUA, Germania raportând aproximativ jumătate din prevalenţa SUA (4,8%), iar Franţa raportând cifre şi mai reduse(1,3,4,5,6).
Criteriile diagnostice actuale nu permit nici diferenţierea satisfăcătoare a rolului unui mediu educaţional inadecvat şi nici nu evaluează corespunzător impactul unui statut socio-economic (SSE) scăzut. Deşi majoritatea studiilor de prevalenţă actuale nu au avut un design stratificat pe niveluri de SSE, cele câteva care au evaluat şi acest criteriu (5 studii – doar Germania în Europa) au ajuns la concluzia că persoanele cu un SSE scăzut au de 1,5-4 ori mai multe şanse să întrunească criteriile ADHD. Ultima metaanaliză a studiilor de prevalenţă subliniază nevoia de a remedia acest deficit de evaluare a impactului statutului socio-economic(5).
În viziunea diagnostică actuală, copilul cu ADHD este evaluat izolat, şi nu în relaţie cu cei care au grijă de el, cu cei care îl educă. El poartă adesea singur responsabilitatea simptomatologiei sale comportamentale, bifate frecvent într-un test ce ţine prea puţin cont de contextele de apariţie şi nivelul conflictelor funcţionale declanşate. Chestionarele standardizate de interviu pentru ADHD sunt utile, însă au o deficienţă semnificativă, aceea că nu surprind relaţia bidirecţională prin care persoana ce prezintă o suspiciune de ADHD realizează comunicarea cu cei din jurul său(6), aspect crucial în evaluarea psihologică.
2) Deficienţe în diferenţierea unor simptome ADHD incluse în DSM5(6)
Criteriile diagnostice ale ADHD comunicate prin noul DSM5 par să includă în listă un element derutant chiar la principalul simptom evaluat, NEATENŢIA: „are probleme de organizare a sarcinilor“. Acesta este, de fapt, un element de planificare, ce ar putea sau nu ar putea avea de-a face cu neatenţia. Ar putea reflecta, de exemplu, o răzvrătire vădită ca parte a unei tulburări opoziţionist‑sfidătoare sau modul de a comunica o revoltă împotriva unei mediu educaţional neatractiv. Specialiştii nu ne oferă încă o definiţie ştiinţifică foarte clară a atenţiei, însă descriu două tipuri de atenţie: 1) atenţia elementară a nou-născutului, prin care acesta reacţionează deja imediat după naştere la ce se întâmplă în jurul său - modulată în principal de nivelurile hormonale materne. Este cunoscut faptul că în cazul simptomelor de autism, nivelul scăzut de oxitocină a fost asociat cu probleme de atenţie elementară reflexivă; 2) atenţia voluntară este ceea ce evaluăm azi, respectiv concentrarea intenţionată pe un anumit element de care se leagă anumite aşteptări, starea de tensiune mintală asociată confirmării acelor aşteptări şi iniţierea acţiunii.
Atenţia voluntară este urmare a dezvoltării mintale şi rezultat al unei comunicări sociale. Adesea, când copilul (fără ADHD) este lăsat să înveţe de unul singur, poate să fie sau nu atent, în funcţie de starea conexiunii cu adultul care urmăreşte rezultatele. Dacă doreşte să comunice că îi face pe plac acestuia, va fi atent, dar dacă doreşte să se revolte împotriva lui, se poate uita pe pereţi.
Atenţia nu reprezintă doar vigilenţă. Un copil confuz din punct de vedere emoţional, un copil dezamăgit de comunicarea cu cei din jur sau unul deprimat poate fi de fapt hipervigilent, având în acelaşi timp probleme de concentrare, deoarece nu mai are resurse suficiente de atenţie pe care să le acorde solicitării actuale ale adultului. Preocupările sale interioare de a înţelege şi selecta informaţiile relevante ce îi provin din lumea adultă, „neclară“, îi consumă resursele de reacţie la solicitări.
Astfel, existenţa unei comunicări contradictorii din partea adulţilor poate să stimuleze comportamentul problematic al copilului. Prezenţa unor situaţii în care pentru aceeaşi problemă comportamentală, mama (sau tatăl etc.) stabileşte o sancţiune, în timp ce mătuşa (sau bunicul etc.) transmite mesajul că „nu e nimic grav, toţi copiii fac asta“ îl face pe copil să pună la îndoială credibilitatea adulţilor şi să „profite“ de amândoi, rând pe rând. În plus, se poate ajunge cu uşurinţă la situaţia etichetării unui părinte că fiind „bun“ sau „rău“. O bună educare a copilului necesită ca adulţii să comunice în echipă şi să se susţină în demersul educaţional.
Practica ne arată că acest aspect se regăseşte şi în mediul de business. Respectarea unor limite, „graniţe“ comun agreate de către toţi managerii (părinţii), reprezintă un aspect esenţial în evitarea „răsfăţului“ angajatului (copilului). În mod similar, fiecare părinte (manager) trebuie să ştie când să spună „nu“ şi să nu fie impresionat de lacrimile şi rugăminţile copiilor (angajaţilor). Încălcările acestor limite, care sunt făcute adesea din afecţiune, devin în timp o sursă de conflict şi de ineficienţă comportamentală. Existenţa unei comunicări congruente a relaţiei rezultate - recompensă poate sta astfel la baza îndreptării viciilor comportamentale la unii dintre copiii cu simptome catalogate ca ADHD.
3) Aportul tehnologiei moderne în specificitatea diagnosticului ADHD
Într-un studiu de la finele anului 2014, cercetătorii Universităţii din Zürich au evaluat ce se întâmplă la nivel cerebral atunci când persoanele cu ADHD iau decizii impulsive, ce conduc adesea către o recompensă imediată mai mică, faţă de o recompensă ulterioară mai mare. Evaluările prin rezonanţă magnetică funcţională, EEG, au fost comparate cu modele matematice de luare a deciziilor şi au arătat că principala problema nu stă în abilitatea de a învăţa lucruri noi, ci mai degrabă într-o slabă abilitate de a învăţa din greşeli şi o disfuncţionalitate a abilităţii de a alege atunci când sunt prezente mai multe opţiuni, o nehotărâre(7,8).
Modificările funcţionale din zona cortexului prefrontal medial, ce stau la baza căutării continue de senzaţii, par a fi comune în ADHD, abuzul de substanţe şi în unele tulburări comportamentale. În consecinţă, până acum, chiar şi noile tehnici imagistice nu ne comunicau un diagnostic suficient de specific pentru ADHD, căutarea unei testări mai obiective continuând să rămână o provocare.
În încercarea de a obţine un diagnostic mai puţin bazat pe subiectivitatea evaluării individuale, un studiu publicat în august 2014 în „Vision Research“ a reuşit să arate că la adulţii cu ADHD ar exista mişcări oculare microsacadate şi rate de clipire sporite. Frecvenţa acestor mişcări oculare involuntare a fost invers corelată cu nivelul de atenţie, iar tratamentul cu metilfenidat a dus la normalizarea mişcărilor sacadate şi la o ameliorare a frecvenţei clipitului. Deşi promiţător, studiul a inclus deocamdată doar 22 de persoane cu ADHD şi 22 de persoane sănătoase şi, ca atare, este necesară o confirmare a rezultatelor obţinute în cadrul unor studii mai ample(9).
4) Comunicarea efectelor directe ale terapiei ADHD
Pentru unele familii, chiar şi un diagnostic nespecific de ADHD vine ca o uşurare, deoarece adesea sistemul familial se adaptează în jurul unui „membru bolnav“, al unui „ţap ispăşitor“ ce menţine un echilibrul relativ acceptabil al comunicării familiale, o homeostazie a sistemului. Pentru păstrarea unor comportamente de „echilibru acceptabil“, în fiecare familie, pe lângă valorile ce sunt exprimate conştient şi recunoscute, există şi anumite norme care sunt nerostite, dar acceptate tacit şi o comunicare specifică despre felul în care se comunică în familie, numită de psihologi metacomunicare.
Când structurile familiale sunt prea puţin flexibile, sau chiar inflexibile, sunt adesea evitate discuţiile despre nevoile nesatisfăcute sau despre felul în care membrii interacţionează, ceea ce duce la acumularea de frustrări şi, în cele din urmă, la tulburări comportamentale. În astfel de situaţii, ieşirea din cercul vicios al comunicării disfuncţionale, ce nu permite schimbarea, se poate face în special prin intermediul metacomunicării, al discuţiilor despre felul în care se comunică în sistemul familial, despre modul în care pot fi modificate regulile de comunicare ale sistemului.
În cazul simptomatologiei de tip ADHD, în practică, nu rareori se întâmplă ca psihoterapia comportamentală să fie considerată o opţiune secundară tratamentului medicamentos, care e mai simplu de introdus şi nu implică un angajament pe termen mai lung din partea părinţilor. Ca atare, unii medici renunţă să recomande familiei intervenţia nonfarmacologică, ca urmare a unei comodităţi în procesul de comunicare sau din alte considerente.
Un studiu al Academiei Americane de Pediatrie (AAP, 2013) constată cu amărăciune că 9 din 10 medici specializaţi în tratarea afecţiunilor neurocomportamentale nu urmează ghidurile AAP pentru diagnosticarea şi tratarea ADHD la copii. În plus, unu din cinci specialişti în ADHD recomandă tratamentul medicamentos prea devreme sau un alt tip de medicaţie decât cel sugerat de ghidurile APA(10). Specialiştii americani subliniază astfel nevoia ca părinţii să încerce tratamentul prin psihoterapie comportamentală ca intervenţie de primă linie în ADHD şi să rezerve tratamentul medicamentos doar în cazul în care psihoterapia comportamentală nu a dat rezultate(11,13).
La presiunile industriei farmaceutice, nu doar ghidurile de diagnostic pentru această boală au devenit mult mai „relaxate“, ci şi tratamentul cu psihostimulante a început mult mai rapid. În Germania, prescripţiile medicale pentru ADHD au explodat în zece ani, de la 10 milioane de doze zilnic (1998) la 53 milioane de doze zilnic în 2008(12). În septembrie 2014, JAMA Paediatrics publică o primă documentare a variaţiilor considerabile în ceea ce priveşte raportul dintre utilizarea psihoterapiei şi a medicaţiei pentru controlul simptomelor ADHD. Dr. Walid F. Gellad et al. au examinat datele a peste 300.000 de copii în vârstă de până la 17 ani (inclusiv) şi au constatat că există diferenţe de peste 6 ori în rata de utilizare a psihoterapiei şi chiar multe zone în care psihoterapia este utilizată la mai puţin de 1 din 10 copii cu ADHD, în pofida indicaţiilor noului DSM5(11).
În medie, mai puţin de un sfert dintre copiii diagnosticaţi cu ADHD au beneficiat de psihoterapie în anul în care le-a fost administrată medicaţia, 13% dintre ei au beneficiat de patru sesiuni de intervenţie psihoterapeutică şi doar 7% au beneficiat de opt sau mai multe interacţiuni psihoterapeutice(11).
Ultimul număr al „Express Script Report“ (martie 2014) confirmă că în SUA psihostimulantele (şi în special metilfenidatul) continuă să fie cel mai indicat tratament ADHD. Publicaţia confirmă şi că, în paralel cu creşterea utilizării psihostimulantelor, atât persoanele de sex feminin, cât şi cele de sex masculin au primit şi semnificativ mai multe prescripţii ale unor antidepresive(13).
Chiar dacă medicamentele pot fi eficace în reducerea simptomelor ADHD, situaţia actuală nu sugerează că părinţilor le sunt comunicate suficient aspectele ce ţin de posibilele efecte adverse, cum ar fi cele cardiovasculare, creşterea riscului pentru alte condiţii psihiatrice sau riscul convulsivant pentru psihostimulante.
Specialiştii Universităţii din Aarhus, Danemarca, au publicat recent(14) rezultatele evaluării datelor a 714.258 de copii, născuţi între 1990 şi 1999, ce au fost urmăriţi, în medie, 9,5 ani. Comparativ cu copiii ce nu au utilizat tratament medicamentos, riscul de a dezvolta un eveniment cardiovascular a fost aproape dublu în cazul copiilor şi adolescenţilor care au utilizat un tratament medicamentos psihostimulant pentru ADHD.
Utilizarea tratamentului medicamentos al tulburării de atenţie însoţită de hiperactivitate (ADHD) a crescut semnificativ statistic riscul de evenimente cardiovasculare. Pe parcursul perioadei de urmărire, 5.734 de persoane au suferit un eveniment cardiovascular, iar între cei 8.300 de copii cu ADHD au existat 111 evenimente cardiovasculare. Copiii cu ADHD tratat cu medicaţie psihostimulantă au avut un risc cardiovascular de 2,34 ori mai mare (IC 95%, 1.15-4.75) comparativ cu copiii cu ADHD netratat cu psihostimulante(14).
Cele mai frecvente evenimente cardiovasculare au inclus aritmiile (23%), bolile cerebrovasculare (9%), hipertensiunea (8%), dar şi boala cardiacă ischemică, stopul cardiac, insuficienţa cardiacă. A fost evidenţiată şi o relaţie de tip doză-răspuns-timp în privinţa riscului tratamentului. Dozele mai mari de 30 mg de metilfenidat au avut un risc semnificativ mai mare (RR=2,24) comparativ cu dozele sub 15 mg de metilfenidat (RR=1,43). Acest studiu completează datele altor studii ce au arătat că utilizarea medicaţiei psihostimulatoare în ADHD duce la creşteri ale tensiunii arteriale şi ale frecvenţei cardiace(14).
Tot în 2014 cercetătorii Şcolii de Sănătate Publică „John Hopkins“ Bloomberg au constatat că la copiii cu ADHD tratat cu psihostimulante există o creştere iniţială mai lentă a indicelui de masă corporală (IMC), urmată însă de o accelerare a creşterii IMC, ce ar putea duce către obezitate. Această analiză publicată în revista „Pediatrics“ este considerată a fi cea mai cuprinzătoare evaluare a medicaţiei utilizate în tratarea ADHD. Autorii îşi doresc să atragă atenţia prin acest studiu că există „posibilitatea ca utilizarea pe termen lung a stimulentelor atenţiei să joace un rol în dezvoltarea obezităţii la copii“. Studiul a inclus datele din dosarele electronice a 163.820 de copii, cu vârste între 3 şi 18 ani, din care 13.789 de copii cu diagnostic de ADHD. Rezultatele au cuprins evaluarea a 201.854 de prescripţii de medicamente de stimulare a atenţiei, durata medie a unui tratament fiind de 183 de zile(15).
Dar nu doar efectele secundare sunt incluse în ceea ce pare un deficit de comunicare cu părinţii. Disfuncţionalitatea comunicării pare prezentă şi în ceea ce priveşte posibilitatea tinerilor de a abuza de medicaţia psihostimulantă prescrisă – raportul Express Script 2014 estimând că unu din opt tineri au abuzat sau utilizat necorespunzător medicaţia prescrisă(13).
Însă şi psihologii deţin o parte din responsabilitatea raportului actual dintre intervenţiile farmacologice şi cele nonfarmacologice (deficitare). Un articol recent publicat în „Clinical Psychology Review“ analizează de ce serviciile de psihoterapie în SUA sunt în declin. După ce au „disecat pacientul“, cercetătorii de la Universitatea Brown au ajuns la următoarea concluzi: „comunitatea psihoterapeuţilor nu a definit, nu a îmbrăţişat şi articulat ampla bază de dovezi ce clarifică practica lor, în timp ce producătorii de medicamente şi medicii au făcut acest lucru pentru tratamentul medicamentos“(16).
Cu alte cuvinte, deşi psihoterapia dispune la ora actuală de suficiente dovezi clinice, ele ar trebui exprimate într-o formă mai convingătoare în relaţiile avute cu medicii psihiatri şi cu medicii de familie. În calitate de medic (şi psihoterapeut) consider şi eu că o comunicare în termeni mai apropiaţi celor folosiţi în lumea medicală ar ajuta psihoterapia să fie mai bine acceptată de aceasta şi ar putea influenţa factorii de decizie din sănătate să ofere mult dorita compensare a serviciilor de psihoterapie.
La fel ca şi în cazul unui pacient aflat într-o sesiune de psihoterapie, în relaţia cu sistemul medical, psihoterapeutul e bine să folosească limbajul partenerului de discuţie. Limbajul sistemului medical este unul care utilizează mult mai mult dovezile clinice ce susţin luarea unei decizii şi vede mai puţin aceste dovezi atunci când ele sunt cuprinse în plăcutul cadru stilistic/verbal pe care psihologii îl apreciază şi utilizează.
Metaanalizele ce au comparat terapiile medicamentoase utilizate în ADHD arată că nu există diferenţe semnificative între moleculele utilizate, ele având o deviaţie medie standard de aproximativ 0,7 faţă de placebo(17).
În ultimii ani, intervenţiile psihologice au încercat să depăşească dificultăţile pe care le implică crearea unor studii comparative de tip dublu sau simplu orb, introducând termenul de probabil-orb (PO). În meta-analize ce cuprind doar studiile psihologice de tip PO sunt incluse doar studiile publicate care sunt codate dublu şi apoi evaluate „orb“ de observatori independenţi, conform criteriilor de obiectivitate ale lui Jadad (aplicabile şi la medicamente). Mai departe, datele urmează traseul obişnuit al includerii în aplicaţia Cochrane RevMan 5.1.
Chiar şi prin această filtrare, deviaţiile standard obţinute de training‑ul cognitiv şi neurobiofeedback şi‑au păstrat semnificaţia statistică. La includerea doar a studiilor de tip PO în metaanaliză, deviaţiile standard faţă de grupul de control au fost de 0,24 respectiv 0,29 (reduse de la valorile de 0,59-0,64 obţinute în cazul includerii tuturor studiilor disponibile)(18).
Pe de altă parte, metaanaliza studiilor PO ale intervenţiilor comportamentale arată ameliorări semnificative, în special în calitatea parenting‑ului. Deviaţia medie standard a fost de 0,63 (95% IC 0,47-0,78) pentru ameliorarea parenting‑ului pozitiv şi de 0,43 (95% IC 0,24-0,62) pentru îmbunătăţirea parenting‑ului negativ. Problemele de conduită au prezentat şi ele o deviaţie standard de 0,31 faţă de grupul martor(19).
5) Comunicarea beneficiilor indirecte ale terapiilor ADHD şi obţinerea compensării
În vederea obţinerii compensării serviciilor de către asiguratori, la fel ca şi în cazul terapiilor medicamentoase, psihologii ar putea comunica mai bine care sunt beneficiile indirecte ale apelării la psihoterapie în ADHD.
Astfel, un studiu publicat în martie 2014 arată că aproape 3 din 10 persoane adulte care suferă de simptome ce pot să fie încadrate în categoria deficitelor de atenţie au fost abuzate fizic într-o formă sau alta în perioada copilăriei. În urma evaluării a 13.054 adulţi (1.020 supuşi abuzurilor în copilărie şi 64 cu ADHD/ADD), specialiştii au constatat că persoanele care au fost diagnosticate cu deficite ale atenţiei au avut o probabilitate de 6,56 ori mai mare să fi suferit abuzuri în copilărie. Doar 7,2% dintre persoanele fără ADHD/ADD au declarat că au fost abuzate în copilărie faţă de 29,6% dintre persoanele care au fost diagnosticate cu ADHD/ADD(21).

Mai multe studii au dovedit faptul că psihoterapia oferă beneficii semnificative în vindecarea consecinţelor psihice ale abuzurilor (cum ar fi dependenţele(22)) şi ar putea influenţa prin aceasta şi dezvoltarea pe termen lung a persoanei cu ADHD. La ora actuală, aceste beneficii încă nu sunt comunicate suficient.
Astfel, rezultatele unui sondaj de opinie (chestionar online pe 78 de persoane - martie 2013 - date personale) arată că un sfert dintre respondenţi consideră că „în majoritatea cuplurilor a existat cel puţin un episod de abuz fizic, însă acesta fie s-a petrecut o singură dată, fie a fost un eveniment puţin semnificativ, aşa că intervenţia unui psihoterapeut nu pare justificată“. Doar jumătate dintre respondenţi declară că nu sunt de acord cu această afirmaţie (un sfert declarându-se indecişi).
La nuanţarea afirmaţiei sub forma „violenţa domestică e de fapt o problemă ce ţine de familie, şi nu una în care ar trebui să se implice psihoterapeutul“ au continuat să fie de acord un sfert dintre persoanele de peste 40 de ani, însă la cei sub 40 de ani procentul a scăzut la 15%.
De fapt, segmentul persoanelor de peste 40 de ani este şi cel ce consideră în procent de 65% (în mod eronat) că „psihoterapia de cuplu este indicată mai mult pentru cei aflaţi în pragul divorţului sau doar pentru cuplurile ce se confruntă cu probleme psihice în familie“. De altfel, şi un sondaj publicat de Colegiul Psihologilor câteva luni mai târziu (august 2013) a arătat că psihoterapia mai are mult de lucru în privinţa comunicării pe scară largă a beneficiilor oferite şi în cazuri mai puţin grave (cum e şi ADHD). 68,8% dintre cei 1.000 de români intervievaţi atunci declarau că n-au fost niciodată în viaţa lor la psiholog(24), iar unii preferă vraci sau bioenergeticieni. Iată ce afirmă un bărbat de 28 de ani: „La preot, dacă este nevoie, mă duc să vorbesc!… La psiholog sper să nu ajung vreodată, că aia înseamnă că am probleme grave cu capul!“.
Psihologii ar putea sublinia mai bine că utilizarea psihoterapiei de primă intenţie poate să reducă şi nevoia de tratamente antidepresive (utilizate tot mai frecvent în combinaţie cu medicaţia ADHD). Chiar şi în condiţiile în care asocierea medicaţiei antidepresive nu poate fi evitată, succesul pe termen lung al tratamentului depresiei se măsoară prin existenţa unor rate reduse de revenire a bolii, iar psihoterapia a dovedit din nou, în iunie 2014, că oferă beneficii semnificative în acest sens. În studiul publicat în „American Journal of Psychiatry“, ratele de recădere au fost substanţial mai mici în cazul în care medicii au sugerat ca tratamentul medicamentos al depresiei să fie însoţit şi de o psihoterapie de susţinere pe termen lung(23).
Recăderea în grupul ce a urmat psihoterapie de susţinere timp de 6 luni (după cele 6 săptămâni de tratament medicamentos antidepresiv) a fost de doar 9%. În grupul ce a primit doar tratamentul antidepresiv medicamentos pe perioada celor 6 luni ale studiului, 26,5% dintre pacienţi au avut o recădere. Psihoterapia cognitiv-comportamentală utilizată a avut o componentă familială, ce a inclus 11 sesiuni terapeutice pe parcursul celor 6 luni. Autorii subliniază şi că tinerii care au urmat aceste sesiuni de psihoterapie au primit doze mici ale medicaţiei antidepresive şi au avut în ansamblu rezultate mai bune decât tinerii care au primit doze mari ale tratamentului antidepresiv(23).
În vederea obţinerii compensării tratamentelor medicamentoase pentru ADHD, autorităţile ar putea să solicite comparaţii directe între tratamentele farmacologice şi cele nefarmacologice, comunicând companiilor farmaceutice dorinţa de a avea un alt design de astfel de studii.
Design‑ul unui astfel de studiu comparativ ar putea include de exemplu trei braţe, care ar respecta fiecare indicaţiile noului DSM5(1) în ceea ce priveşte intervenţia nonfarmacologică de primă intenţie, având diferit doar tipul de terapie farmacologică: a) placebo; b) psihostimulante; c) eventual un acid gras polinesaturat (din cele ce au dovezi de deviaţii standard semnificative).
Realizarea unui astfel de studiu comparativ ar putea să ajute autorităţile să stabilească nivelul financiar până la care ar putea să compenseze intervenţiile nonfarmacologice în ADHD, crescând satisfacţia familiilor care au un membru ce suferă de această tulburare. Acest design de studiu ar putea fi aplicat şi în alte cazuri în care populaţia s-ar aştepta să beneficieze de compensarea serviciilor de psihoterapie.
Datele sondajului personal realizat în martie 2013 mai arată şi că mai mult de 8 din 10 respondenţi se declară de acord cu compensarea serviciilor de psihoterapie în cazul depresiei şi anxietăţii.
Concluzii
În ADHD deocamdată există o disfuncţionalitate în comunicarea unor criterii diagnostice suficient de obiective şi nu există nici un „glonte magic“ psihofarmacologic care să ţintească destul de eficace elementele bolii. Tratamentele medicamentoase actuale oferă rate limitate de remisie, iar pe termen lung chiar nu reuşesc să influenţeze semnificativ unii parametri. În pofida restricţiilor date de efectele secundare şi interacţiunile medicamentoase, în pofida nivelului modest de control al simtomatologiei şi indicaţiilor noului DSM 5 care sugerează ca terapia farmacologică să fie abordată într-o etapă secundă, medicaţia psihostimulantă rămâne, din păcate, prima linie terapeutică în majoritatea cazurilor de ADHD.
Deşi nu sunt studii care să evidenţieze cât la sută dintre pacienţii cu ADHD din România beneficiază de servicii de psihoterapie, putem presupune că procentul este semnificativ sub cel din SUA (citat în evaluarea noastră). Este astfel de presupus şi că atenţionarea făcută de experţii americani în privinţa subutilizării beneficiilor psihoterapiei în ADHD poate fi luată în considerare şi la noi în ţară de către autorităţile din sănătate.
Este rolul psihologilor să comunice mai bine care sunt beneficiile oferite de psihoterapie şi să folosească limbajul partenerului de discuţie în relaţia cu sistemul medical, dar în acelaşi timp e rolul medicilor şi al autorităţilor medicale să iniţieze o evaluare a celorlalte disfuncţii ale comunicării în ADHD, subliniate de această evaluare. Solicitarea realizării unor studii comparative directe între eficacitatea intervenţiilor nonfarmacologice şi a celor farmacologice în ADHD ar putea duce la concluzia că ar fi mai utilă compensarea intervenţiilor psihologice în prima fază de tratament, crescând atât satisfacţia pe termen lung a familiilor care au un membru ce suferă de această tulburare, cât şi raportul cost-eficacitate în cheltuirea banului public.
Bibliografie
- Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition Edited by American Psychiatric Association.
- Stephen V. Faraone, Joseph Sergeant et al - The worldwide prevalence of ADHD: is it an American condition? World Psychiatry. 2003 Jun; 2(2): 104–113.
- Polanczyk G, de Lima MS, Horta BL, Biederman J, Rohde LA. The worldwide prevalence of ADHD: a systematic review and metaregression analysis. Am J Psychiatry 2007;164:942–948.
- R. Schlack, H. Hölling, B.-M. Kurth, M. Huss Robert Koch-Institut, Berlin, BRD - Die Prävalenz der Aufmerksamkeitsdefizit-/Hyperaktivitätsstörung (ADHS) bei Kindern und Jugendlichen in Deutschland - Bundesgesundheitsbl - Gesundheitsforsch - Gesundheitsschutz 2007 50:827–835 DOI 10.1007/s00103-007-0246-2 © Springer Medizin Verlag 2007.
- The Prevalence of DSM-IV Attention-Deficit/ Hyperactivity Disorder: A Meta-Analytic Review - Erik G. Willcutt- Neurotherapeutics (2012) 9:490–499 - DOI 10.1007/s13311-012-0135-8.
- JUMEL, B. Les troubles de l›attention chez l›enfant. Paris: Dunod DL, 2014.
- Role of the Medial Prefrontal Cortex in Impaired Decision Making in Juvenile Attention-Deficit/Hyperactivity Disorder Tobias U. Hauser, PhD; Reto Iannaccone et al - JAMA Psychiatry - JAMA Psychiatry. October 2014 Volume 71, Number;71(10):1165-1173. doi:10.1001/jamapsychiatry.2014.1093.
- Neural and Cognitive Correlates of the Common and Specific Variance Across Externalizing Problems in Young Adolescence - Natalie Castellanos-Ryan, Ph.D.; Maren Struve, Ph.D et al -The IMAGEN Consortium - June 02, 2014 - dx.doi.org/10.1176/appi.ajp.2014.13111499.
- ADHD subjects fail to suppress eye blinks and microsaccades while anticipating visual stimuli but recover with medication Moshe Fried et al. - Vision Research Volume 101, August 2014, Pg 62–72.
- Study presented at the Pediatric Academic Societies in Washington, D.C. on Saturday May 4, 2013, http://www.pharmacytimes.com/news/Treatment-Guidelines-for-Preschoolers-With-ADHD-Rarely-Followed - accesat la 28.02.2015.
- Walid F. Gellad, Bradley D. Stein et al - Geographic Variation in Receipt of Psychotherapy in Children Receiving Attention-Deficit/Hyperactivity Disorder Medications- JAMA Pediatr. 2014;168(11):1074-1076. doi:10.1001/jamapediatrics.2014.1647.
- Peter Conrad, Meredith R. Bergey. The impending globalization of ADHD: Notes on the expansion and growth of a medicalized disorder. Social Science & Medicine, 2014; 122: 31 DOI: 10.1016/j.socscimed.2014.10.019
- Turning Attention To Adhd - U.S. Medication Trends For Attention Deficit Hyperactivity Disorder - An Express Scripts Report - March 2014
- Cardiovascular Safety of Stimulants in Children with Attention-Deficit/Hyperactivity Disorder: A Nationwide Prospective Cohort Study Dalsgaard Søren, Kvist Anette Primdal, Leckman James Fet al Journal of Child and AdolescentPsychopharmacology August 2014, Vol. 24, No. 6: 302-310
- Trends in the Parent-Report of HealthCare Provider-Diagnosed and Medicated Attention-Deficit/Hyperactivity Disorder:United States, 2003–2011 Susanna N. Visser, MS, Melissa L. Danielson et al - JOURNAL OF THE AMERICAN ACADEMY OF CHILD & ADOLESCENT PSYCHIATRY 46.e2 www.jaacap.org VOLUME 53 NUMBER 1 JANUARY 2014
- Gaudiano, I. W. Miller - The evidence-based practice of psychotherapy: Facing the challenges that lie ahead B. A. - Clinical Psychology Review Vol. 33, Issue 7, November 2013, Pg 813–824
- Hanwella et al - Comparative efficacy and acceptability of methylphenidate and atomoxetine in treatment of attention deficit hyperactivity disorder in children and adolescents: ameta-analysis. - BMC Psychiatry 2011 11:176.
- Edmund J.S. Sonuga-Barke, Ph.D.Daniel Brandeis et al - Nonpharmacological Interventions for ADHD: Systematic Review and Meta-Analyses of Randomized Controlled Trials of Dietary and Psychological Treatments - Am J Psychiatry 170:3, March 2013
- David Daley, PhD, Saskia van der Oord et al - Behavioral Interventions in Attention-Deficit/Hyperactivity Disorder: A Meta-Analysis of Randomized Controlled Trials Across Multiple Outcome Domains - - Journal Of The American Academy Of Child & Adolescent Psychiatry Volume 53 Number 8 August 2014
- ROBERT E. POST, STUART L. KURLANSIK - Diagnosis and Management of Attention-Deficit/Hyperactivity Disorder in Adults, Virtua Family Medicine Residency, Voorhees, New Jersey- American Family Physician- May 1, 2012, Volume 85, Number 9
- Esme Fuller-Thomsona*, Rukshan Mehtaa & Angela Valeob - Establishing a Link Between Attention Deficit Disorder/Attention Deficit Hyperactivity Disorder and Childhood Physical Abuse - J Aggress Maltreat Trauma. 2014;23:188-198.
- Sharon Levy,1 Slavica K. Katusic et al Childhood ADHD and Risk for Substance Dependence in Adulthood: A Longitudinal, Population-Based Study - PLoS One. Aug 2014; 9(8): e105640 - doi: 10.1371/journal.pone.0105640
- Kennard BD. - Relapse risk decreased with pediatric antidepressant treatment plus CBT - Am J Psychiatry. 2014;doi:10.1176/appi.ajp.2014.13111460.
- www.copsi .ro – accesat la 27.02.2015.


