It is important for a pharmacist to guide the self-medication of heartburn and other dyspeptic symptoms of his patient. As more and more drugs alleviating these symptoms are available as over‑the-counter medicines, the pharmacist should be aware of such drugs strengths and weaknesses. When needed for longer lengths, a physician should prescribe antisecretory agents. Evidence-based guidelines support proton pump inhibitors’ (PPI) use as first line treatment of gastroesophageal reflux disease, nonerosive reflux disease, erosive esophagitis, dyspepsia, and peptic ulcer. Considered safe medications, they are generally overprescribed, but they are not as inoffensive as it is thought. Data are coming out showing possible associations between PPI use and adverse events. So, careful cost-effective and risk-effective analysis is needed. As Helicobacter pylori is responsible for many gastric and duodenal ulcers and it’s also an important carcinogen involved in gastric cancer pathogenesis, its eradication is an important part of ulcer therapy.
Tratamentul farmacologic al afecţiunilor tractului gastrointestinal superior legate de hiperaciditate și ulceraţii
Drug treatment of upper gastrointestinal disorders due to hyperacidity and peptic ulcer
First published: 08 noiembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/FARM.178.5.2017.1217
Abstract
Rezumat
Farmacistul trebuie să fie capabil să ghideze automedicația pirozisului și a altor simptome dispeptice ale pacientului său. Deoarece tot mai multe medicamente care atenuează aceste simptome sunt disponibile fără rețetă, farmacistul trebuie să știe când și cum poate folosi optim aceste medicamente. Atunci când medicația antisecretorie este necesară pentru perioade mai lungi, aceste medicamente trebuie prescrise de medic. Ghiduri de tratament bazate pe dovezi recomandă folosirea inhibitorilor pompei de protoni (IPP) ca medicație de primă alegere în boala de reflux gastroesofagian, esofagita erozivă și cea nonerozivă, dispepsie și ulcer peptic. Considerate medicamente sigure, ele sunt în general supraprescrise, însă nu sunt atât de inofensive pe cât se crede. Se acumulează date care sugerează posibile asociații între folosirea IPP și efecte adverse. Așadar, analize atente cost-beneficiu și beneficiu-risc sunt necesare. Deoarece Helicobacter pylori este responsabil de multe dintre ulcerele gastrice și duodenale și este un carcinogen important implicat în patogeneza cancerului gastric, eradicarea sa este o etapă importantă a terapiei antiulceroase.
Fiziopatologia secreției acide a stomacului
Acetilcolina și gastrina determină eliberarea histaminei din mastocite (sau celule ECL; enterochromaffin‑like cells). Histamina stimulează receptorii H2 de la nivelul celulelor parietale. Interacțiunile gastrină-receptori gastrinici, acetilcolină-receptori muscarinici și histamină-receptori H2 se soldează cu activarea ATP-azei hidrogen-potasiu, sau a pompei de protoni. Pompa de protoni este un transportor de ioni care scoate protonul din citoplasma celulei parietale în canaliculele secretorii, unde acesta se combină cu anionul clorură din sânge și formează acidul clorhidric care ajunge apoi în lumenul gastric(1).
Acidul clorhidric favorizează transformarea pepsinogenului în pepsină, asigură mediul necesar acțiunii proteolitice a pepsinei, împiedică dezvoltarea microorganismelor patogene, permite absorbția fierului și influențează secreția intestinală și pancreatică(2).
La suprafața mucoasei gastrice se află mucusul protector, secretat de celulele glandulare. Mucusul împiedică contactul dintre bicarbonatul de sodiu secretat de celulele epiteliale și sucul gastric din lumen. Mucusul are și rolul de a împiedica transformarea pepsinogenului în pepsină, protejând astfel mucoasa de autodigestie(2).
Dispepsia
Gastrita
Gastrita erozivă
Gastrita nonerozivă
Când atrofia glandelor gastrice este avansată, secreția de acid și de pepsină scade. Activitatea factorului intrinsec, de care depinde absorbția vitaminei B12, scade și se poate instala anemia pernicioasă(4).
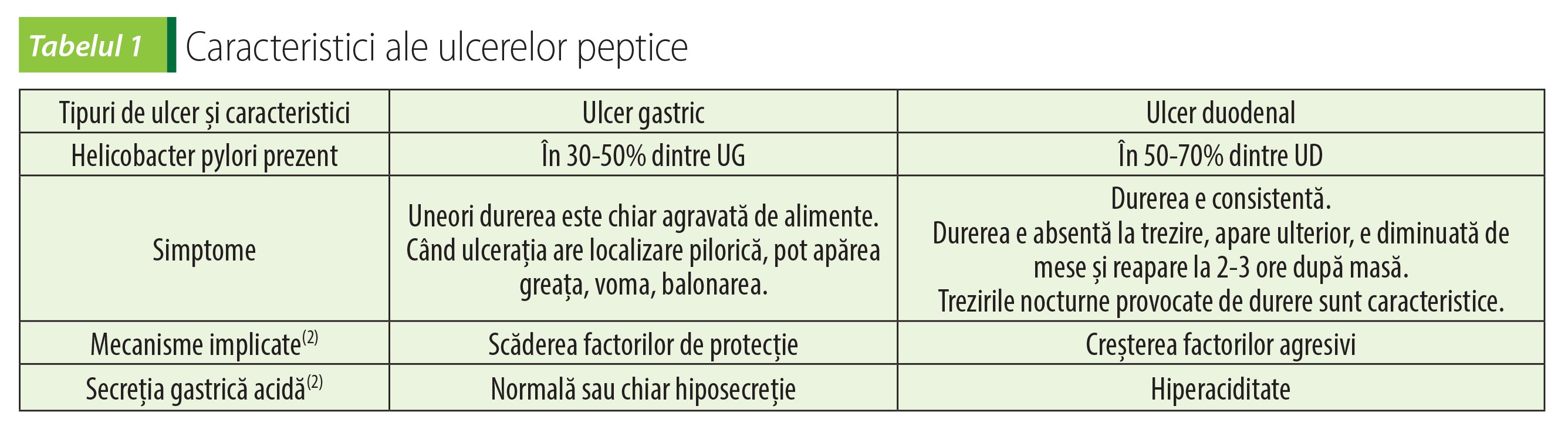
Ulcerul peptic
Cele mai multe ulcere gastroduodenale se datorează infecției cu Helicobacter pylori (H. pylori) sau utilizării de AINS, care scad mecanismele de apărare ale mucoasei, făcând-o mai susceptibilă la acțiunea agresivă a acidului clorhidric.
Complicațiile acute ale ulcerului peptic sunt sângerările gastrointestinale și perforațiile, ambele necesitând intervenție specializată de urgență. Complicațiile cronice pot fi obstrucția gastrointestinală, recurența ulcerului sau cancerul gastric (în cazul ulcerelor cauzate de H. pylori)(4).
Boala de reflux gastroesofagian
FARMACOTERAPIA ULCERULUI GASTRODUODENAL
Simptomatologia UGD
Cauze ale ulcerului gastric și duodenal
Helicobacter pylori
H. pylori este un bacil Gram-negativ, spiralat, care produce amoniac; amoniacul neutralizează aciditatea gastrică, permițând bacilului să supraviețuiască în mediul acid din stomac. Citotoxinele și enzimele mucolitice produse (proteaze și lipaze bacteriene) afectează mucoasa gastrointestinală, conducând la apariția ulcerațiilor(4). Infecția cu H. pylori este una cronică. Transmiterea se face pe cale oral-orală sau fecal-orală(5).Pacienții cu ulcer gastrointestinal datorat H. pylori au risc de 3-6 ori mai mare decât restul populației de a dezvolta de-a lungul vieții cancer gastric(4). H. pylori este considerat factor cancerigen, de aceea infecțiile simptomatice cu H. pylori trebuie eradicate.
H. pylori poate fi implicat și în dispepsia funcțională, în anemia feriprivă inexplicabilă, în purpura trombocitopenică idiopatică și în limfoame ale țesutului limfoid asociat mucoasei (limfoame MALT). Infecția cu H. pylori crește riscul ca pacienții care iau doze mici de acid acetilsalicilic (AAS) ca antitrombotic sau cei care urmează un tratament cu AINS să facă ulcer gastroduodenal(5).

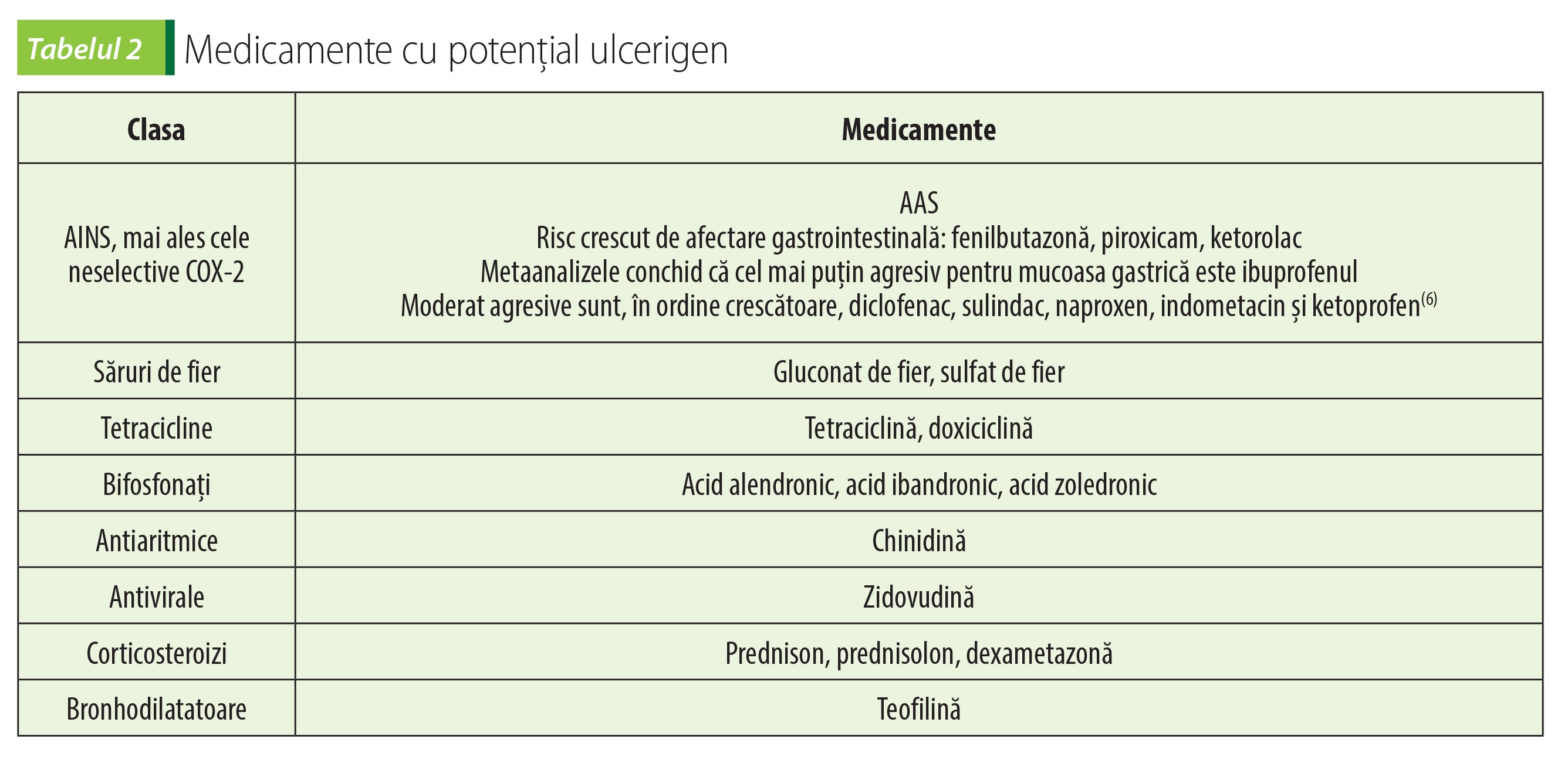
AINS și alte medicamente
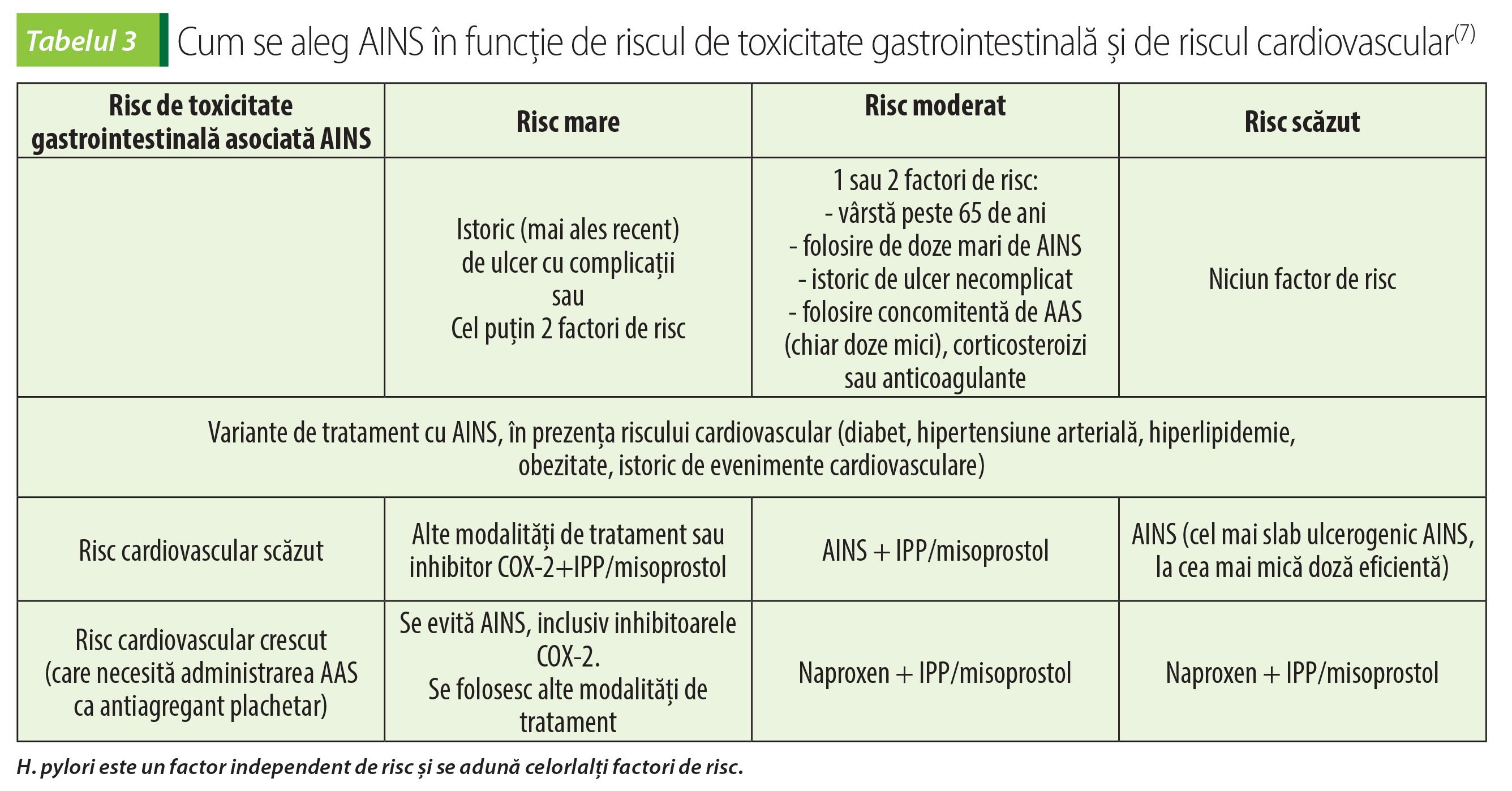
Factorii de risc pentru complicațiile gastrointestinale asociate utilizării AINS sunt: evenimentele gastrointestinale în antecedente, mai ales cele complicate; folosirea concomitentă de anticoagulante, corticosteroizi sau AINS, inclusiv AAS în doze mici, antiagregante plachetar; folosirea dozelor mari de AINS; vârsta; bolile cronice debilitante, mai ales bolile cardiovasculare. În funcție de acești factori de risc, American College of Gastroenterology clasifică pacienții în diferite grade de risc pentru evenimente gastrointestinale produse de AINS și face recomandări de folosire a acestora coroborat cu gradul de risc cardiovascular (tabelul 3)(7).
Alți factori de risc
Scopurile terapiei antiulceroase
Principii de tratament antiulceros
Medicamentele care scad aciditatea favorizează vindecarea ulcerelor. Alegerea medicamentelor folosite și durata tratamentului depind de localizarea ulcerului (ulcerul gastric necesită în general durate mai mari de administrare a antisecretoarelor) și de apariția complicațiilor (sângerări, perforații).
Intervenții nefarmacologice
Terapii farmacologice
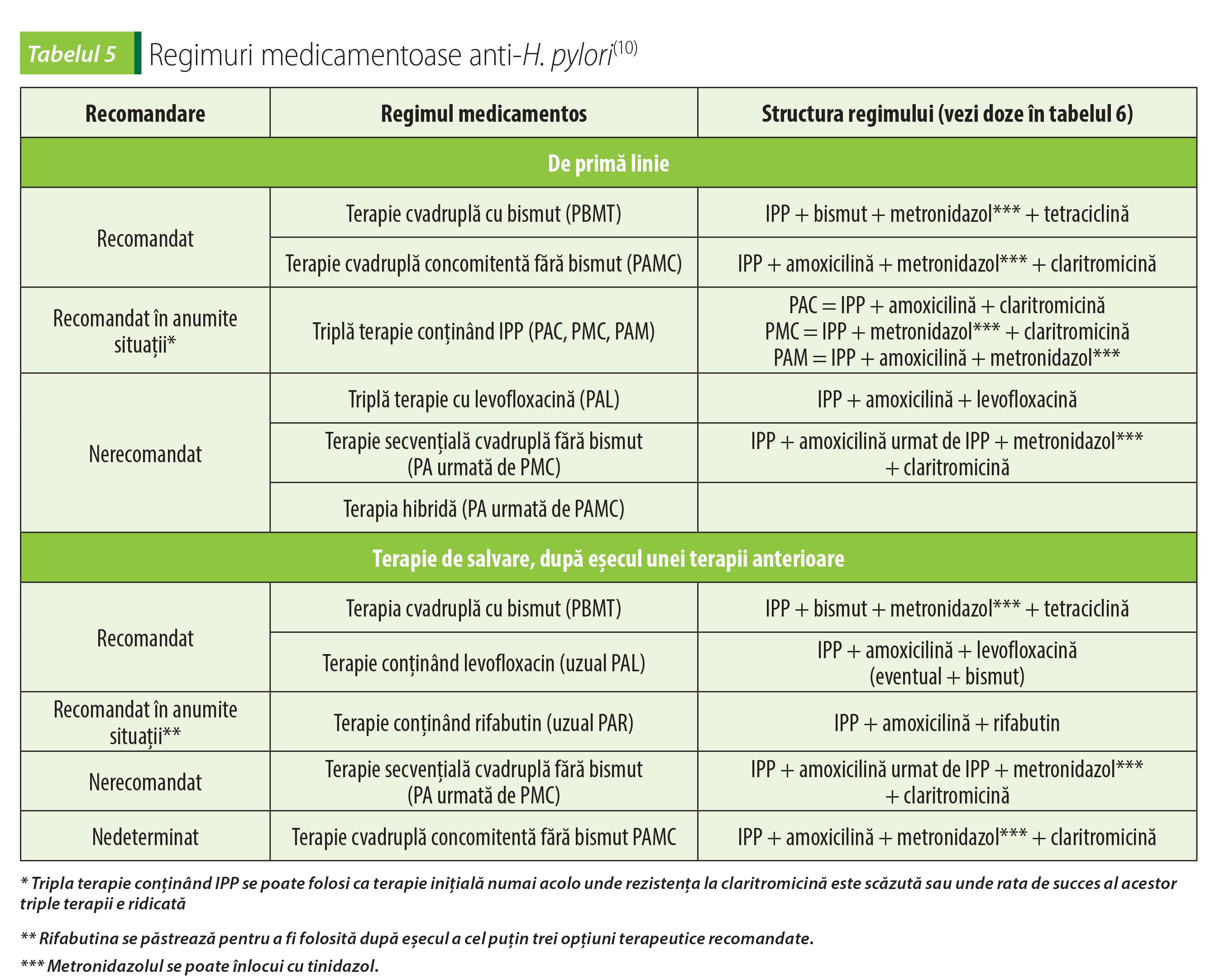
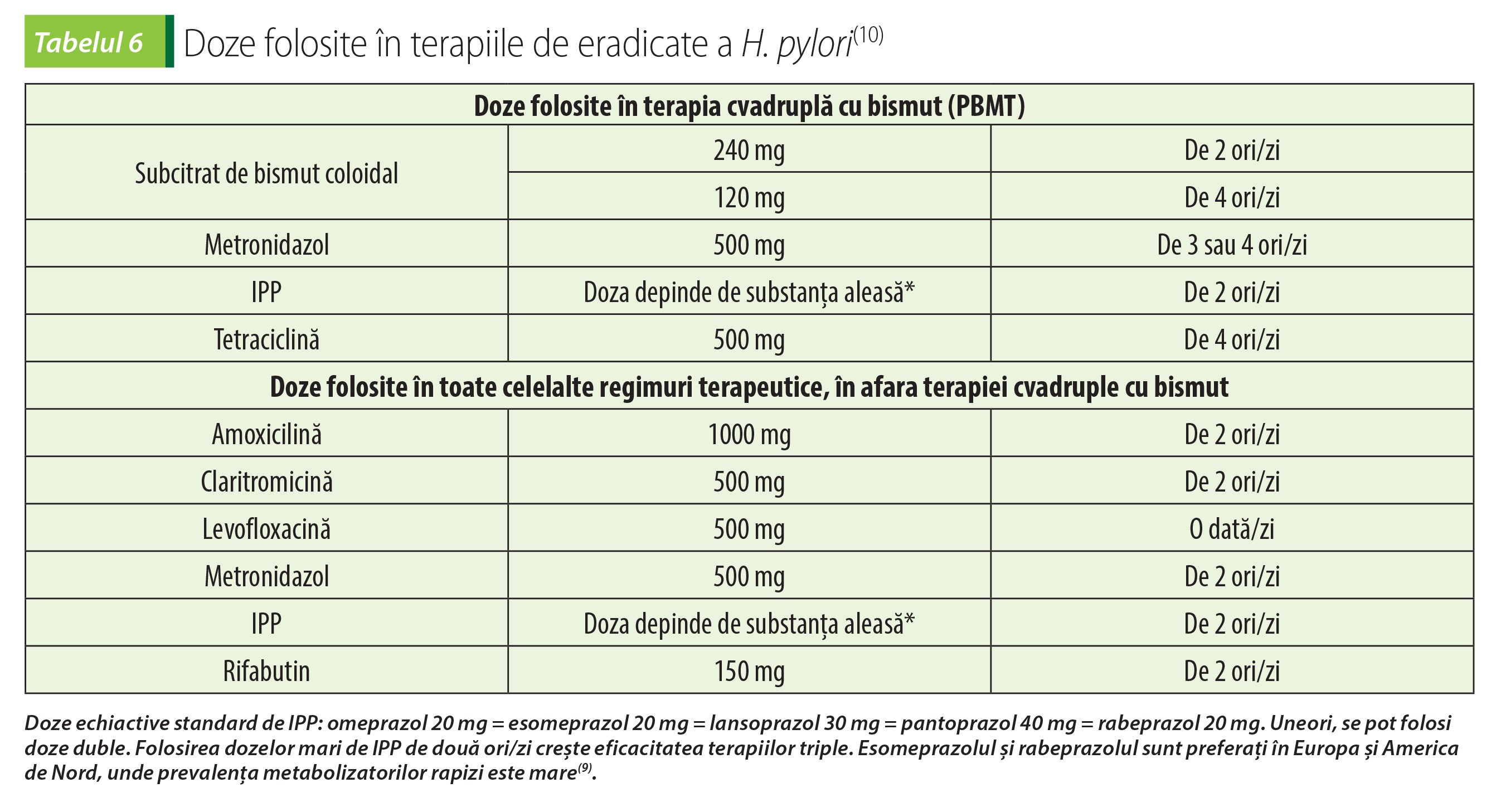
Pentru eradicarea Helicobacter pylori sunt disponibile mai multe regimuri terapeutice, cu rate de eradicare variabile. Ratele de rezistență a H. pylori la antibiotice cresc în cea mai mare parte a lumii(9,10,11). Alegerea chimioterapicelor antimicrobiene folosite trebuie să se facă ținând seama de tiparul local al rezistenței la antibiotice și de ratele regionale de eradicare a infecției cu diferite scheme terapeutice(10). Alți factori de care trebuie să se țină seama sunt expunerile personale anterioare la antibiotic și de alergiile la acestea, costul terapiei, efectele adverse și ușurința administrării regimului ales.
Factorii de risc pentru rezistența la macrolide țin de individ (expunerea anterioară la antibiotice din această clasă) sau de colectivitate (rezistență locală la claritromicină de peste 15% sau rata de eradicare locală a H. pylori cu ajutorul triplei terapii cu claritromicină mai mică de 85%)(9,5). De aceea, terapiile triple conținând claritromicină și IPP nu trebuie folosite în regiunile unde rezistența la claritromicină este mai mare de 15%, în lipsa testării prealabile a sensibilității (biopsie și antibiogramă)(9). În locul claritromicinei se poate folosi o combinație de antibiotice pentru care rezistența nu e problematică (amoxicilină, tetraciclină, furazolidon sau rifabutină)(9). Creșterea duratei de administrare e o altă modalitate de a depăși rezistența H. pylori.
Terapii anti-H. pylori de primă linie și de salvare
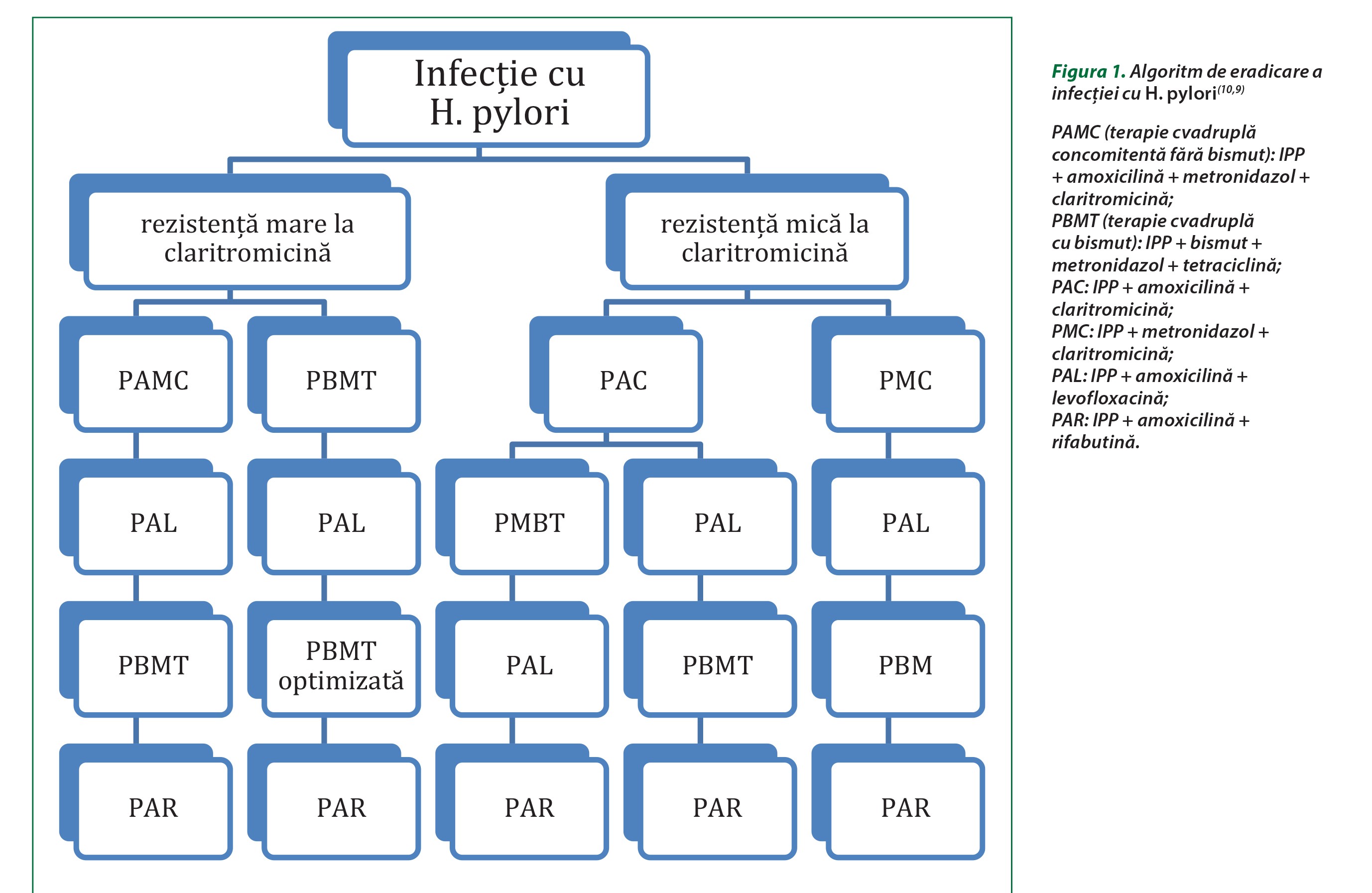
Acolo unde rezistența la claritromicină e mare, prima linie de tratament este terapia tradițională cvadruplă cu bismut (PBMT) sau terapia concomitentă cvadruplă (PAMC, fără bismut, cu claritromicină); acestea se administrează 14 zile(5,9,10). În zonele cu rezistență duală ridicată la claritromicină și metronidazol se alege terapia cvadruplă cu bismut (PBMT)(9,10). În Europa, terapia cvadruplă cu bismut s-a dovedit eficace, în ciuda rezistenței H. pylori la metronidazol(9).
În zonele fără rezistență crescută la claritromicină sau în zonele unde se știe că rata de eradicare a H. pylori cu terapiile triple conținând IPP și antibiotic este mare, se pot folosi acestea (PAC, PMC)(9).
La aproximativ 20% dintre pacienți, încercarea inițială de eradicare a H. pylori nu reușește, fie din cauza aderenței scăzute a pacientului la tratament, fie din cauza rezistenței H. pylori la antibioticele folosite. În cazul acestora, o nouă încercare terapeutică se face cu ajutorul terapiilor de salvare (salvage therapies).
După eșecul triplei terapii conținând IPP, claritromicină și amoxicilină, se recomandă terapie cvadruplă cu bismut sau o terapie triplă ori cvadruplă cu levofloxacin(9).
După eșecul unei terapii cvadruple fără bismut, sunt recomandate fie terapie cvadruplă cu bismut, fie o terapie triplă sau cvadruplă cu levofloxacin(9).
După eșecul celei de-a doua încercări terapeutice se recomandă antibiogramă pentru determinarea sensibilității germenului la antibiotice(9).
Dacă prima încercare terapeutică, bazată pe claritromicină, și a doua, constând în terapie cvadruplă cu bismut, au eșuat, se recomandă folosirea unui regim terapeutic pe bază de fluorochinolone, frecvent levofloxacină. În regiunile cu rezistență crescută la fluorochinolone, se recomandă o combinație de compuși de bismut cu diferite antibiotice sau un regim de salvare conținând rifabutină(9).
Dacă primele două linii de tratament care nu au avut succes au fost terapie triplă sau cvadruplă fără bismut (prima) și terapie bazată pe o fluorochinolonă, următoarea încercare se recomandă a fi terapia clasică cvadruplă cu bismut(9).
Dacă prima linie de tratament cu terapie cvadruplă cu bismut a eșuat, apoi a eșuat și a doua linie de tratament, cea bazată pe o fluorochinolonă, se recomandă terapie triplă sau cvadruplă pe bază de claritromicină(9).
La pacienții alergici la peniciline, ca primă linie se recomandă asocierea IPP-claritromicină-metronidazol (acolo unde rezistența la macrolide e scăzută), respectiv cvadrupla terapie cu bismut (atunci când rezistența la claritromicină e ridicată)(9). Un regim pe bază de fluorochinolone poate reprezenta o a doua linie de tratament empiric pentru cei alergici la amoxicilină(9).
Rifabutina se păstrează de rezervă, în general folosindu-se ca a patra linie de tratament(10).
Durata terapiei anti-H. pylori
Antibioticele folosite în scheme de tratament împotriva H. pylori
Claritromicina este o macrolidă care acționează bacteriostatic sau bactericid asupra multor specii de coci și bacili Gram-pozitivi sau Gram-negativi, aerobe sau anaerobe. Claritromicina se leagă reversibil de situsul P al subunității ribozomale 50 S și inhibă sinteza proteică(12).
Deoarece claritromicina se metabolizează hepatic, nu se administrează în insuficiență hepatică severă.
Claritromicina este contraindicată la pacienții cu antecedente de interval QT prelungit sau de aritmii ventriculare cardiace, inclusiv torsada vârfurilor. Asocierea cu medicamente care prelungesc intervalul electrocardiografic QT (cisaprid, astemizol, terfenadină, pimozid) poate duce la aritmii cardiace, inclusiv tahicardie ventriculară, fibrilație ventriculară și torsada vârfurilor. Este contraindicată administrarea concomitentă a claritromicinei cu antiagregantul plachetar ticagrelor, antianginosul ranolazină sau alcaloizi din ergot de tip ergotamină sau dihidroergotamină(12).
Frecvent, claritromicina poate produce reacții adverse gastrointestinale (greață, dispepsie, durere abdominală, vărsături, diaree), tulburări ale gustului și insomnie. Reacții mult mai rare, dar severe, pot fi: icter colestatic și hepatită, urticarie și alte reacții de hipersensibilitate mai grave, aritmii(12).
Amoxicilina este o penicilină cu spectru larg. Are acțiune bactericidă, prin inhibarea sintezei peretelui bacterian. Este contraindicată la pacienții cu antecedente alergice de tip anafilactic la peniciline, cefalosporine, monobactami(13). Amoxicilina este în general bine tolerată. Și ea poate determina diaree și greață, manifestări neplăcute, mai ales dacă se sumează cu cele produse de claritromicină sau metronidazol. Erupțiile cutanate, urticaria și pruritul sunt relativ frecvente.
Tetraciclina inhibă sinteza proteică prin legare la nivelul subunităților ribozomale 30S. Tetraciclina este un bacteriostatic cu spectru larg, fiind activă pe microorganisme Gram-pozitive și Gram-negative, microorganisme aerobe și anaerobe, spirochete, micoplasme, rickettsii, chlamidii, protozoare(14).
Folosirea tetraciclinei este contraindicată în sarcină și alăptare, în insuficiență renală și la pacienții cu lupus eritematos sistemic. Este necesară prudență în cazul administrării la pacienți cu insuficiență hepatică. Deoarece poate produce fotosensibilizare, pe parcursul tratamentului trebuie evitată expunerea la soare(14).
Fiind un antibiotic cu spectru larg, există riscul de disbacterioză intestinală, deoarece cantități mari de antibiotic activ ajung în colon, determinând suprainfecții și colonizare cu microorganisme rezistente (Pseudomonas spp. și Proteus spp.), suprainfecții cu Candida, în special după tratament îndelungat. Frecvent, poate să producă greață, vărsături, diaree și epigastralgii(14).
Mai ales pacienților cu afectări esofagiene trebuie să li se recomande administrarea tetraciclinei în clinostatism, cu o cantitate suficientă de apă, pentru că altfel pot apărea disfagie, esofagite, ulcerații esofagiene sau cele existente pot fi agravate(14).
Metronidazolul este un derivat nitroimidazolic care inhibă sinteza acizilor nucleici prin perturbarea ADN-ului microbian. Are activitate amoebicidă, bactericidă și tricomonicidă, fiind un chimioterapic larg folosit pentru tratarea infecțiilor cu anaerobi, a multor boli cu transmitere sexuală, a giardiozei sau a amoebiazei(15).
Pe parcursul tratamentului cu metronidazol nu se consumă băuturi alcoolice. Se administrează cu prudență la pacienții cu afecțiuni neurologice, deoarece poate agrava ataxia, amețelile și starea de confuzie(15).
Levofloxacina este o fluorochinolonă care acționează bactericid prin inhibarea enzimelor ADN-girază și ADN-topoizomerază, perturbând astfel sinteza acizilor nucleici(16). Levofloxacina este contraindicată în epilepsie, în miastenia gravis, în timpul sarcinii și în perioada alăptării. Fluorochinolonele au fost asociate cu dizabilități și reacții adverse potențial ireversibile, precum tendinită și ruptură de tendon, neuropatie periferică și tulburări la nivelul SNC (convulsii, psihoze toxice, anxietate etc.)(16). Și din acest motiv fluorochinolonele sunt păstrate ca medicamente de rezervă în eradicarea H. pylori, această indicație fiind în prezent una off-label, dar recomandată de ghiduri de tratament.
Rifabutina este un antibiotic folosit în general pentru tratamentul tuberculozei și care, off-label, este indicat și pentru eradicarea H. pylori. Rifabutina inhibă ARN-polimeraza.
Confirmarea eradicării H. pylori
Teste care să confirme eradicarea H. pylori se fac la anumite intervale de timp de la terminarea tratamentului(9). Pentru ca testele care detectează H. pylori să fie elocvente, IPP trebuie să fi fost întrerupte cu cel puțin 2 săptămâni înaintea testului, iar antibioticele și compușii cu bismut, cu cel puțin 4 săptămâni înainte.
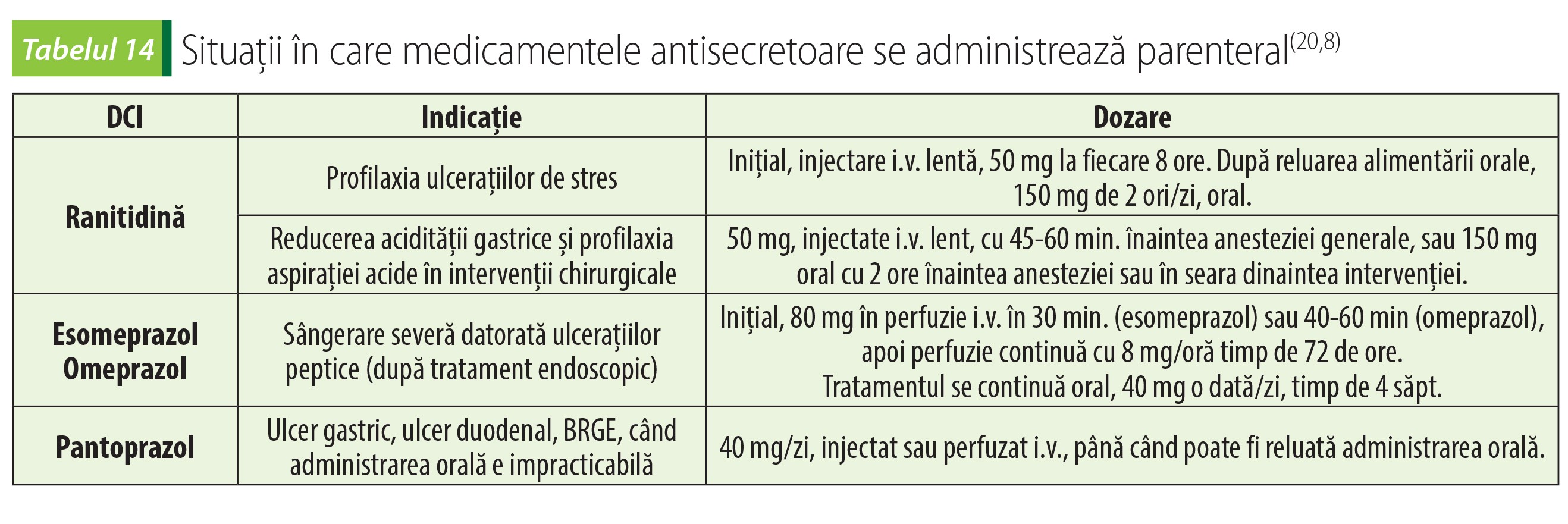
Medicamente antisecretoare
Antihistaminicele H2 și inhibitoarele pompei de protoni sunt medicamente antisecretoare. Octreotid, un analog sintetic al somatostatinei cu durată mai lungă de acțiune, inhibă secreția hormonului de creștere și a peptidelor generate de sistemul endocrin gastroenteropancreatic, împiedicând secreția de acid. Nu este însă indicat în tratamentul gastritelor sau al ulcerului peptic, ci se folosește ca tratament al simptomelor asociate tumorilor gastroenteropancreatice (tumori carcinoide sau vipoame)(17).
Antiacidele sunt medicamente care scad acțiunea nocivă a factorilor agresivi (acidul clorhidric) asupra mucoasei gastrointestinale.
Analogii de prostaglandină (misoprostol) au mecanism mixt; scad factorii agresivi și protejează mucoasa.
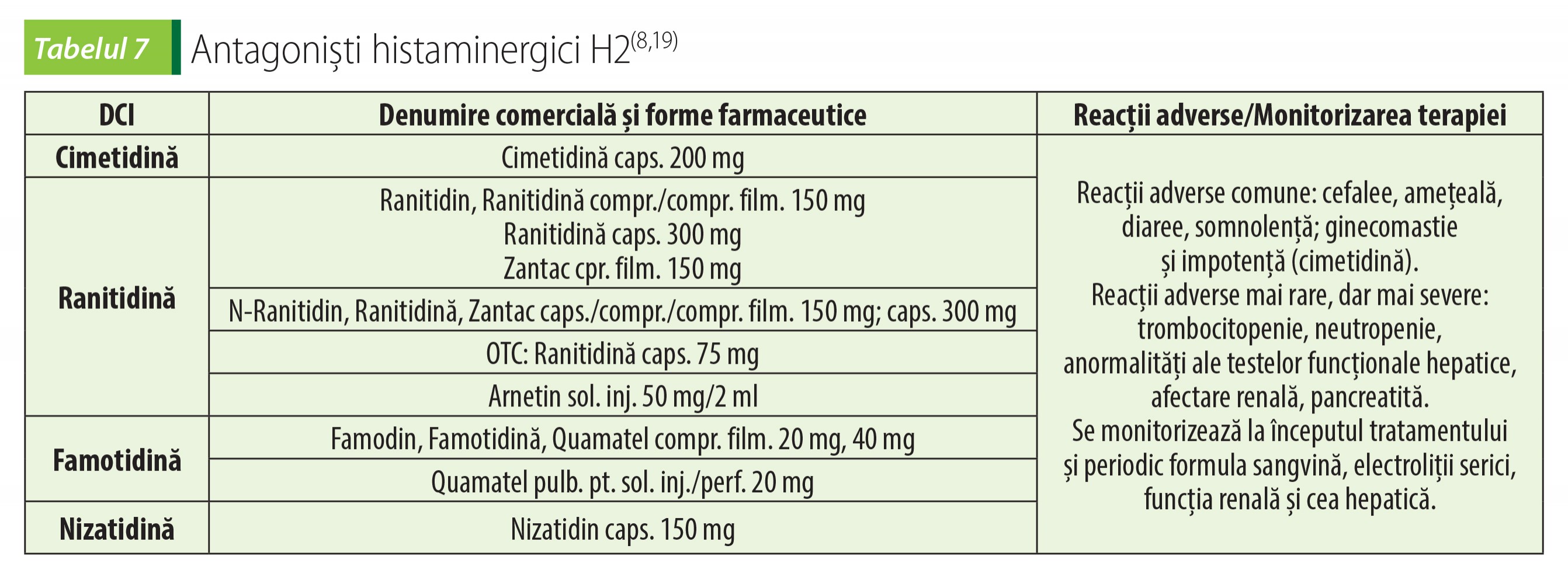
Antagoniștii histaminergici H2
Antagoniștii histaminergici H2 au o lungă istorie de utilizare ca antisecretoare gastrice. Siguranța și eficacitatea în utilizare au permis ca medicamente din această grupă să fie în prezent disponibile fără prescripție medicală. Suprimă aproximativ 70% din secreția gastrică acidă, dar sunt mai puțin potente decât IPP-urile. Inhibă predominant secreția acidă bazală, fiind eficiente în suprimarea secreției acide nocturne. Cum vindecarea ulcerelor duodenale depinde de nivelul acidității nocturne, momentul optim de administrare a antihistaminicelor H2 este seara(18).
Antagoniștii receptorilor H2 sunt bine absorbiți după administrare orală, cu atingerea unui vârf al concentrației plasmatice după 1-3 ore de la administrare. Absorbția lor nu e redusă de alimente (poate fi chiar crescută), dar este redusă cu 10-20% la asociere cu antiacide; aceste interacțiuni nu sunt clinic semnificative. Se metabolizează hepatic și se elimină renal, prin filtrare glomerulară și secreție tubulară. În insuficiența renală severă se recomandă reducerea dozelor la jumătate(11,18).
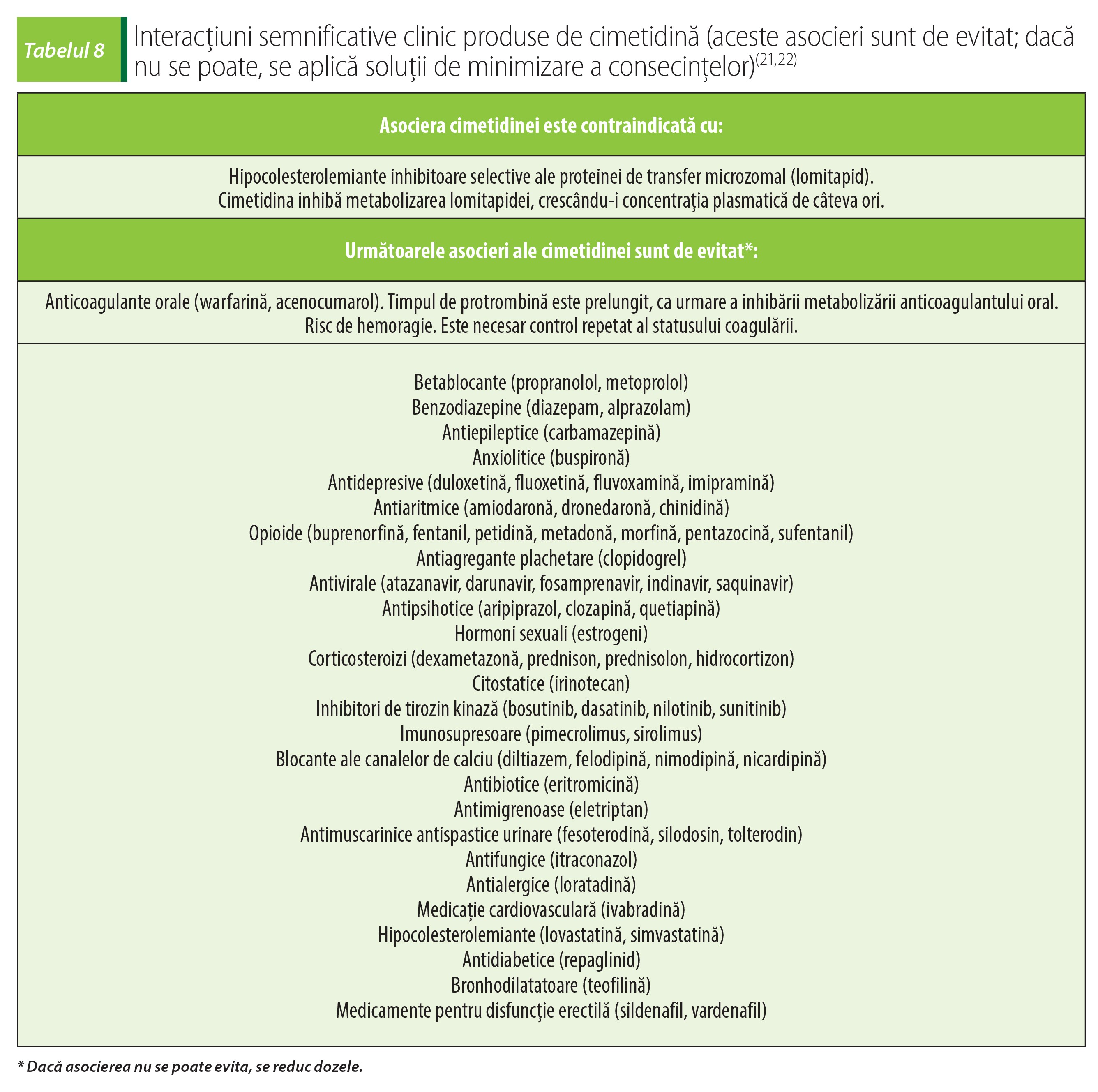
Antagoniștii histaminergici H2 se metabolizează hepatic prin intermediul citocromului P450. Cimetidina este un inhibitor puternic al enzimelor sistemului citocromului P450 (CYP1A2, CYP2C9, CYP2D6) și poate da naștere multor interacțiuni medicamentoase semnificative clinic (tabelul 7).
Ranitidina și cimetidina se mai pot folosi în obstetrică, pentru reducerea acidității stomacale și profilaxia aspirației acide. Ranitidina se administrează oral, 150 mg la începutul travaliului, apoi 150 mg la fiecare 6 ore. Pentru această indicație, cimetidina se administrează oral, 400 mg la debutul travaliului, apoi 400 mg la fiecare 4 ore, fără a se depăși 2,4 g/zi(20).
Pentru a reduce degradarea enzimelor pancreatice administrate ca medicație de substituție, cimetidina se administrează oral, 200-400 mg de 4 ori/zi, cu 60-90 de minute înaintea meselor(20). Utilizarea antihistaminicelor H2 poate să aibă ca reacții adverse confuzii, neliniște, somnolență, agitație, cefalee, amețeală; administrarea de durată poate fi urmată de halucinații sau convulsii. În general, aceste reacții adverse sunt reversibile la întreruperea tratamentului. Cel mai frecvent, reacțiile adverse centrale apar la vârstnici internați(11).
Hipersecreția acidă de rebound apare după câteva zile de la întreruperea tratamentului cu antihistaminice H2 și, de regulă, dispare în 10 zile. Se manifestă cu secreție acidă crescută atât bazal, cât și ca răspuns la alimente și la gastrină(24).
Toleranța de tip tahifilaxie este un efect de clasă al antihistaminicelor H2 și se manifestă prin scăderea eficienței antisecretorii după administrarea câtorva doze. Mai ales controlul acidității nocturne este compromis. Eficacitatea antihistaminicelor H2 scade pe parcursul primei luni de administrare, dar se pare că este un fenomen autolimitant în timp, deoarece după o lună de tratament toleranța nu mai progresează. Toleranța nu poate fi depășită prin creșterea dozelor administrate. Tahifilaxia poate avea relevanță clinică; rata crescută de recădere a ulcerelor și rata scăzută de vindecare a esofagitei se pot datora scăderii eficacității antisecretorii a antagoniștilor H2. Hipersecreția de rebound este asociată cu agravarea sau dezvoltarea de noi simptome dispeptice(24).
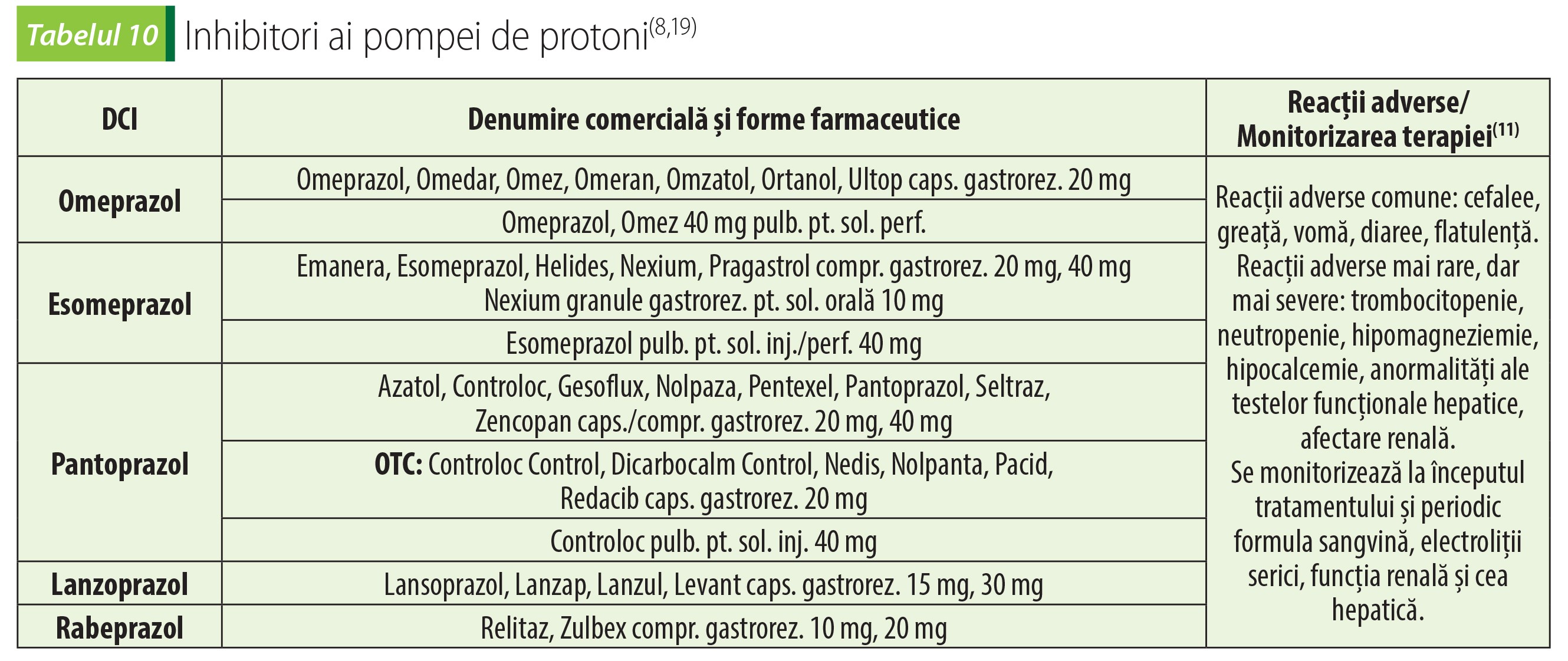
Inhibitori ai pompei de protoni
Inhibitorii pompei de protoni se leagă ireversibil de ATP-aza hidrogen/potasiu de la nivelul celulelor parietale, inhibând secreția de proton în canaliculele secretorii și astfel formarea acidului clorhidric.
Toate IPP-urile folosite în prezent în practică au structură piridinică protonabilă, cu pKa între 4 și 5, și se acumulează în canalicule secretorii(18).
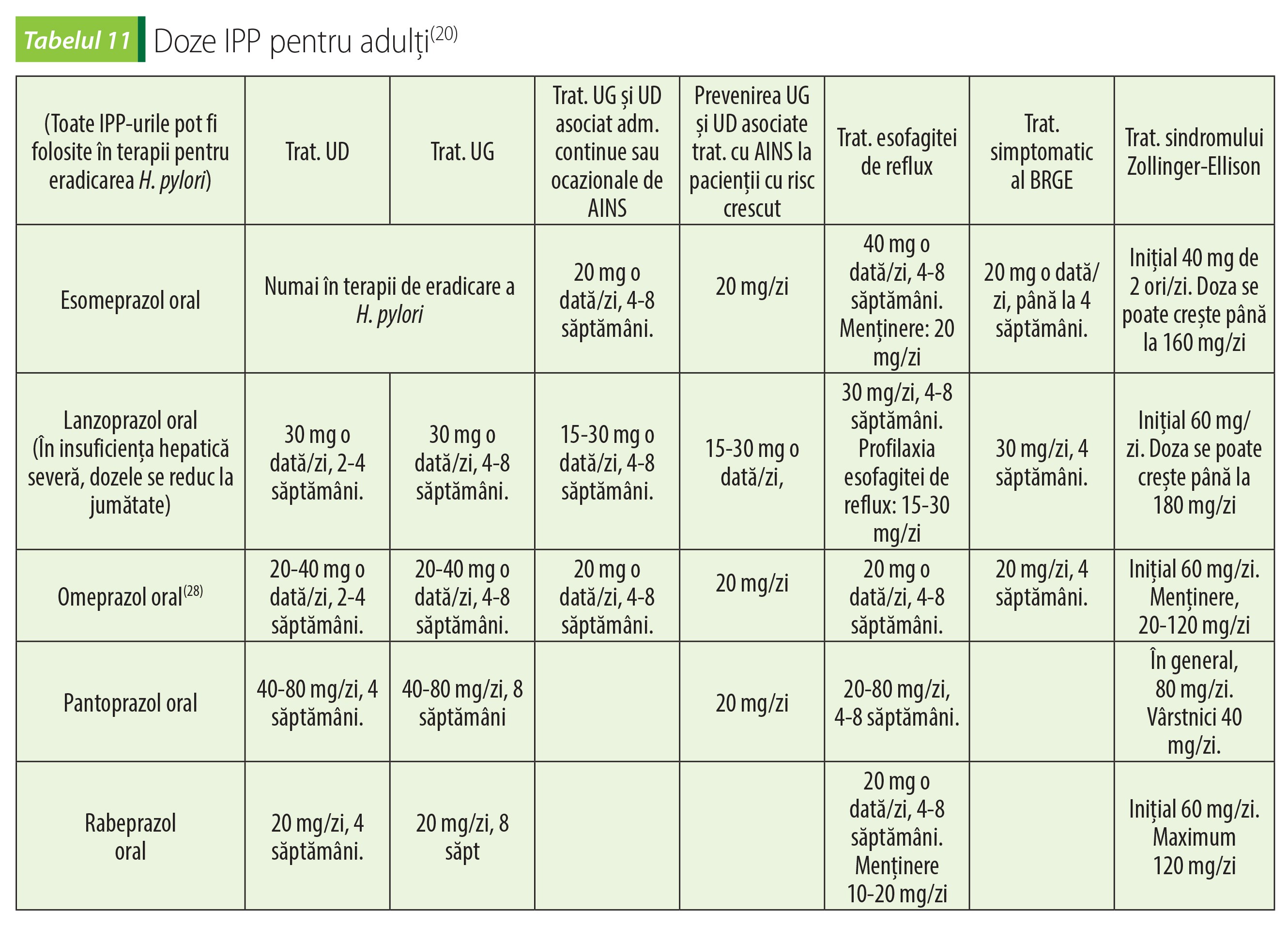
Momentul optim de administrare este dimineața înainte de micul dejun. IPP-urile nu se administrează concomitent cu alți agenți antisecretori, pentru că eficacitatea IPP-urilor ar fi perturbată.
Asocierea omeprazolului cu clopidogrelul este un subiect controversat. Date din studii retrospective sugerează o creștere cu peste 30% a riscului de efecte cardiovasculare nedorite(25). Studii prospective nu demonstrează scăderea eficacității clinice a clopidogrelului la asocierea cu omeprazol. Interacțiunea are la bază un mecanism farmacocinetic. Clopidogrelul este un prodrog activat la metabolit activ. Inhibitoarele enzimatice CYP2C19 pot scădea activarea clopidogrelului. Esomeprazolul și omeprazolul sunt inhibitoare CYP2C19 moderate și rezumatele caracteristicilor produselor conținând aceste substanțe au fost modificate pentru a include recomandarea de a evita folosirea acestor IPP concomitent cu clopidogrelul. Date mai recente arată că această interacțiune nu este un efect de clasă; unele ghiduri de tratament (de exemplu, ghidul de tratament al GERD(26)) consideră că riscul cardiovascular nu crește la folosirea concomitentă a IPP și a clopidogrelului. Ca măsură de siguranță, se poate alege folosirea pantoprazolului, acesta fiind IPP-ul cu cea mai mică influență inhibitorie enzimatică. Agenția Europeană a Medicamentului recomandă evitarea utilizării omeprazolului, dar nu și a celorlalți IPP, concomitent cu clopidogrelul(27).
Acțiunea inhibitorie enzimatică a IPP-urilor nu este de neglijat, generând multe interacțiuni cu alte medicamente. Dacă folosirea inhibitorilor CYP2C19 este contraindicată, se poate folosi pentru supresia acidității un antihistaminic H2, dar nu cimetidina, care și ea inhibă CYP2C19.
Omeprazol se poate folosi pentru profilaxia recidivei ulcerului gastric sau duodenal, în doze de 20-40 mg/zi(28).
Prin creșterea pH-ului gastric, IPP-urile pot modifica absorbția multor medicamente. Acest lucru devine semnificativ mai ales pentru medicamentele care nu se pot absorbi decât din mediu acid (atazanavir)(28).
Absorbția calciului, a magneziului, a fierului și a vitaminei B12 pot fi afectate, mai ales dacă durata tratamentului se prelungește. La folosirea simultană a IPP pe termen lung și a diureticelor care elimină magneziul (furosemid, hidroclorotiazidă) sau a digoxinului (a cărui toxicitate e favorizată de hipomagneziemie) se recomandă monitorizarea concentrației de magneziu și suplimentarea acestuia(29).
Folosirea judicioasă a IPP-urilor este foarte importantă, pentru că administrarea acestora crește riscul de infecții (pneumonii comunitare, infecții enterice cu Campylobacter, Salmonella, Shigella, Listeria sau Clostridium difficile, diaree)(29).
Folosirea pe termen lung a IPP-urilor pare a avea un rol și în creșterea riscului de fracturi. Acest lucru este de luat în seamă mai ales la femeile după menopauză și la toți pacienții vârstnici(29).
Antiacidele
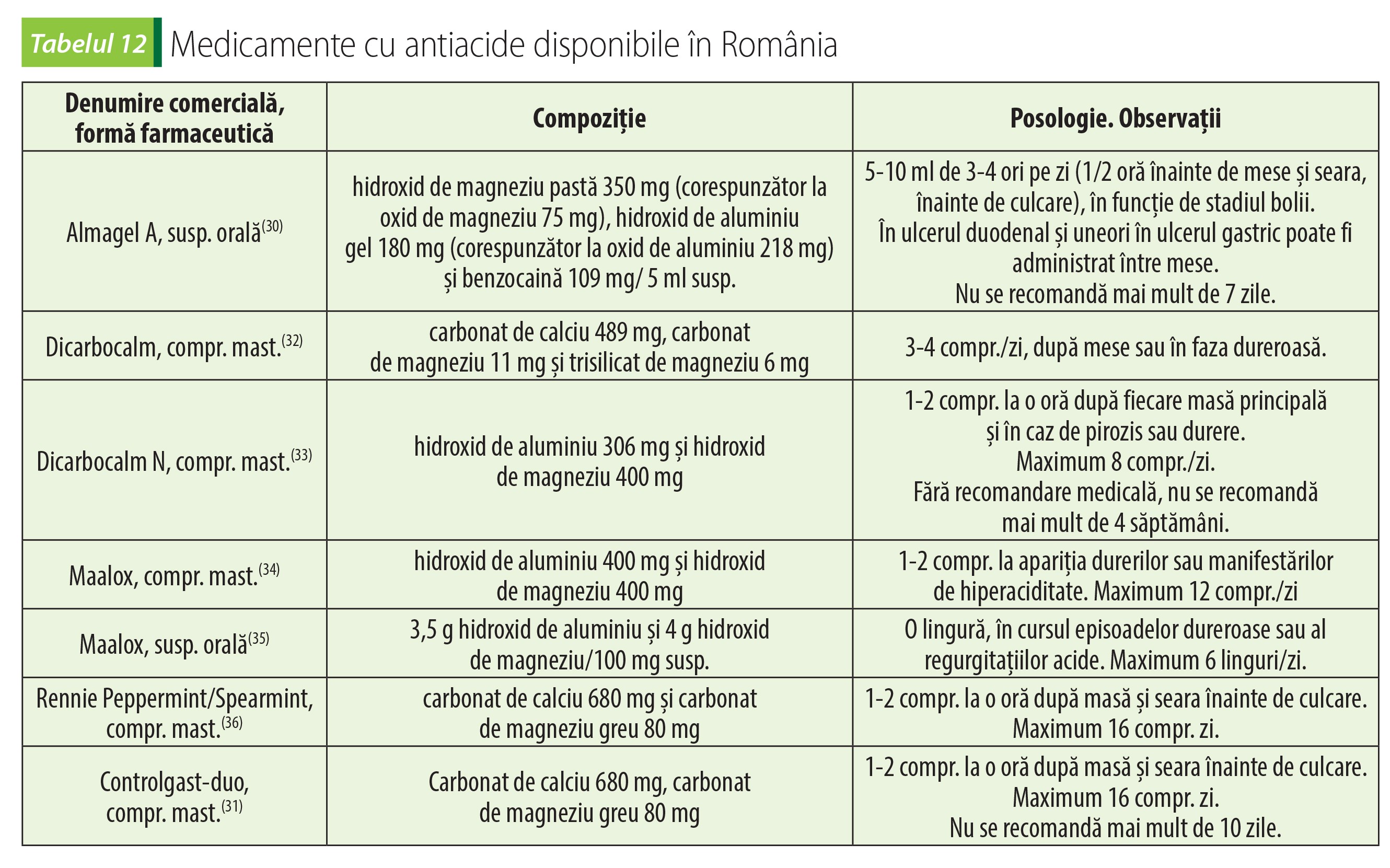
Antiacidele sunt indicate în tratamentul simptomatic de scurtă durată al durerilor provocate de afecțiuni esofagiene și gastroduodenale însoțite de hiperaciditate (ulcer gastric și ulcer duodenal, gastrită acută, gastrită cronică, esofagită de reflux, gastroduodenită, pirozis)(30).
Hidroxidul de aluminiu este un antiacid nesistemic cu acțiune slabă și lentă. Are și acțiune antipeptică directă. Inhibă motilitatea gastrointestinală, întârziind golirea stomacului și provocând constipație. Antiacidele cu aluminiu au un efect citoprotector asupra mucoasei; stimulează sinteza de prostaglandine, care ajută la protejarea mucoasei de necroză și hemoragia provocate de factori agresivi(30).
Hidroxidul de magneziu este un antiacid cu acțiune intensă, rapidă și de durată relativ scurtă. Ionii de magneziu ajunși în intestin au și acțiune laxativ osmotică, atrăgând apa, mărind conținutul intestinal și crescând peristaltismul.
Carbonatul de calciu are acțiune neutralizantă rapidă, puternică și de lungă durată. Antiacidele cu calciu sunt contraindicate în hipercalcemie și în nefrolitiaza calcică(31).
Nu se recomandă folosirea antiacidelor în insuficiență renală severă (risc de hipermagnezemie și intoxicație cu aluminiu); alcaloză metabolică; ciroză hepatică; insuficiență cardiacă congestivă; simptome de apendicită acută; colită ulcerativă; diverticuloză; colostomie sau ileostomie (cresc riscul de dezechilibru hidroelectrolitic); diaree sau constipație cronică; tirotoxicoză gravidică. Pot agrava hemoroizii. Antiacidele cu aluminiu nu se folosesc în demențe Alzheimer.
Administrarea antiacidelor se face la distanță de 1-2 ore de alte medicamente, deoarece modificarea acidității gastrice poate avea efect asupra absorbției, biodisponibilității, concentrațiilor plasmatice maxime, dar și asupra eliminării medicamentelor administrate simultan. Astfel, antiacidele pot scădea absorbția antihistaminicelor H2, sărurilor de fier, sărurilor de litiu, chinidinei, mexiletinei, tetraciclinelor, fluorochinolonelor (se recomandă chiar 4 ore distanță între administrări), izoniazidei, fenotiazinelor, penicilaminei, beta-blocantelor, bifosfonaților, glucocorticoizilor, indometacinului, lansoprazolului etc.(30)
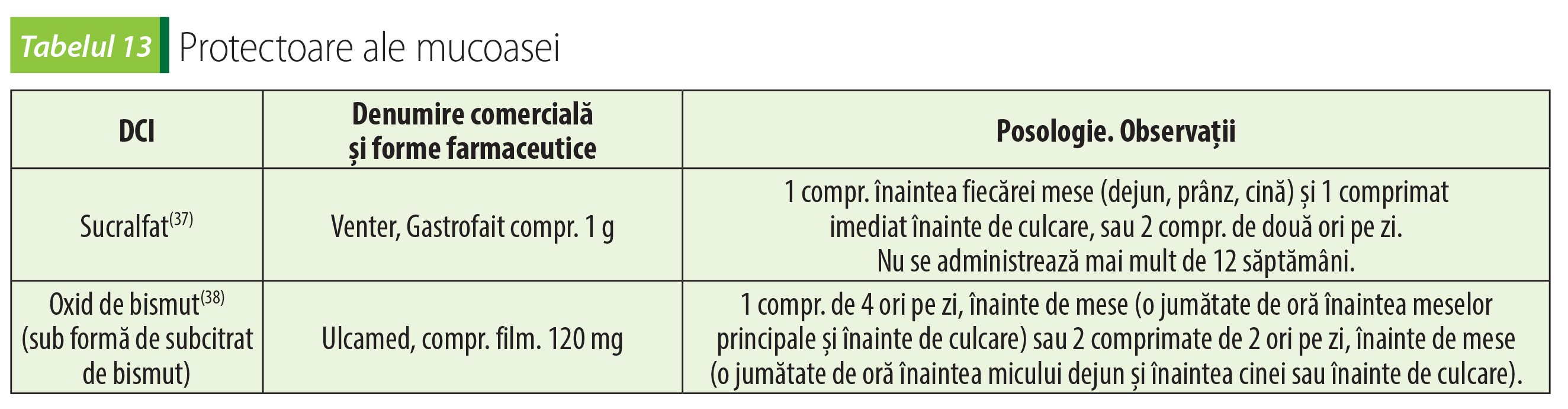
Protectoare ale mucoasei
Sucralfatul și subcitratul de bismut coloidal sunt medicamente care protejează mucoasa gastrointestinală.
Sucralfat
Sucralfatul produce frecvent constipație. Deoarece crește riscul de formare a bezoarilor, este necesară precauție sporită la pacienții grav bolnavi alimentați enteral sau la cei cu tranzit gastrointestinal lent(20).
Subcitrat de bismut
Sub acțiunea acidului gastric asupra dicitratobismutatului tripotasic se formează un precipitat care aderă mai ales la nivelul zonei de ulcerație și inhibă acțiunea pepsinei. Regenerarea mucoasei este favorizată și prin stimularea sintezei și secreției prostaglandinelor endogene, care determină creșterea sintezei de bicarbonat și mucină, o proteină a mucusului. Dicitratobismutatul tripotasic are și efect antibacterian împotriva H. pylori(38).Subcitratul de bismut e contraindicat în insuficiența renală severă.
După administrarea de compuși cu bismut, culoarea fecalelor devine neagră.
Durata maximă a unui tratament este de 2 luni. La administrare prelungită există risc de encefalopatie reversibilă. Între două tratamente cu medicamente care conțin bismut, trebuie să se facă pauză timp de cel puțin 2 luni.
Medicamente cu mecanism mixt
Misoprostol
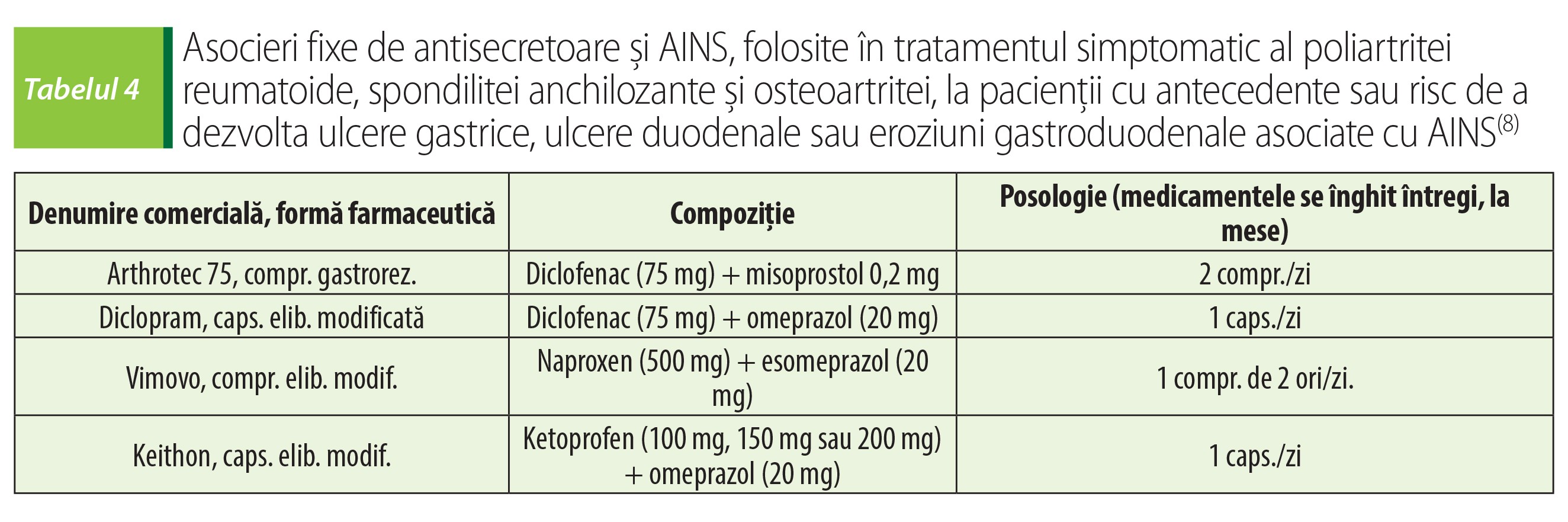
Misoprostolul este un analog de sinteză al prostaglandinei E1, care participă la menținerea integrității mucoasei gastroduodenale.Misoprostolul se asociază AINS, pentru a le scădea riscul ulcerigen. Gravidele nu pot folosi astfel de medicamente, pentru că analogii de prostaglandine au efect ocitocic(39).
Profilaxia ulcerului de stres și a sângerărilor gastrointestinale legate de stres
Pacienții internați în secțiile de terapie intensivă prezintă frecvent hemoragii gastrointestinale, atât ca urmare a stării de sănătate precare care reprezintă un stres fiziologic major, cât și din cauza multor medicamente pe care le primesc. Pacienții cu risc crescut de sângerare gastrointestinală legată de stres sunt bolnavii în stare critică, care au insuficiență respiratorie ce necesită ventilație mecanică mai mult de 48 de ore și cei cu coagulopatii (valori INR mai mari de 1,5 ori față de valorile de referință); la aceștia se face profilaxia sângerărilor gastrointestinale. Pentru toți ceilalți pacienți critici se consideră, în general, că e nevoie de profilaxie a sângerărilor gastrointestinale dacă sunt prezenți minimum doi factori de risc: hipotensiune, sepsis, insuficiență hepatică sau renală acută, tratament cu doze mari de corticosteroizi (peste 250 mg/zi hidrocortizon sau echivalent), traume multiple, arsuri severe (peste 35% din suprafața corporală), traumatisme cerebrale sau la nivelul măduvei spinării, intervenții chirurgicale majore, internare la terapie intensivă pentru mai mult de 7 zile sau istoric de sângerare gastrointestinală.
Tratamentul bolii de reflux gastroesofagian
Boala de reflux gastroesofagian (BRGE) afectează până la 30% dintre adulții europeni și din America de Nord(40).
Principii de tratament
Tratamentul cu IPP durează de regulă 8 săptămâni. BRGE se consideră refractară dacă simptomele nu se remit după 2-3 luni de tratament cu IPP în doză corespunzătoare. Se poate adăuga în această situație un antihistaminic H2, seara, la culcare, se poate înlocui IPP cu un altul sau se poate dubla doza; administrarea suplimentară de metoclopramid poate avea rezultate. La pacienții care au nevoie de tratament pe termen lung cu IPP, se poate încerca administrarea de doze mai mici decât cele standard, terapie la nevoie (on-demand therapy) sau terapie intermitentă, pentru minimizarea expunerii(26).
Anumite medicamente sunt considerate factori de risc pentru BRGE. La pacienții cu reflux gastroesofagian, acestea trebuie identificate în schemele lor de medicație și trebuie evaluată necesitatea continuării lor. Farmacistul trebuie să știe că pot favoriza refluxul gastroesofagian: agoniștii alfa-adrenergici, anticolinergicele, acidul acetilsalicilic, barbituricele, benzodiazepinele, agoniștii beta-2 adrenergici, bifosfonații, blocantele canalelor de calciu, dopamina, estrogenii, fierul, anestezicele generale, nitrații, AINS, progesteronul, prostaglandinele, chinidina, tetraciclina, teofilina, antidepresivele triciclice, zidovudina etc.(1)
Terapii nefarmacologice
Înclinarea patului, astfel încât capul să fie cu aproximativ 15 cm mai sus decât picioarele, atenuează simptomele nocturne, tusea și răgușeala. Masa de seară este indicat să aibă loc cu 2-3 ore înainte de ora de culcare. După mese se evită repausul la orizontală și activitățile care presupun poziții aplecate (grădinărit)(40).
Se evită mesele voluminoase.
Alcoolul și fumatul relaxează sfincterul esofagian inferior și favorizează refluxul. Pacienții suferind de GERD trebuie sfătuiți să renunțe la fumat și să limiteze cantitatea de alcool consumată(40,41).
Strategii de tratament al BRGE
Stadiul 1 al BRGE se manifestă cu pirozos sporadic (maximum 2-3 episoade pe săptămână), necomplicat, de cele mai multe ori declanșat de un factor precipitant cunoscut. Se abordează cu schimbări ale modului de viață (dietă, scădere ponderală, schimbări ale poziției de somn) și medicamentos, la nevoie, cu antiacide și/sau antihistaminice H2(18,26).
Stadiul 2 al BRGE se manifestă cu simptome frecvente (mai mult de 2-3 episoade săptămânale), cu sau fără esofagită. În această situație, IPP sunt mai eficiente decât antihistaminicele H2(18,26).
Stadiul 3 al BRGE se manifestă cu simptome cronice, deranjante, care reapar la întreruperea terapiei. De multe ori apar complicații esofagiene (strictură, metaplazie Barrett). Tratamentul constă în administrare de IPP, în una sau două prize zilnice(18,26).
După terminarea tratamentului cu IPP, hipersecreția acidă de rebound este un fenomen de durată; de exemplu, ține cel puțin 2 luni după administrarea IPP timp de 2 luni. Aceasta se datorează hipertrofiei mucoasei oxintice, care apare ca urmare a stimulării gastrinice exagerate, secundare inhibiției acide semnificative produse de IPP(24).
Farmacistul trebuie să recunoască situațiile în care pirozisul, dispepsia și alte manifestări ale refluxului gastroesofagian depășesc pragul de severitate până la care pot fi combătute cu medicamente fără prescripție medicală. În următoarele situații, farmacistul nu trebuie să recomande automedicație pentru pirozis, ci trebuie să îndrume pacientul către medic:(42)
- dacă pirozisul sever sau nocturn durează de mai mult de trei luni;
- dacă pirozisul continuă după două săptămâni de administrare a OTC-urilor cu IPP sau antihistaminice H2;
- dacă pirozisul apare în timpul unui tratament cu IPP sau antihistaminice H2 prescris de medic;
- dacă pirozisul apare prima dată după 50-55 de ani;
- dacă e însoțit de disfagie sau odinofagie (durere la deglutiție);
- dacă apar semne de sângerare gastrointestinală: sânge în vomă, materii fecale sagvinolente, anemie, deficit de fier;
- semne sau simptome de laringită: răgușeală, respirație șuierătoare, tuse, senzație de sufocare;
- scădere în greutate inexplicabilă;
- greață, vomă sau diaree prelungite;
- simptome sugestive alei unei dureri de origine cardiacă: iradiere către umăr, braț, gât, dispnee, transpirații;
- gravide și femei care alăptează.
Atunci când antihistaminicele H2 sunt folosite pentru tratamentul ocazional al pirozisului, trebuie să se țină seama și de instalarea tahifilaxiei. Antihistaminicele H2 sunt eficiente în doză unică în controlarea acidității gastrice și prevenirea și atenuarea episoadelor izolate de arsuri gastroesofagiene, dar eficacitatea lor scade cu prelungirea utilizării, deoarece tahifilaxia se instalează rapid. Atenuarea simptomelor la administrarea prelungită a antihistaminicelor H2 se pare că se datorează desensibilizării mucoasei esofagiene la acid, și nu scăderii semnificative a expunerii mucoasei la acid. De aceea, unii autori propun folosirea IPP‑urilor pentru tratamentul cu OTC-uri al pirozisului(43).
Alte medicamente folosite pentru tratarea dispepsiei
Simeticona (dimeticonă activată) are proprietăți antispumante și(44) se poate adăuga antiacidelor deoarece atenuează flatulența(20). Produsul Epicogel este o suspensie orală care conține, pe lângă simeticonă, hidroxid de aluminiu și hidroxid de magneziu. Este indicat în tratamentul simptomatic al gastralgiei și flatulenței. Se administrează câte 5-15 ml la durere.
Alginații administrați concomitent antiacidelor cresc vâscozitatea conținutului stomacal și pot proteja esofagul de refluxul acid(20).
Medicamentul Gaviscon conține alginat de sodiu, bicarbonat de sodiu și carbonat de calciu. Două până la patru comprimate sau 10-20 ml suspensie se administrează după mese sau seara, la culcare, pentru combaterea regurgitației acide, pirozisului și indigestiei legate de reflux(45).
Concluzii
Bibliografie
- Fugit RV, Berardi RR. Upper Gastrointestinal Disorders. In Alldredge BK, Corelli RL, Ernst ME, Guglielmo Jr. BJ. Koda-Kimble and Young’s Applied Therapeutics The Clinical Use of Drugs.: Wolters Kluwer; 2013. p. 660-698.
- Cristea AN, Negreș S, Marineci CD, Turculeț IL, Chiriță C, Brezina A, et al. Tratat de farmacologie. 1st ed. București: Editura Medicală; 2006.
- Delaney BC, Moayyedi P, Forman D. Initial management strategies for dyspepsia (Review). In The Cochrane Library 2003, Issue 2.: Wiley; 2003.
- Vakil N. Gastric and Peptic Ulcer Disease [http://www.merckmanuals.com/professional/gastrointestinal-disorders/gastritis-and-peptic-ulcer-disease/overview-of-gastritis (accesat septembrie 2017)].; 2016.
- Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG Clinical Guideline: Treatment of Helicobacter pylori Infection. The American Journal of Gastroenterology.
- Hernandez-Diaz S, Garcia-Rodriguez LA. Association between nonsteroidal anti-inflammatory drugs and upper gastrointestinal tract bleeding/perforation: An overview of epidemiologic studies published in the 1990s. Archives of Internal Medicine. 2000; 160: p. 2093-2099.
- Lanza F, Chan F, Quigley E. Practice Parameters Committee of the American College of Gastroenterology. Guidelines for prevention of NSAID-Related Ulcer Complications. American Journal og Gastroenterology. 2009; 104: p. 728-738.
- Chiriță C, Marineci C. Agenda Medicală. Ediția de buzunar: Editura Medicală; 2017.
- Malfertheiner P, Megraud F, O’Morain CA, on behalf of the European Helicobacter and Microbiota Study Group and Consensus panel. Management of Helicobacter pylori infection ‑ the Maastricht V/Florence Consensus Report. Gut. 2017; 6: p. 6-30.
- Fallone CA, Chiba N, van Zanten SVea. The Toronto consensus for the treatment of Helicobacter pylori infection in adults. Gastroenterology. 2016; 151(1).
- Love BL, Thoma MN. Peptic Ulcer Disease. In DiPiro J. Pharmacotherapy: A Pathophysiologic Approach, Ninth Edition.: McGraw-Hill Education; 2014.
- ANMDM. Fromilid compr. film. 500 mg. Rezumatul Caracteristicilor Produsului. Ultima actualizare iunie 2016.
- ANMDM. Ospamox compr. film. 1000 mg. Rezumatul Caracteristicilor Produsului. Ultima actualizare iulie 2016.
- ANMDM. Tetraciclină caps. 250 mg. Rezumatul Caracteristicilor Produsului. Ultima actualizare iunie 2016.
- ANMDM. Metronidazol compr. 250 mg. Rezumatul Caracteristicilor Produsului. Ultima actualizare aprilie 2014.
- ANMDM. Tavanic compr. film. 500 mg. Rezumatul Caracteristicilor Produsului. Ultima actualizare februarie 2016.
- ANMDM. Sandostatin. Rezumatul Caracteristicilor Produsului. Ultima actualizare februarie 2014.
- Wallace JL, Sharkey KA. Pharmacotherapy of Gastric Acidity, Peptic Ulcer and Gastroesophageal Reflux Disease. In Brunton LL, editor. Goodman & Gilman’s The Pharmacological Basis of Therapeutics. 12th Edition: Mc Graw Hill Medical; 2011.
- Dobrescu D, Negreș Sea. Memomed: Editura Universitară; 2017.
- British Medical Association and the Royal Pharmaceutical Society. British National Formulary 71. March 2016-September 2016: BMJ Group&Pharmaceutical Press; 2016.
- ANMDM. Cimetidină caps. 200 mg. Rezumatul Caracteristicilor Produsului. Ultima actualizare ianuarie 2012.
- Medscape Reference. Cimetidine. Interactions [http://reference.medscape.com/drug/tagamet-cimetidine-341984#3].; accesat octombrie 2017.
- ANMDM. Quamatel compr. film. Rezumatul Caracteristicilor Produsului. Ultima actualizare iulie 2016.
- Gillen D, Kenneth M. Problems related to acid rebound and tachyphylaxis. Best Practice & Research Clinical Gastroenterology. 2001; 15(3): p. 487-495.
- Ho MP, Maddox TM, Wang L. Risk of Adverse Outcomes Associated with Concomitant Use of Clopidogrel and Proton Pump Inhibitors Following Acute Coronary Syndrome. JAMA. 2009; 301: p. 937-944.
- Katz PO, Gerson LB, Vela MF. Guidelines for the Diagnosis and Management of Gastroesophageal Reflux Disease. American Journal of Gastroenterology. 2013; 108: p. 308-328.
- EMA. Interaction between clopidogrel and proton-pump inhibitors CHMP updates warning for clopidogrel-containing medicines. Public Statement EMA/174948/2010 [http://www.ema.europa.eu/docs/en_GB/document_library/Public_statement/2010/03/WC500076346.pdf accesat 10 octombrie 2017].; 2010.
- ANMDM. Omeran. Rezulatul Caracteristicilor Produsului. Ultima actualizare iulie 2017. .
- Heidelbaugh JJ, Kim AH, Chang R, Walker PC. Overutilization of proton-pump inhibitors: what the clinician needs to know. Therapeutic Advances in Gastroenterology. 2012; 5(4): p. 219-232.
- ANMDM. Almagel A. Rezumatul Caracteristicilor Produsului. Ultima actualizare mai 2015.
- ANMDM. Controlgast-Duo. Rezumatul Caracteristicilor Produsului. Ultima actualizare iulie 2017.
- ANMDM. Dicarbocalm. Rezumatul Caracteristicilor Produsului. Ultima actualizare martie 2011.
- ANMDM. Dicarbocalm N. Rezumatul Caracteristicilor Produsului. Ultima actualizare iunie 2015.
- ANMDM. Maalox compr. mast. Rezumatul Caracterirsicilor Produsului. Ultima actualizare august 2014.
- ANMDM. Maalox susp. orală. Rezumatul Caracteristicilor Produsului. Ultima actualizare august 2014..
- ANMDM. Rennie Peppermint. Rezumatul Caracteristicilor Produsului. Ultima actualizare august 2015.
- ANMDM. Venter compr. Rezumatul Caracteristicilor Produsului. Ultima actualizare noiembrie 2015.
- ANMDM. Ulcamed compr. film. Rezumatul Caractersticilor Produsului. Ultima actualizare ianuarie 2017.
- ANMDM. Arthrotec compr. Rezumatul Caracteristicilor Produsului. Ultima actualizare ianuarie 2016.
- Ness-Jensen E, Hveem K, Hashem ES, Lagergren J. Lifestyle Intervention in Gastroesophageal Reflux Disease. Clinical Gastroenterology and Hepatology. 2016; 14(2): p. 175-182.
- Negreș S. Afecțiuni ale aparatului digestiv. In Negreș S, Chiriță C, Zbârcea CE et al. Farmacoterapie. Volumul I.: Editura Printech; 2013. p. 1-70.
- World Gastroenterology Organisation. WGO Global Guidelines. Coping with common GI symptoms in the community.; 2013.
- McRorie J, Kirby J, Miner P. Histamine2-receptor antagonists: Rapid development of tachyphylaxis with repeat dosing. World Journal of Gastrointestinal Pharmacology and Therapeutics. 2014; 5(2): p. 57-62.
- ANMDM. Epicogel. Rezumatul Caracteristicilor Produsului. Ultima actualizare februarie 2012.
- ANMDM. Gaviscon. Rezumatul Caracteristicilor Produsului. Ultima actualizare iunie 2016.
- World Gastroenterology Organisation. Global Guidelines GERD. Update October 2015.
- May DB, Rao S. Gastroesophageal Reflux Disease. In DiPiro J. Pharmacotherapy: A Pathophysiologic Approach, Ninth Edition.: McGraw-Hill Education; 2014.
- Lam JR, Schneider JL, Zhao W, Corley DA . Proton pump inhibitor and histamine 2 receptor antagonist use and vitamin B12 deficiency. JAMA. 2013; 310(22): p. 2435.
Articole din ediţiile anterioare
Refluxul gastroesofagian, între normal şi patologic
Refluxul gastroesofagian este de cele mai multe ori un proces normal, fiziologic. Apare ca urmare a deplasării conţinutului gastric către esofag fă...