Introduction. The aim of this review is to provide a comprehensive overview to the family physician regarding the importance of detecting congenital anomalies of the kidney and urinary tract in children (CAKUT). This is to promptly guide pediatric patients with these anomalies toward specialized services, significantly contributing to preventing the onset of chronic kidney disease in adulthood. Methodology. We conducted a review of specialized medical literature, encompassing articles and studies published on this topic (PubMed, Cochrane, BMJ, Elsevier, JAMA Network, The Lancet, New England Journal of Medicine, Springer Nature, Wiley). Conclusions. Congenital anomalies of the kidney and urinary tract (CAKUT) are embryonic disorders that arise during intrauterine development, involving a spectrum of defects in the kidneys and urinary pathways. CAKUT has been identified as the second most common etiology leading to end-stage renal failure under the age of 16 and is responsible for nearly 50% of cases of chronic kidney disease manifesting in the first three decades of life. As CAKUT cannot be attributed to a monogenic cause in 80% of cases, this suggests contributions from a combination of factors: genetic, epigenetic, and environmental. Knowledge of environmental factors involved in CAKUT is limited due to a lack of reporting. However, there seems to be a correlation between the pregnant woman’s diet, maternal conditions (malnutrition, obesity, gestational diabetes), substance use during pregnancy, as well as in vitro fertilization, and the development of CAKUT.
Anomaliile congenitale ale rinichiului şi tractului urinar: explorând misterul şi aprofundând importanţa factorilor etiologici
Congenital anomalies of the kidney and urinary tract: unraveling the mystery and delving into the importance of etiological factors
First published: 30 noiembrie 2023
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.156.6.2023.9059
Abstract
Rezumat
Introducere. Obiectivul acestei revizuiri este de a oferi o imagine de ansamblu medicului de familie asupra importanţei depistării anomaliilor congenitale ale rinichiului şi tractului urinar (ACRTU) la copil, pentru a orienta cât mai prompt pacientul pediatric cu aceste anomalii către serviciile specializate, contribuind semnificativ la prevenirea apariţiei bolii renale cronice la adult. Metodologie. Am efectuat o revizuire a literaturii de specialitate medicală care a cuprins articolele şi studii publicate pe această temă (PubMed, Cochrane, BMJ, Elsevier, JAMA Network, The Lancet, New England Journal of Medicine, Springer Nature, Wiley). Concluzii. Anomaliile congenitale ale rinichilor şi tractului urinar sunt tulburări embrionare care apar în timpul dezvoltării intrauterine şi care constau într-un spectru de defecte la nivelul rinichilor şi al căilor de evacuare a urinei. ACRTU a fost identificată ca fiind a doua cea mai frecventă etiologie ce conduce la insuficienţă renală în stadiu terminal sub vârsta de 16 ani şi este răspunzătoare pentru aproape 50% din cazurile de boală cronică de rinichi, care se manifestă în primele trei decenii de viaţă. Cum ACRTU nu poate fi atribuită unei cauze monogene în 80% din cazuri, acest lucru sugerează contribuţii din partea unui cumul de factori: factori genetici, epigenetici şi de mediu. Cunoaşterea factorilor de mediu implicaţi în ACRTU este limitată din cauza lipsei de raportare. Cu toate acestea, se pare că există o corelaţie între dieta gravidei, condiţiile maternale (malnutriţie, obezitate, diabet gestaţional), utilizarea de substanţe în sarcină, precum şi fertilizarea in vitro şi dezvoltarea ACRTU.
Obiectivul acestei revizuiri este de a oferi o imagine de ansamblu medicului de familie asupra managementului anomaliilor congenitale ale rinichiului şi tractului urinar (ACRTU) la copil, pentru a înţelege şi a orienta cât mai prompt pacientul pediatric cu aceste anomalii către serviciile specializate, contribuind semnificativ la prevenirea apariţiei bolii renale cronice la adult.
ACRTU (Congenital anomalies of the kidneys and urinary tracts – CAKUT) sunt tulburări embrionare care apar în timpul dezvoltării intrauterine şi care constau într-un spectru de defecte la nivelul rinichilor şi al căilor de evacuare a urinei, care includ ureterele, vezica urinară şi uretra(1,2).
Prevalenţa este estimată la 4-60 la 10000 de naşteri(1,3). În 2018, erau aproximativ 4 milioane de nou-născuţi vii în SUA, sugerând că 400-6000 de copii s-au născut cu o formă de ACRTU(1). Prevalenţa în Europa a fost de 3 până la 6 la 1000 de nou-născuţi vii(3-5).
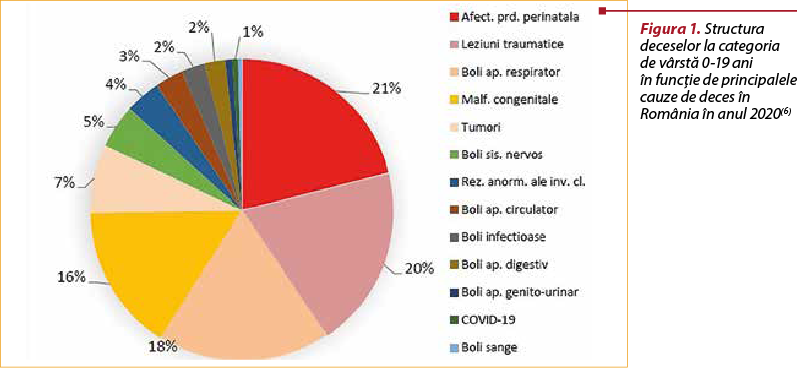
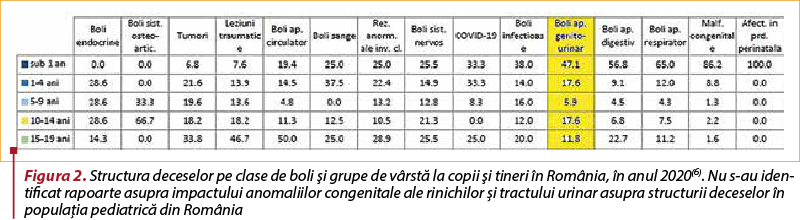
În România nu s-au identificat date statistice cu privire la prevalenţa anomaliilor congenitale ale rinichilor şi tractului urinar la copii. Conform ultimului Raport Naţional de Sănătate a Copiilor şi Tinerilor din România, publicat pentru anul 2020, desprindem faptul că malformaţiile congenitale în general s-au situat pe locul al treilea în topul celor cinci clase de boli care au determinat decese la copiii de 0-19 ani (16%), după afecţiunile din perioada perinatală (21%), leziunile traumatice şi cauze externe (20%) şi bolile respiratorii (18%), urmate de tumori (7%). Cât priveşte structura deceselor pe clase de boli şi grupe de vârstă la copiii şi tinerii din România în anul 2020, se constată că bolile aparatului genito-urinar au determinat cele mai multe decese la grupa de vârstă sub 1 an (47,1%), un procentaj similar la grupele de vârstă 1-4 ani şi 10-14 ani (17,6%), un procentaj ceva mai redus la grupa de vârstă 15-19 ani (11,8%), urmat, la ceva distanţă, de grupa de vârstă 5-9 ani (5,9%). Pentru copiii de 15‐19 ani, bolile aparatului genito‐urinar s-au clasat pe locul al patrulea în topul celor mai frecvente patologii care afectează această grupă de vârstă(6). Nu putem desprinde din acest raport, precum nici din cele anterioare, impactul anomaliilor congenitale ale rinichilor şi tractului urinar asupra structurii deceselor populaţiei pediatrice.
ACRTU sunt puternic asociate cu sexul masculin(5,7,8), naşterile multiple(5,8), zonele urbane(5) şi alte malformaţii congenitale nonurinare, cele cardiace congenitale (aproximativ 80,2% cu defect septal atrial de tip secundum) fiind asocierile cele mai frecvente(5,8,9). Studiul Helsinki, care a inclus 20431 de persoane născute în perioada 1924-1944 în Helsinki, Finlanda, urmărite pe parcursul vieţii lor, de la naştere până la moarte sau până la vârsta de 86 de ani, a identificat asocierea greutăţii mici la naştere cu un risc crescut de dezvoltare a bolii renale cronice (BCR) la bărbaţi, precum şi asocierea prematurităţii cu un risc crescut pentru BCR la femei(10).
Majoritatea cazurilor de ACRTU sunt unilaterale, iar tractul urinar controlateral poate fi normal sau poate fi asociat cu o varietate de alte defecte (refluxul vezico-urinar – cel mai frecvent, anomalii rotaţionale sau de poziţie, hipoplazie, zone de displazie, obstrucţia joncţiunii uretero-pelviene, ureterocele sau anomalii genitale)(7,8). ACRTU izolată a fost definită ca prezenţa unei malformaţii limitate la tractul renal şi/sau urinar, spre deosebire de ACRTU asociată, care implică o asociere cu sindroame cromozomiale, sindroame noncromozomiale sau asocierea cu oricare alt organ/sistem afectat, pe lângă tractul renal şi urinar(8).
ACRTU constituie principala cauză (aproximativ 40-50%) a bolii renale în stadiul terminal din copilărie, care necesită dializă şi transplant, şi contribuie semnificativ la apariţia bolii renale cronice la adult(3,11-13). Aproape 50% din cazurile de boală cronică de rinichi care se manifestă în primele trei decenii de viaţă sunt cauzate de ACRTU(12). În cel mai recent raport al Registrului Renal din Regatul Unit al Marii Britanii (2019), ACRTU a fost a doua cea mai frecventă etiologie ce conduce la insuficienţă renală în stadiu terminal sub vârsta de 16 ani(14,15). În cazurile severe de displazie, insuficienţa renală în stadiu final apare în primii ani de viaţă, în timp ce în alte malformaţii există o perioadă iniţială tranzitorie în care rata de filtrare glomerulară (RFG) poate creşte, ducând la hipertrofia nefronilor rămaşi. Această perioadă se poate întinde pe câţiva ani şi este în general urmată de o fază de stabilitate. Are loc pierderea progresivă a funcţiei renale reziduale şi, adesea, la vârsta cuprinsă între 15 şi 25 de ani, aceşti pacienţi necesită terapie de substituţie renală(15).
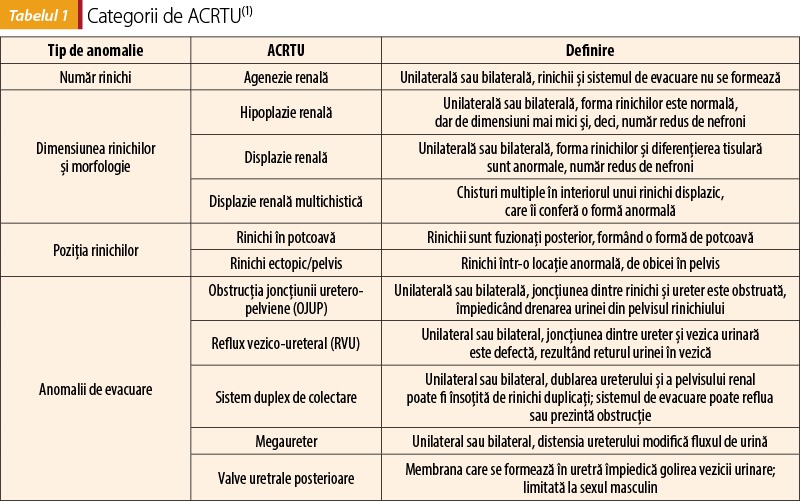
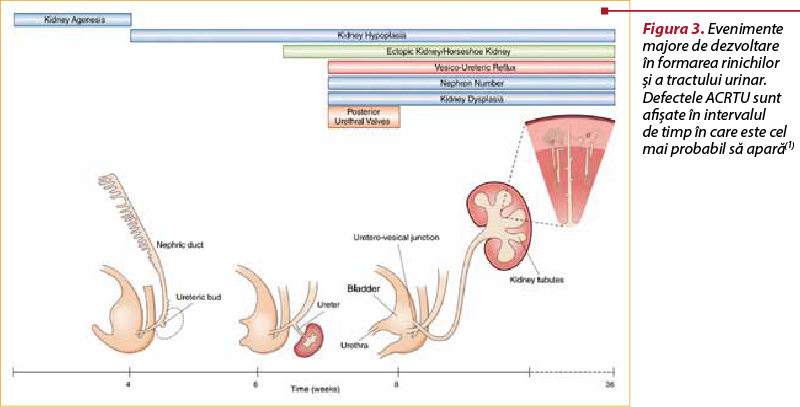
Definiţie. Anomaliile congenitale ale rinichilor şi tractului urinar cuprind o mare varietate de malformaţii care apar din dezvoltarea defectuoasă a rinichilor sau a tractului urinar şi care duc frecvent la insuficienţă renală(12,16). Din punct de vedere macroscopic, sunt definite ca modificări ale dimensiunii, formei, poziţiei sau numărului rinichilor, iar microscopic, printr-un număr redus de nefroni şi/sau histologie anormală(1).
Un rinichi absent sau malformat este un defect sever ce apare la începutul gestaţiei, în timp ce defectele care apar mai târziu sunt în general mai puţin severe(1).
Cele mai multe cazuri de ACRTU sunt diagnosticate prenatal prin imagistica cu ultrasunete, care examinează rinichii, căile de evacuare şi, cel mai important, volumul lichidului amniotic(1,2). După a 18-a săptămână de gestaţie, lichidul amniotic este compus în principal din urina produsă de rinichii fetali. Ecografia prenatală diagnostichează corect ACRTU la 60-85% dintre sugari, mai ales dacă imagistica este efectuată în al treilea trimestru de sarcină(1,5). Restul cazurilor de ACRTU sunt diagnosticate în mare parte după naştere, în general pentru o infecţie a tractului urinar, hipertensiune arterială sau creşterea în volum a abdomenului, care determină în general investigaţii imagistice pentru a examina rinichii şi căile de evacuare urinare(1,2). Persoanele născute cu unul sau doi rinichi, dar cu un număr scăzut de nefroni, pot să nu prezinte semne sau simptome până la adolescenţă sau la vârsta adultă, când apare hipertensiunea arterială cu debut precoce, şi prin investigaţiile specifice se decelează afecţiuni congenitale ale rinichilor(1,2).
Anomaliile de dezvoltare ale rinichilor şi tractului urinar au fost descrise iniţial de dr. Edith Potter (1901-1993), pionier în patologia perinatală, care, în 1946, a raportat constatările identificate din necropsiile de la fetuşi şi bebeluşi pentru a înţelege dezvoltarea normală şi cea anormală(17). Ulterior, ca urmare a utilizării ultrasonografiei ca metodă de screening în îngrijirile prenatale de rutină, acestea au putut fi depistate precoce.
Factorii etiologici ai ACRTU
Implicarea factorilor genetici
ACRTU poate fi atribuit unei cauze monogene în 12-20% din cazuri(1,12). Cum ACRTU nu poate fi atribuit unei cauze monogene în 80% din cazuri, acest lucru sugerează contribuţii din partea unui cumul de factori: factori genetici, epigenetici şi de mediu(1,7,12).
Implicarea factorului genetic constă în deleţii sau dublări ale regiunilor cromozomiale ce au ca rezultat o modificare în variaţiile genetice care au fost identificate la pacienţi cu ACRTU(1,7,12). Un studiu de cohortă egiptean a evidenţiat că, la 14% dintre pacienţi, ACRTU a fost familială deoarece diagnosticul a fost confirmat la cel puţin un membru din familie, interesant fiind că 46,7% dintre pacienţii cu ACRTU au rezultat din căsătorii consangvine(7).
Verbitsky şi colaboratorii au efectuat o analiză la nivel de genom a variantelor de număr de copii (CNV) şi au demonstrat că diferite categorii de ACRTU sunt asociate cu diferite CNV subiacente. Aceştia identifică mai mulţi loci şi gene susceptibile şi evidenţiază TBX6 ca principal motor genetic pentru ACRTU în cazurile cu sindromul de microdeleţie al cromozomului 16p11.2, cu implicaţii semnificative pentru înţelegerea şi, potenţial, modificarea penetranţei bolii(11).
Obstrucţia congenitală de tract urinar inferior poate fi asociată cu anomalii cromozomiale (cele mai frecvente fiind trisomiile 13, 18 şi 21) şi anomalii monogenice, în special dacă este prezentă şi o anomalie extraurologică(18). Implicarea extrarenală a mai inclus: sindrom Turner, sindrom Rotor, picior stâmb varus equin, spina bifida, coarctaţie aortică cu infarct cerebral şi sindactilie, boală inflamatorie intestinală, hemoragie intracraniană şi tromboză venoasă profundă, displazie retiniană şi orbire, hipertensiune pulmonară, duct arterial persistent, stenoză de arteră pulmonară, foramen ovale permeabil, atrofie cerebrală, retard mintal, hipospadias, hidrocel, dismorfism şi întârziere de creştere(7).
Implicarea factorilor de mediu
Aproximativ 50% dintre sarcini sunt neplanificate şi, prin urmare, multe dintre femei, nerealizând că sunt însărcinate, se vor expune la factori teratogeni. Deoarece organogeneza se formează pentru majoritatea organelor între săptămânile 4 şi 8 de gestaţie, procesul de formare a nefronilor continuă până în a 36-a săptămână de sarcină(1). Această perioadă mai lungă de expunere la factorii de mediu a determinat apariţia studiilor epidemiologice care au încercat să identifice factorii de risc pentru ACRTU(1). Cunoaşterea factorilor de mediu implicaţi în ACRTU este limitată din cauza lipsei de raportare. Baza de date AGORA din Ţările de Jos(19), care a colectat date de la părinţii a 562 de sugari cu ACRTU, a identificat un risc crescut de ACRTU pentru utilizarea acidului folic şi obezitatea maternă, în timp ce inseminarea artificială, fertilizarea in vitro şi diabetul gestaţional par a fi asociate cu ACRTU; utilizarea multivitaminelor a redus riscul (odds ratio [OR] 0,5; interval de încredere [IC] 95%; 0,2-1), spre deosebire de utilizarea doar a suplimentelor de acid folic (OR 1,3; 95% CI; 1-1,8); administrarea acidului folic a fost asociată cu sistemele duplex de colectare (OR 1,8; 95% CI; 1-3,4) şi reflux vezico-ureteral în special (OR 1,8; 95% CI; 1,1-2,9); s-a observat o asociere relativ puternică între diabetul gestaţional şi prezenţa valvelor de uretră posterioare (OR 2,6; 95% CI; 1,1-5,9). Concluzia studiului a fost că utilizarea acidului folic pare a fi contraproductivă numai pentru prevenirea ACRTU, spre deosebire de utilizarea multivitaminelor(19).
În timpul sarcinii, utilizarea de medicamente, infecţiile înainte şi în timpul gestaţiei, diabetul zaharat preexistent sau diabetul gestaţional au fost asociate cu un risc crescut pentru ACRTU, aşa cum a fost identificată şi concepţia în timpul verii, conform unui studiu care a inclus toţi nou-născuţii din Murmansk, Rusia (n=52086) în perioada 2006-2011(4).
Contrar studiului AGORA, în studiul Postoev se observă că administrarea de suplimente a crescut prevalenţa pentru ACRTU, în timp ce deficienţa în acid folic a determinat o prevalenţă mai mare comparativ cu aportul de acid folic. Cu alte cuvinte, este nevoie de noi studii pentru a edifica dacă administrarea de suplimente sau de acid folic poate avea un impact asupra datelor statistice privind ACRTU.
O cohortă retrospectivă din China, care a cuprins 2790 de nou-născuţi cu ACRTU din 1748038 de naşteri în perioada 2010-2016, a identificat o prevalenţă mai mare pentru ACRTU în rândul gravidelor cu vârstă avansată comparativ cu cele cu vârsta sub 20 de ani, o incidenţă mai mare la nou-născuţii de sex masculin decât la sexul feminin (OR 1,28; 95% CI; 1,18-1,38), la naşteri multiple decât singulare (OR 1,53; 95% CI; 1,21-1,92) şi în zonele urbane decât în zonele rurale (OR 1,27; 95% CI; 1,18-1,37)(5).
O metaanaliză publicată în 2020 care a examinat relaţia dintre obezitatea maternă şi ACRTU a evidenţiat faptul că obezitatea înainte de sarcină poate fi asociată cu un risc crescut de ACRTU în rândul populaţiei. Mecanismele acestei asocieri sunt încă neclare. Obezitatea maternă este asociată cu o gamă largă de anomalii metabolice, dar se ştie puţin despre potenţialele lor efecte epigenetice(20).
Un alt important factor de risc pentru dezvoltarea anomaliilor renale la nou-născuţi este infecţia cronică a mamei cu virusul herpetic, alături de infecţia cu citomegalovirus (CMV), astfel încât se conturează importanţa informaţiilor cu privire la cunoaşterea bolilor înainte şi în timpul sarcinii, care ar putea fi o cauză potenţială pentru ACRTU(21).
Conflict de interese: niciunul declarat.
Suport financiar: niciunul declarat.
Acest articol este accesibil online, fără taxă, fiind publicat sub licenţa CC-BY.

Bibliografie
-
Murugapoopathy V, Gupta IR. A Primer on Congenital Anomalies of the Kidneys and Urinary Tracts (CAKUT). Clin J Am Soc Nephrol. 2020;15:723–31.
-
Isert S, Müller D, Thumfart J. Factors Associated With the Development of Chronic Kidney Disease in Children with Congenital Anomalies of the Kidney and Urinary Tract. Front Pediatr. 2020;8:298.
-
Knoers NVAM, Renkema KY. The genomic landscape of CAKUT; you gain some, you lose some. Kidney Int. 2019;96:267-9.
-
Postoev VA, Grjibovski AM, Kovalenko AA, Anda EE, Nieboer E, Odland JØ. Congenital anomalies of the kidney and the urinary tract. A Murmansk county birth registry study. Birth Defects Res A Clin Mol Teratol. 2016;106:185-93.
-
Li Z-Y, Chen Y-M, Qiu L-Q, et al. Prevalence, types, and malformations in congenital anomalies of the kidney and urinary tract in newborns. A retrospective hospital-based study. Ital J Pediatr. 2019;45:50.
-
Ministerul Sănătăţii, Institutul Naţional de Sănătate Publică, Centrul Naţional de Evaluare şi Promovare a Stării de Sănătate. Raportul Naţional de Sănătate a Copiilor şi Tinerilor din România 2020, decembrie 13, 2021. https://insp.gov.ro/download/cnepss/stare-de-sanatate/rapoarte_si_studii_despre_starea_de_sanatate/sanatatea_copiilor/rapoarte-nationale/Raport-National-de-Sanatate-a-Copiilor-si-Tinerilor-din-Romania-2020.pdf.
-
Soliman NA, Ali RI, Ghobrial EE, Habib EI, Ziada AM. Pattern of clinical presentation of congenital anomalies of the kidney and urinary tract among infants and children. Nephrology (Carlton). 2015;20:413-8.
-
Melo BF, Aguiar MB, Bouzada MCF, et al. Early risk factors for neonatal mortality in CAKUT. Analysis of 524 affected newborns. Pediatr Nephrol. 2012;27:965-72.
-
Alp EK, Dönmez Mİ, Alp H, Elmacı AM. The association between the congenital heart diseases and congenital anomalies of the kidney and the urinary tract in nonsyndromic children. Congenit Anom (Kyoto). 2022;62:4-10.
-
Eriksson JG, Salonen MK, Kajantie E, Osmond C. Prenatal Growth and CKD in Older Adults. Longitudinal Findings From the Helsinki Birth Cohort Study, 1924-1944. Am J Kidney Dis. 2018;71:20-6.
-
Verbitsky M, Westland R, Perez A, et al. The copy number variation landscape of congenital anomalies of the kidney and urinary tract. Nat Genet. 2019;51:117-27.
-
Kolvenbach CM, Shril S, Hildebrandt F. The genetics and pathogenesis of CAKUT. Nat Rev Nephrol. 2023;19:709-20.
-
Talati AN, Webster CM, Vora NL. Prenatal genetic considerations of congenital anomalies of the kidney and urinary tract (CAKUT). Prenat Diagn. 2019;39:679-92.
-
The Renal Association. UK Renal Registry (2021) UK Renal Registry 23rd Annual Report. UK Renal Registry (UKRR), 2019, Bristol, UK. https://ukkidney.org/sites/renal.org/files/23rd_UKRR_ANNUAL_REPORT.pdf.
-
Gabriele MM, Koch Nogueira PC. Management of Hypertension in CAKUT. Protective Factor for CKD. Front Pediatr. 2019;7:222.
-
Costigan CS, Rosenblum ND. Antenatally Diagnosed Kidney Anomalies. Pediatr Clin North Am. 2022;69:1131-47.
-
Dunn PM. Dr. Edith Potter (1901 1993) of Chicago, Pioneer in perinatal pathology. Arch Dis Child Fetal Neonatal Ed. 2007;92:F419-20.
-
Cheung KW, Morris RK, Kilby MD. Congenital urinary tract obstruction. Best Pract Res Clin Obstet Gynaecol. 2019;58:78-92.
-
Groen In ‘t Woud S, Renkema KY, Schreuder MF, et al. Maternal risk factors involved in specific congenital anomalies of the kidney and urinary tract. A case-control study. Birth Defects Res A Clin Mol Teratol. 2016;106:596-603.
-
Jadresić L, Au H, Woodhouse C, Nitsch D. Pre-pregnancy obesity and risk of congenital abnormalities of the kidney and urinary tract (CAKUT) – systematic review, meta-analysis and ecological study. Pediatr Nephrol. 2021;36:119-32.
-
Papalia T, Greco R, Bonofiglio R. FP822 Viral infections as risk factors for Cakut. Nephrology Dialysis Transplantation. 2019;34.
Articole din ediţiile anterioare
Cine se teme de febra cea rea?
Febra este cel mai frecvent motiv pentru care copilul sub 5 ani este dus la medic. Este important ca medicii de familie să aibă un ghid conceput pe...
Hemangiomul infantil
Hemangioamele sunt cele mai frecvente tumori vasculare benigne întâlnite la vârsta pediatrică, incidenţa estimată fiind între 1% și 3% la nou-născu...
Sindromul dureros de fosă iliacă dreaptă
Definit ca durerea resimţită de pacient în regiunea abdominală inferioară dreaptă, sindromul dureros de fosă iliacă dreaptă (SDFID) se asociază ade...
Hipertensiunea arterială la copii și adolescenţi
Actualmente, cercetarea hipertensiunii arteriale (HTA) în rândul copiilor și adolescenților prezintă un interes crescând, motivat de implicarea HTA...