Since February 24, when Russia invaded Ukraine, more than 4.5 million people chose to move to areas where they feel safe. Approximately 650,000 refugees passed through Romania. A total of 80,000 chose to stay in our country and 30,000 of them are children. In this context, given the high epidemiological risk of communicable diseases, the Ministry of Public Health sent to all public health departments, the Methodological Guide for monitoring the hygiene conditions in refugee camps, especially targeting counties with border crossing-points. The guide contains a series of measures regarding the on-site hygiene regulations, drinking water supply, wastewater management, waste management, vector control, and the Syndromic Surveillance System document for the detection of communicable diseases related to the influx of people from Ukraine. The document contains case definitions for seven types of syndromes: respiratory, diphtheria, eruptive, neurological (meningeal and acute flaccid paralysis), diarrhea and viral hemorrhagic fever. An epidemiological triage questionnaire was developed and sent to all medical staff that interact with refugees.
Provocări şi soluţii privind vaccinarea refugiaţilor – metodologia INSP privind refugiaţii
Challenges and solutions for refugee vaccination – INSP methodology about refugees
First published: 18 aprilie 2022
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.146.2.2022.6321
Abstract
Rezumat
Începând cu 24 februarie, data la care Rusia a invadat Ucraina, peste 4,5 milioane de persoane au ales să plece în zone în care să se simtă în siguranţă. Aproximativ 650.000 de persoane refugiate au tranzitat România. Dintre acestea, 80.000 au ales să rămână în ţara noastră, 30.000 fiind copii. În acest context, având în vedere riscul epidemiologic ridicat privind bolile transmisibile, Ministerul Sănătăţii a transmis către toate direcţiile de sănătate publică Planul metodologic privind supravegherea condiţiilor igienico-sanitare în taberele de refugiaţi, vizând mai ales judeţele cu puncte de trecere a frontierei. Planul conţine o serie de măsuri privind normele de igienă legate de amplasament, sursa de apă potabilă, gestionarea apelor uzate, managementul deşeurilor, controlul vectorilor, precum şi documentul „Sistemul de supraveghere de tip sindromic pentru depistarea bolilor transmisibile legate de afluxul de persoane din Ucraina”. Documentul cuprinde definiţiile de caz pentru şapte tipuri de sindroame: respirator, difteric, eruptiv, neurologic (meningeal şi de tip paralizie acută flască), diareic şi de febră hemoragică acută. A fost elaborată o fişă de triaj epidemiologic şi transmisă către toate cadrele medicale care interacţionează cu refugiaţi.
Probabil că nu ne-am fi închipuit niciodată că, după ce am traversat o pandemie, ne vom confrunta şi cu un război atât de aproape de noi.
La data de 24 februarie, Rusia a invadat Ucraina, iar de atunci şi până acum, 4,5 milioane de persoane şi-au părăsit ţara pentru un loc în care să se simtă în siguranţă. Până la data de 9 aprilie 2022, în România au fost înregistrate peste 650000 de persoane refugiate(1). Peste 80000 au ales să rămână pe teritoriul ţării noastre, aproximativ 30000 fiind copii(2).
În acest context, Ministerul Sănătăţii a transmis către toate direcţiile de sănătate publică, încă din data de 24.02.2022 (adresa cu caracter urgent nr. 478/24.02.2022) planul metodologic privind supravegherea condiţiilor igienico-sanitare în taberele de refugiaţi, vizând mai ales judeţele cu puncte de trecere a frontierei.
Planul conţine o serie de norme de igienă privind: alegerea şi stabilirea amplasamentului, asigurarea calităţii şi a necesarului de apă potabilă, gestionarea apelor uzate, managementul deşeurilor, controlul vectorilor, îndeplinirea condiţiilor de habitat, prepararea şi gestionarea alimentelor, precum şi normele privind controlul bolilor transmisibile în taberele de refugiaţi.
În document mai este precizat că, la momentul actual, OMS declară două alerte la nivel mondial privind bolile transmisibile – şi anume, pandemia de COVID-19 şi pericolul de răspândire a virusului polio sălbatic şi/sau derivat din vaccin.
În septembrie 2021 au fost raportate în Ucraina două cazuri de paralizie acută flască, determinate de virus derivat din vaccin polio – VDPV2 (începând cu doza a treia, de la vârsta de 6 luni, vaccinul polio în Ucraina este cu administrare orală)(3).
În raportul Centrului European de Prevenire şi Control al Bolilor pentru săptămâna 13-19 februarie 2022, sunt comunicate două cazuri noi de paralizie acută flască cu virus sălbatic (WPV1) şi 40 cu virus derivat din vaccin polio 2 (cVDPV2), din care unul în Ucraina(4).
Având în vedere riscul de import ridicat pentru bolile transmisibile, Centrul Naţional de Supraveghere şi Control al Bolilor Transmisibile a transmis către echipele medicale care monitorizează starea de sănătate a refugiaţilor şi tuturor furnizorilor de sevicii medicale adresa 4089 din 01.03.2022 privind sistemul de supraveghere de tip sindromic pentru depistarea bolilor transmisibile legate de afluxul de persoane din Ucraina.
Sunt precizate următoarele atenţionări pentru personalul medical:
1. Raportare imediată, telefonică, la DSP, pentru orice caz suspect, conform definiţiilor de caz, cu prioritate difteria, paralizia acută flască şi rujeola.
2. Direcţionarea oricărui caz suspect de difterie, paralizie acută flască sau rujeolă către spitalele/secţiile de boli infecţioase pentru izolare şi recoltare de probe biologice în vederea diagnosticului etiologic.
3. Intensificarea vaccinării copiilor conform calendarului naţional de vaccinare în vigoare în cadrul PNV, precum şi de recuperare a restanţierilor, în conformitate cu atribuţiile din PNV.
4. Creşterea numărului de probe de ape uzate recoltate, prin creşterea frecvenţei de recoltare pe fiecare locaţie: o probă la două săptămâni şi eventual adăugarea de locaţii noi – un situs nou/judeţ, la nivelul judeţelor în care este în vigoare supravegherea de mediu – supravegherea existenţei virusului poliomielitic în ape uzate – respectiv, judeţele Maramureş, Satu Mare, Botoşani, Constanţa, Tulcea şi municipiul Bucureşti.
5. Introducerea acestui tip de supraveghere şi în alte judeţe, respectiv judeţele: Galaţi, Iaşi, Vaslui, urmând ca în viitor să fie extinsă supravegherea de mediu la nivelul tuturor judeţelor din România.
Supravegherea de tip sindromic începe din data de 01.03.2022 şi vizează persoanele refugiate/în tranzit care se află în taberele temporare de cazare şi asistenţă umanitară sau în alte locaţii de cazare stabilite de comitetele judeţene/al municipiului Bucureşti pentru situaţii de urgenţă, cât şi populaţia generală(5).
Definiţii de caz
I. Sindrom respirator acut: febră (minimum 38˚C) + tuse(5)
Sunt multe entităţi etiologice cuprinse în acest tip de sindrom, dar am ales să vă aduc în atenţie tusea convulsivă, având în vedere posibilitatea cazurilor de import din Ucraina.
Într-un raport OMS publicat în 2020 pentru anul 2019, în Ucraina au fost raportate 2314 cazuri de pertussis, faţă de 110 în ţara noastră⁽⁶⁾.
Tusea convulsivă(7,8)
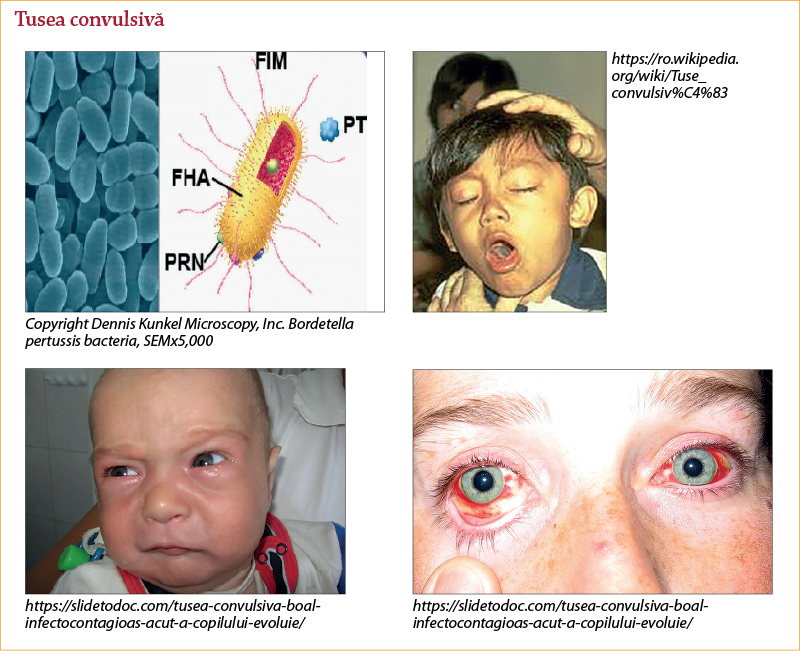
Este determinată de cocobacilul Bordetella pertussis şi se caracterizează prin tuse spastică în accese paroxistice, predominant nocturne, cianozante şi emetizante, cu evoluţie de câteva săptămâni (tusea de 100 de zile(8)).
Poarta de intrare – mucoasa tractului respirator.
Sursa de agent patogen – omul bolnav şi purtătorii de B. pertussis.
Transmitere – aerogenă şi prin contact cu obiecte sau suprafeţe contaminate.
Contagiozitate – 90% pentru contacţii familiali, 50-80% în colectivităţi.
Incubaţie – medie de 7 zile (limite: 5-21).
Manifestări clinice – evoluţie în trei faze.
1. Catarală – durează 1-2 săptămâni, este perioada cu cea mai mare contagiozitate.
Este manifestată prin simptome nespecifice: obstrucţie nazală, rinoree, tuse seacă persistentă, rezistentă la medicaţie, febră absentă sau moderată, conjunctivită. Pulmonar, se constată stetacustic raluri bronşice.
2. Perioada de stare – durează 2-4 săptămâni.
Manifestată prin tuse spastică, în accese paroxistice, cianozante, emetizante şi predominant nocturne.
Accesul de tuse cuprinde aura, evidenţiată doar la copiii mai mari, presimţirea de către copil a declanşării accesului, cu senzaţie de durere sau jenă retrosternală, sufocare; copilul devine neliniştit, anxios, iar înaintea accesului apare un inspir brusc, adânc, suspinat. Accesul de tuse propriu-zis este format din 5-10 secuse expiratorii explozive, scurte, afone, urmate de o pauză prelungită în expir forţat, faciesul devine congestionat sau cianotic, după care apare un inspir adânc, prelungit, zgomotos, cunoscut ca „repriză“, comparat cu zbieratul măgarului (popular – tuse măgărească) sau cântatul cocoşului.
La sugar, inspirul zgomotos este înlocuit de apnee prelungită şi pot surveni convulsii.
Bolnavul poate prezenta ochi injectaţi cu edem palpebral, chemozis, protruzia limbii, leziuni ale frenului lingual, uneori epistaxis.
Faza paroxistică durează 1-6 săptămâni, până la 10 săptămâni.
Între atacuri, persoana nu pare bolnavă.
3. Convalescenţă – vindecarea este graduală, tusea devine mai puţin paroxistică şi dispare în 2-3 săptămâni.
Paroxismele reapar adeseori în alte infecţii respiratorii timp de mai multe luni după pertussis.
II. Sindrom de tip difteric respirator/cu alte localizări
-
disfagie, febră, membrane aderente la nivelul amigdalelor, faringelui şi/sau foselor nazale sau
-
leziuni ulcerative cu localizare cutanată, otică, conjunctivală, genitală sau alte tipuri de leziuni ulcerative⁽⁵⁾.
Difteria(7,10)
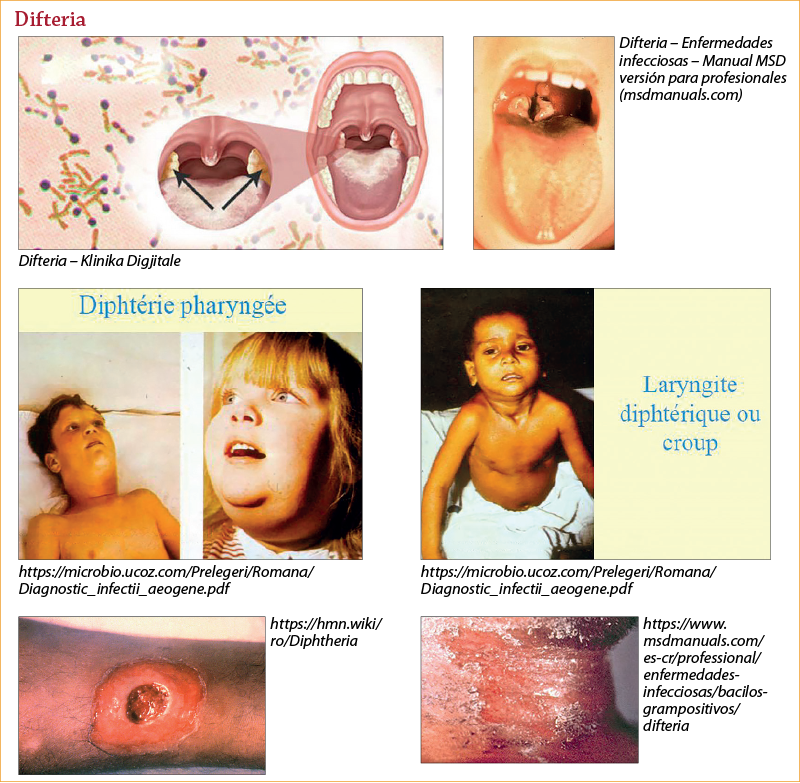
Este determinată de toxina produsă de bacilul Corynebacterium diphteriae, cantonat la poarta de intrare (rinofaringe, rareori tegument/conjunctive).
Sursa de infecţie – bolnavul cu difterie/purtătorii sănătoşi.
Calea de transmitere – aerogenă/contact cu plăgi contaminate/diverse obiecte/praf/alimente contaminate (lactate).
Incubaţie – 2-5 zile (limite: 1-10 zile).
Manifestări clinice:
1. Difteria nazală anterioară
Simptomatologia este asemănătoare unei răceli obişnuite, cu rinoree mucopurulentă ce poate deveni sângerie, iar pe septul nazal se formează o membrană de culoare albă. Forma de boală este moderată, cu absorbţie sistemică slabă a toxinei.
2. Difteria faringiană şi amigdaliană
Caracterizează prin stare de indispoziţie, disfagie, anorexie, febră uşoară şi limfadenopatie locală. În 2-3 zile se formează falsele membrane, care se extind rapid la nivelul orofaringelui, de culoare alb-gălbuie până la gri-verzuie sau neagră dacă sângerează. Membranele sunt foarte aderente la ţesutul subiacent, neputând fi detaşate.
În formele grave, pacientul prezintă apatie severă, paloare, edem marcant submandibular şi în zona anterioară a gâtului, care dă aspectul caracteristic de „gât de taur”, stupoare şi comă, cu evoluţie spre deces în 6-10 zile.
3. Difteria laringiană
Poate fi o extensie a formei faringiene sau o localizare a bolii numai la nivelul laringelui, manifestată prin febră, disfonie/afonie, dispnee/stridor inspirator, tuse seacă, lătrătoare.
4. Difteria cutanată
Manifestată prin erupţie, urmată de descuamare, sau prin ulcere cu margini şi membrană clar demarcată.
Orice leziune cutanată cronică poate ascunde C. diphtheriae şi/sau alte microorganisme care în general sunt nontoxigene.
Obstrucţia căilor respiratorii prin falsele membrane poate duce la comă şi deces.
Prin diseminarea toxinei la nivelul altor sisteme şi organe apar complicaţii – paralizii de nervi cranieni (neuropatie prin demielinizare), miocardită sau afectare renală.
În acelaşi raport OMS publicat în 2020, Ucraina a raportat 10 cazuri de difterie pentru anul 2018(11) – tabelul 1.
III. Sindrom eruptiv de tip rujeolic/rubeolic
-
febră (minimum 38˚C)
-
rash maculopapular şi
-
cel puţin una din următoarele trei: tuse, coriză, conjunctivită sau
-
cel puţin unul din următoarele cinci: adenopatie cervicală, adenopatie suboccipitală, adenopatie postauriculară, artralgie, artrită(5).
În perioada 2017-2020, Ucraina s-a confruntat cu o epidemie de rujeolă: Ministerul Sănătăţii a raportat la OMS 115543 de cazuri de rujeolă şi 40 de decese. Pentru anul 2021 au fost raportate 16 cazuri de rujeolă, fiind a doua ţară cu cel mai mare număr de cazuri din Europa(12).
Rujeola(7,15)
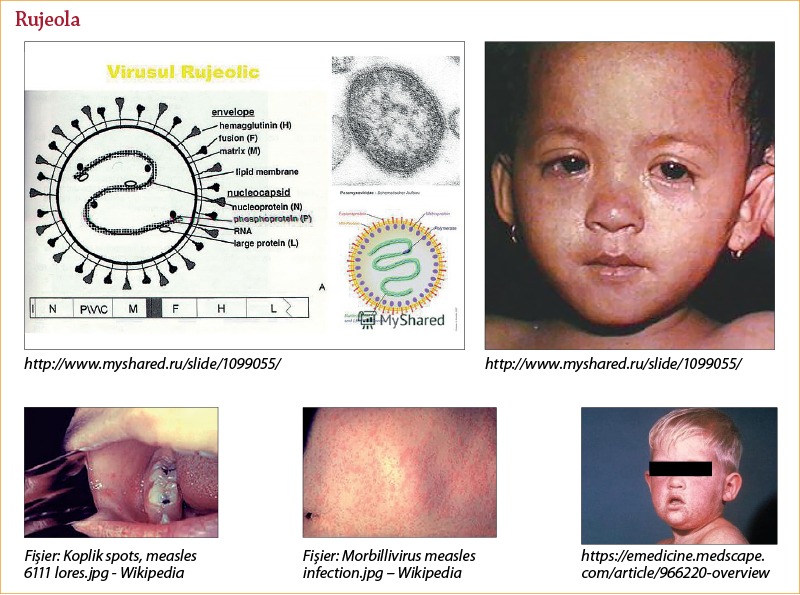
Este determinată de virusul rujeolic şi se manifestă prin: febră, catar respirator şi conjunctival, exantem şi enantem bucal caracteristic (semnul Koplik).
Sursa de infecţie – omul bolnav (nu există purtători sănătoşi).
Calea de transmitere – aerogenă, prin picăturile Flügge (în spaţiile închise, transmiterea este de până la 2 ore).
Contagiozitatea – 95% din contacţi sunt receptivi. Începe cu trei zile înaintea erupţiei şi se menţine 4-6 zile de la apariţia ei.
Incubaţie – medie de 10 zile (limite: 8-12 zile).
Manifestări clinice:
1. Perioada de invazie (catarală, preeruptivă) – 2-4 zile (variaţii de 1-7 zile), caracterizată de febră înaltă, tuse, coriză, conjunctivită, enantemul mucoasei bucale – picheteu hemoragic şi semnul Koplik, patognomonic pentru rujeolă – erupţie punctiformă alb-sidefie în dreptul molarilor.
2. Perioada de erupţie (perioada de stare) – 5-6 zile – exantem – erupţie maculopapulară care are un mers descendent (apare retroauricular, cuprinde faţa şi gâtul, se extinde la nivelul toracelui, abdomenului şi membrelor).
Iniţial, leziunile sunt maculare de culoare roz, ulterior se intensifică şi se reliefează, devin confluente, de culoare roşie, dau o senzaţie catifelată la palpare. Erupţia dispare în aceeaşi ordine în care a apărut.
Rămâne o pigmentaţie caracteristică timp de 6-7 zile, pe baza căreia se poate pune un diagnostic retrospectiv.
3. Perioada de convalescenţă – boală anergică (post-rujeola creşte receptivitatea faţă de tuberculoză).
Rubeola(7,17)
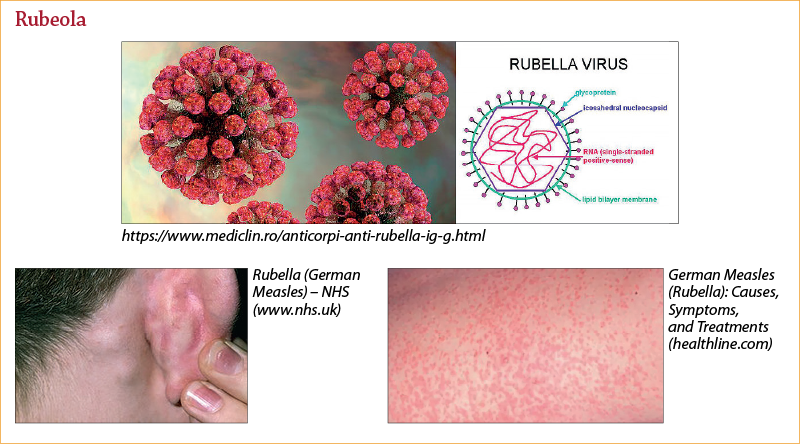
Este determinată de virusul rubeolic şi se manifestă clinic prin: febră, catar respirator, exantem maculoeritematos şi poliadenopatie generalizată.
Poarta de intrare – nazofaringe.
Sursa de infecţie – omul bolnav (nu există purtători sănătoşi de virus).
Calea de transmitere – aerogenă.
Contagiozitatea – începe cu şapte zile înainte de erupţie şi se menţine 14 zile după debutul ei.
Incubaţia – 14-21 de zile.
Manifestări clinice (în 50% din cazuri, evoluează subclinic)
1. Perioada prodromală: 2-3 zile, cu febră, catar respirator, adenomegalie (precede erupţia cu 2-7 zile), uneori enantem (pete eritematoase) la nivelul palatului moale.
2. Perioada de stare: exantem – erupţie maculopapuloasă, apare iniţial pe faţă, apoi progresează către trunchi şi membre. Elementele sunt mai mici comparativ cu rujeola. În a treia zi, erupţia păleşte („vine şi pleacă repede”).
Poliadenopatia (durează 2-3 săptămâni) afectează ganglionii occipitali, retroauriculari, laterocervicali (semnul pernei), fiind moderat sensibili, mobili, de consistenţă moderat crescută.
Este extrem de teratogenă în primul trimestru de sarcină (avort spontan sau sindrom plurimalformativ).
IV. Sindrom neurologic acut
-
De tip meningeal: febră (minimum 38˚C) + redoare de ceafă.
-
De tip paralizie acută flască (PAF): deficit motor cu debut brusc la persoane sub 15 ani sau la orice persoană dacă se suspectează poliomielita(5).
Poliomielita(7)
Este determinată de virusurile poliomielitice (enterovirusuri), cu manifestări clinice respiratorii, digestive, neurologice şi exprimată prin paralizie flască.
Virusurile poliomielitice fac parte din familia Picornaviridae, subgrupa enterovirusuri – trei serotipuri imulogic distincte: P1(Brunhilde), P2(Lansing) şi P3(Leon).
Infecţie subclinică – 200 de cazuri subclinice/un caz paralitic.
Sursa de infecţie – omul bolnav cu forme clinice manifeste, persoane cu infecţii inaparente.
Izolarea virusului – în orofaringe şi în tubul digestiv – cinci zile înainte şi patru zile după debutul infecţiei, în fecale până la şase săptămâni după debut.
Transmiterea – contact direct interuman (aerogen şi cale fecal-orală)/transmiterea indirectă prin obiecte, alimente şi apă contaminate.
Contagiozitatea – maximă în ultimele zile de incubaţie şi în prima săptămână de boală.
Receptivitatea – numai 5% din infecţii sunt simptomatice.
Imunitatea – specifică de tip şi de lungă durată (reîmbolnăvirile sunt cu un alt tip de virus polio).
Incidenţa – a scăzut semnificativ după introducerea vaccinării în masă.
Incubaţia – 7-14 zile (cu minim/maxim între 3 şi 35 de zile).
Manifestări clinice
1. Perioada prodromală sau boală minoră – febră, catar respirator, mialgii, manifestări digestive, iritabilitate, cefalee, somnolenţă. Este urmată de vindecare.
2. Perioada de latenţă – 2-4 zile de sănătate aparentă.
3. Boala majoră
a. Forma neparalitică – reapare febra, sindrom meningian, meningită cu LCR clar (disociaţie citoalbuminică)
După 2-3 săptămâni urmează vindecarea sau evoluează spre paralizii.
b. Forma paralitică – paralizii asimetrice inegale, sindrom meningian, modificări neurovegetative şi vasomotorii, transpiraţii, glob vezical, mialgii care cedează la comprese calde şi stare de conştienţă păstrată.
4. Perioada de regresie a paraliziilor – începe la 10-14 zile de la debutul bolii majore, este maximă în primele 1-2 luni şi se poate întinde pe o perioadă de până la 1-2 ani. Regresia are loc în ordinea inversă instalării paraliziilor.
5. Perioada de sechele – începe la 2-3 ani de la debut şi se manifestă prin: atrofii musculare, deformări ale segmentelor afectate (picior valg, varus equin, balant), deformări ale coloanei, deformări ale bazinului, tulburări trofice.
Forme clinice
1. Spinală – paralizii la nivelul musculaturii membrelor, trunchiului şi muşchilor abdominali.
2. Bulbară – paralizii de nervi cranieni, lezarea centrilor respiratori, circulatori şi vasomotori.
3. Encefalitică – tulburări de conştienţă, confuzie, dezorientare, comă.
4. A sugarului – forme grave cu afectarea SNC.
5. A adolescentului – paralizii brusc instalate, sindrom meningian.
6. A gravidei – mortalitate mai ridicată, poate determina avort.
7. Asociate vaccinării polio orale – debut la 5-35 de zile de la vaccinare, în 60 de zile la contacţii celui vaccinat. Se identifică virusul polio vaccinal, excluzându-se un alt virus.
Ultimul caz de poliomielită a fost înregistrat în România în anul 1992 (virusul a fost importat din Bulgaria) – CNSCBT.
V. Sindrom diareic acut
-
Diaree apoasă cu deshidratare: minimum trei scaune apoase/24 de ore
-
Diaree acută cu sânge: minimum trei scaune cu sânge/24 de ore(5).
VI. Sindrom icteric acut
-
Icter cu sau fără febră (minimum 30˚C)(5).
VII. Sindrom de febră hemoragică acută
-
febră (minimum 38˚C) + hemoragii(5).
Febră hemoragică cu sindrom renal de etiologie hantavirală(20,21)
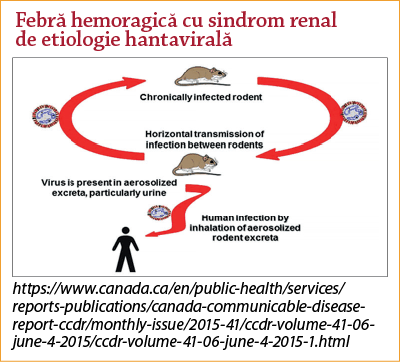
Zoonoză cu debut brusc, caracterizat prin febră, durere lombară, manifestări hemoragice de diferite grade şi implicare renală.
Etiologie – familia Bunyaviridae – virusul Hantaan (Asia) şi virusul Dobrava (Balcani).
Rezervor – mamifere mici, virionii excretaţi de rozătoarele infectate prin salivă, urină şi fecale.
Contaminare – inhalarea aerosolilor din excrementele uscate, inoculare conjunctivală şi prin leziuni ale pielii sau muşcătură de rozătoare.
Incidenţa – 200000 de cazuri anual (Europa Centrală şi de Est, Asia de Est).
Definiţia de caz – debut brusc cu febră înaltă, frisoane, cefalee, greaţă, vărsături, dureri dorsale, lombare şi musculare, hemoragii, subconjunctivale, epistaxis, erupţie peteşială, gingivoragii, hematemeză, melenă şi semne de nefroză/nefrită acută.
Caracterizată de cinci faze clinice:
1. Febrilă – 3-7 zile, febră, cefalee, anorexie, durere abdominală/lombară, greaţă, vomă, peteşii şi conjunctivită.
2. Hipotensivă – de la câteva ore la 3 zile, HTA până la şoc şi manifestări hemoragice mai pronunţate.
3. Oligurică – 3-7 zile, TA se normalizează, greaţă şi vomă persistentă, hemoragii severe, oligurie. Rata de fatalitate este între 5% şi 15%.
4. Diuretică – durează până la 2-3 săptămâni, prognostic bun, probleme clinice: deshidratare, infecţii secundare.
5. Convalescenţă – săptămâni sau luni.
În concluzie, dacă vom avea la cabinet pacienţi refugiaţi, vom completa fişa din Anexa 1 privind triajul epidemiologic şi vom raporta către DSP cazurile suspecte.
Conflict of interests: The author declares no conflict of interests.

Bibliografie
-
https://data2.unhcr.org/en/situations/ukraine
-
https://www.news.ro/social/dan-carbunaru-acest-moment-circa-80-000-cetateni-ucraineni-au-ales-ramana-romania-30-000-copii-unii-dintre-au-preluati-grija-structurilor-specializate-statului-roman-1922401619592022031420643612
-
Ministerul Sănătăţii/DGAMMUPSP - Adresa cu caracter urgent nr. 478/24.02.2022.
-
https://www.ecdc.europa.eu/sites/default/files/documents/communicable-disease-threats-report-19-feb-2022_0.pdf
-
Adresa INSP-CNSCBT nr. 4089 din 01.03.2022 privind refugiaţii.
-
https://apps.who.int/immunization_monitoring/globalsummary
-
Tratat de Pediatrie vol 4, Boli infecţioase sub redacţia conf. dr. Claudiu Taindel, Editura Medicală, Bucureşti, 1984.
-
https://ro.wikipedia.org/wiki/Tuse_convulsiv%C4%83
-
https://www.klinikadigjitale.net/en/difteria/
-
https://www.msdmanuals.com/es-cr/professional/enfermedades-infecciosas/bacilos-grampositivos/difteria
-
https://apps.who.int/immunization_monitoring/globalsummary/incidences?c=UKR
-
https://reliefweb.int/sites/reliefweb.int/files/resources/ukraine-phsa-shortform-030322.pdf
-
https://www.mediclin.ro/anticorpi-anti-rubella-ig-g.html;
-
http://www.myshared.ru/slide/1099055/;
-
https://www.cdc.gov/measles/symptoms/photos.html
-
https://www.nhs.uk/conditions/rubella
-
https://www.healthline.com/health/rubella
-
https://soundofscience.info/vaccinuri-poliomielita/simptomi-poliomielita/
-
https://raportuldegarda.ro/eradicare-africa-poliomielita/
-
https://www.canada.ca/en/public-health/services/reports-publications/canada-communicable-disease-report-ccdr/monthly-issue/2015-41/ccdr-volume-41-06-june-4-2015/ccdr-volume-41-06-june-4-2015-1.html
-
Metodologia de supraveghere regională a febrei hemoragice cu sindrom renal de etiologie hantavirală – CNSCBT.
Articole din ediţiile anterioare
Diabetul gestaţional - efectele asupra mamei și copilului
Diabetul gestațional afectează 3-9% din sarcini. Implicațiile acestuia pentru viitorul mamei și al copilului sunt uriașe, întrucât crește riscul c...
Sindromul hemolitic-uremic, date necesare practicianului
Sindromul hemolitic-uremic este o boală ce atinge întregul organism, produsă prin afectarea vaselor mici de sânge, din cauza efectului unei toxine....
Preeclampsia - diagnostic diferenţial cu alte forme de hipertensiune arterială în sarcină
Afecțiunile hipertensive în sarcină, inclusiv preeclampsia, implică o rată crescută de complicații de până la 10% la nivel mondial și reprezintă un...
Vaccinul - vinovatul de serviciu?
Este imposibil să-ți imaginezi, de pe băncile Facultății de Medicină, dar chiar și ca medic rezident în Medicina de familie, ce provocare reprezint...