The authors present three cases that required emergency admission for rapidly aggravating dyspnoea and severely impaired deglutition of sudden onset in patients treated with Coumarin derivatives, and/or antiplatelets for potential risk of thrombotic vascular events. The problems in establishing a diagnosis and differential diagnosis, the complexity of emergency therapy and the management of medication during hemostasis required a multidisciplinary team of specialists in ENT, Intensive Care, Cardiology, Imaging and Laboratory Medicine. The article highlights the ENT emergency management issues in these cases with a complex pathological background, which have in common the necessity to offer assistance and secure breathing for pharyngolaryngeal dyspnoea.
Hematom disecant cervical asociat cu administrarea de medicaţie orală anticoagulantă şi/sau antiagregantă: 3 cazuri clinice
Cervical dissecting hematoma associated with the use of oral anticoagulant and/or antiplatelet therapy: three clinical cases
First published: 24 septembrie 2016
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.32.3.2016.149
Abstract
Rezumat
Autorii prezintă 3 situaţii care au impus internare de urgenţă pentru dispnee rapid agravată şi tulburare severă de deglutiţie brusc instalată la pacienţi trataţi cu derivaţi cumarinici şi/sau antiagreganţi plachetari indicaţi pentru potenţial risc vascular trombotic. Problemele de diagnostic pozitiv şi diferenţial, complexitatea terapiei de urgenţă şi managementul medicaţiei cu acţiune pe timpii hemostazei au implicat munca în echipa pluridisciplinară cu specialişti ORL, ATI, Cardiologie, Imagistic[ şi Laborator. Articolul evidenţiază prioritar aspectele legate de urgenţa ORL la aceste cazuri cu fond patologic complex care au în comun nevoia de asistență şi securizare respiratorie pentru dispnee de cauză faringolaringiană.
Introducere
Anticoagulantele orale şi antiagregantele plachetare sunt o necesitate în varii condiţii, ce reclamă terapie sau profilaxie antitrombotică. Recomandările sunt algoritmate în protocoale-ghid internaţional agreate şi vizează pacienţi din varii sectoare de patologie medicală, chirurgicală, ortopedică, cardiologică, neurologică, obstetricală sau chiar pediatrică sau neonatologică(1). Supradozarea sau condiţii particulare ce ţin de teren (inclusiv vârsta), regim alimentar sau interferenţe medicamentoase pot genera accidente hemoragice cu risc vital(2,3). Cazurile prezentate sunt o exemplificare a acestui aspect şi ilustrează complexitatea evaluării risc-beneficiu cu privire la terapia antitrombotică.
Cazul 1
Un pacient de sex masculin, de 71 de ani, se prezintă în UPU a spitalului orăşenesc de proximitate cu domiciliul pentru disfagie cu odinofagie extremă, brusc instalată şi rapid agravată, aparent declanşată de un bol alimentar insuficient preparat (pacient edentat parţial). Evenimentul a survenit la 4 ore de la ingestie.
De notat: factori de risc cardiovascular prezenţi şi stent coronarian plasat în urmă cu 6 luni, status pentru care pacientul era tratat cu dublu antiagregant plachetar (acid acetilsalicilic şi clopidogrel).
Apariţia dispneei progresive în evoluţie conduce la transferul pacientului în centrul de chirurgie vasculară care a plasat stentul. Evaluarea cardiologică exclude însă un nou eveniment coronarian şi declară pacientul stabil cardiovascular. Inspecţia pacientului constată în evoluţie tumefacţie anterocervicală cu echimoză cervicală anterolaterală fuzată presternal. Ecografia Doppler vasculară efectuată infirmă hematom sau extravazare sangvină la nivelul vaselor mari cervicale. Examenul CT cu contrast efectuat în urgenţă descrie proces înlocuitor de spaţiu hipocaptant cervico-mediastinal interpretat ca tumoră faringiană de perete posterolateral protruzivă în lumen cu obstrucţie importantă şi extensie în musculatura adiacentă, cu multiple adenopatii jugulo-carotidiene bilaterale, cu acumulare tisulară în mediastinul posterior, ce înglobează esofagul pe toată lungimea şi manşonează versantul posterior traheal; în plus, proces important infiltrativ în ţesuturile musculoadipoase cervicale şi grăsimea mediastinală.
Rezultatul imagistic, dispneea şi disfagia conduc la transferul pacientului în urgenţă la serviciul de gardă ORL, cu suspiciunea de tumoră faringiană extinsă şi adenopatii cervico-mediastinale, cu necroză la nivelul ganglionilor laterocervicali drepţi.
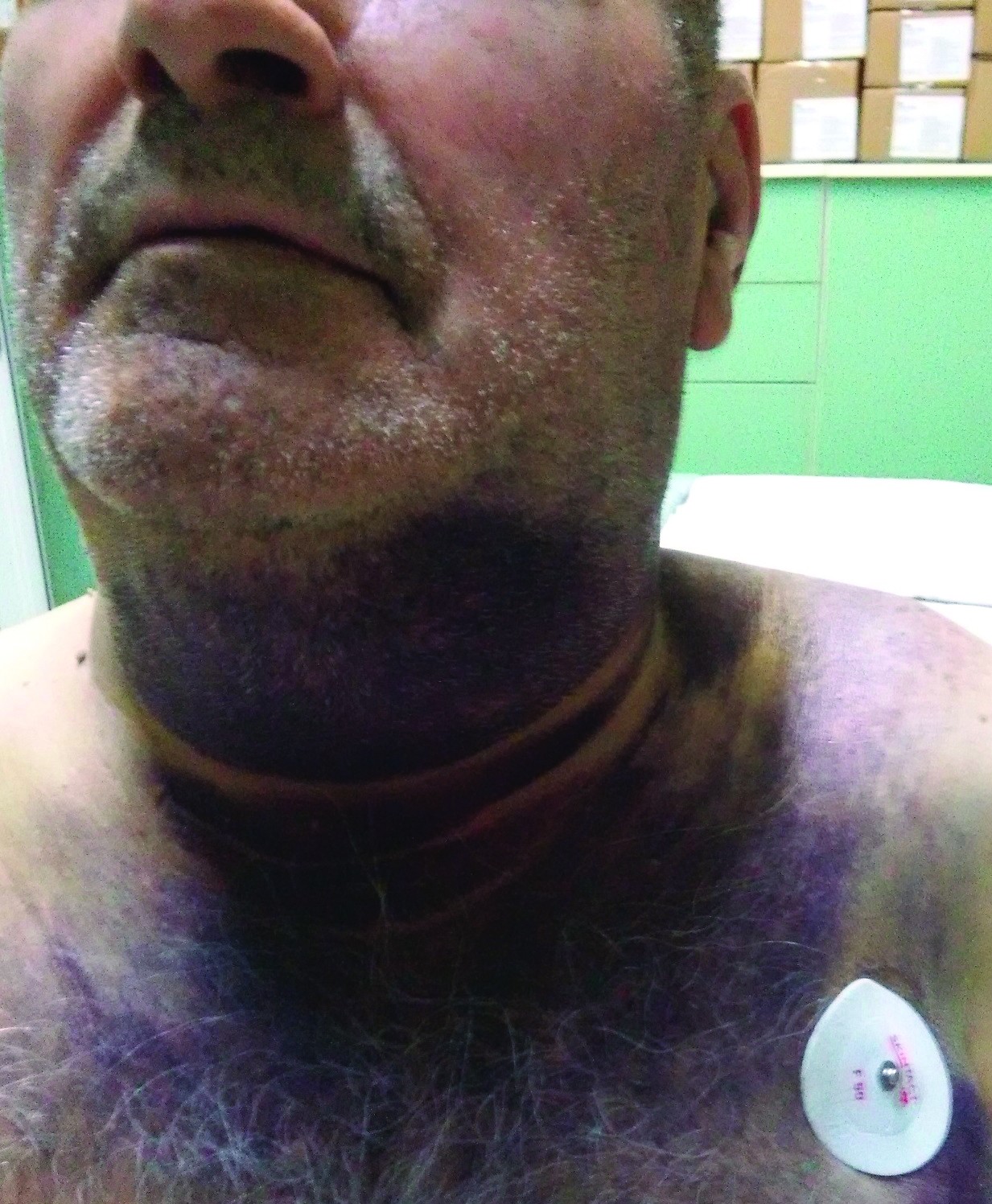
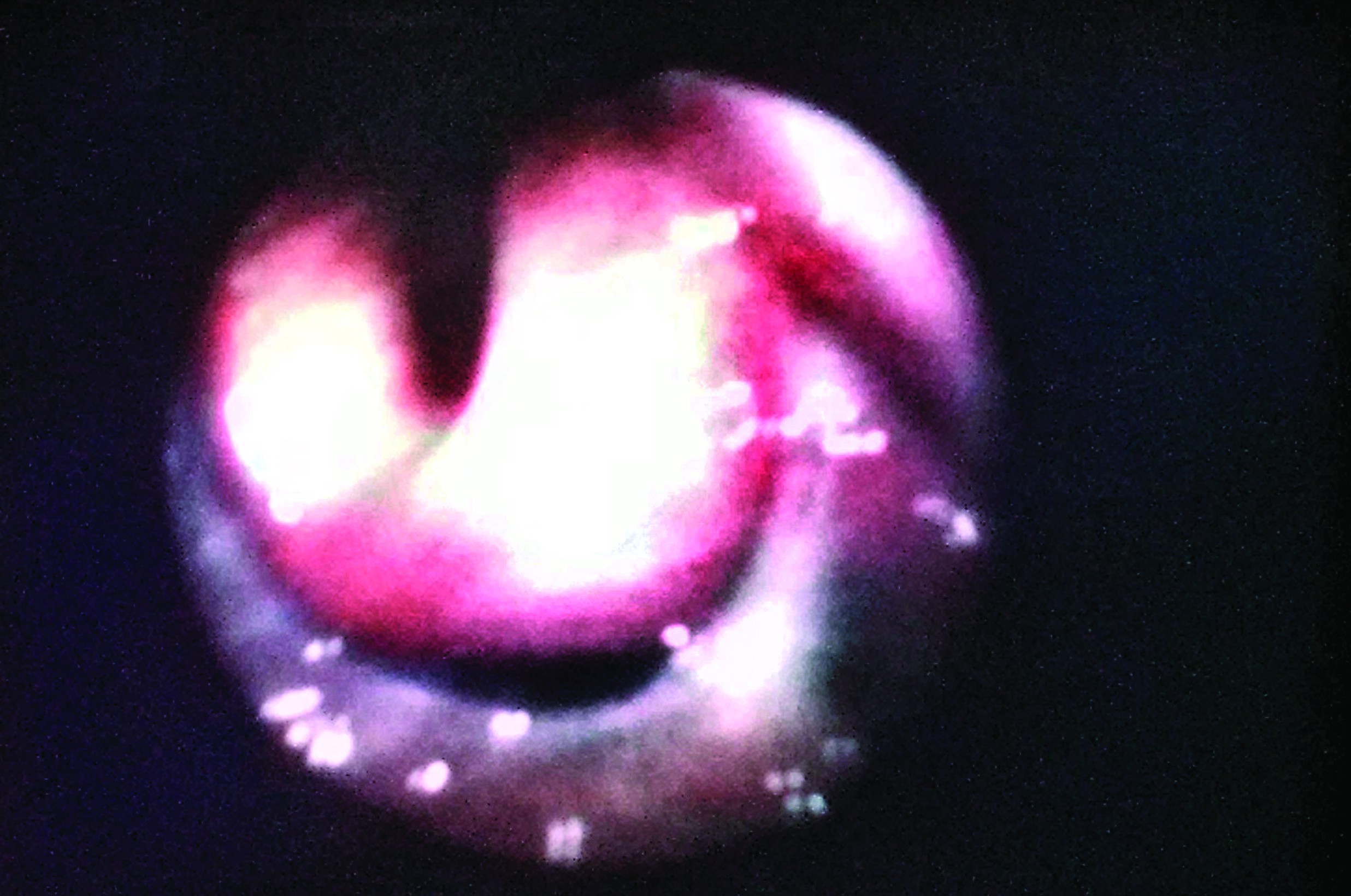
Examenul la prezentare relevă: pacient dispneic cu tiraj şi cornaj, cu disfagie absolută, sialoree, tuse barbotată şi atitudinea capului în flexie. Inspecţia constată deformarea regiunii anterocervicale, fără durere spontană sau la palpare, fără fluctuență; tegumentele prezintă aspect echimotic ce coboară presternal (figura 1). Examinarea clinică ORL şi fibroscopia nazo-faringo-laringiană arată hematom masiv de perete posterior şi lateral faringian, epiglota împinsă şi deformată de colecţia hematică hipofaringiană; glota dificil de examinat - cu diametru util respirator moderat diminuat; respiraţie posibilă prin structurile decalate, dar dispnee agravată de staza salivară şi fenomene de aspiraţie salivară transglotică (figura 2).
Se decide internarea cu diagnosticul de hematom gigant cervical fuzat mediastinal şi se accesează protocolul de terapie intensivă pentru incident sever hemoragic, asociat cu tratament antiagregant plachetar. Evoluţie lent favorabilă, cu amendarea progresivă a dispneei în prima etapă şi apoi ameliorarea tulburărilor de deglutiţie (după 48 de ore). Transfer din STI în secţia ORL după 72 de ore şi externare după 10 zile cu CT de control cu contrast care demonstrează rezoluţia cvasicompletă a procesului înlocuitor de spaţiu şi aspect normal oncologic cervico-mediastinal (imagine centimetrică de 2,5/1,3/2,6 cm posterolateral de lobul stâng tiroidian hipercaptantă pentru substanţa de contrast) fără mase adenopatice cervicomediastinal.
În timpul internării s-au efectuat investigaţii hematologice suplimentare pentru eventuala patologie de calitate trombocitară sau altă verigă a hemostazei afectate - cu rezultat negativ.
Externare cu reevaluarea schemei de tratament cardiologic şi recomandarea de monitorizare cardiovasculară.
Cazul 2
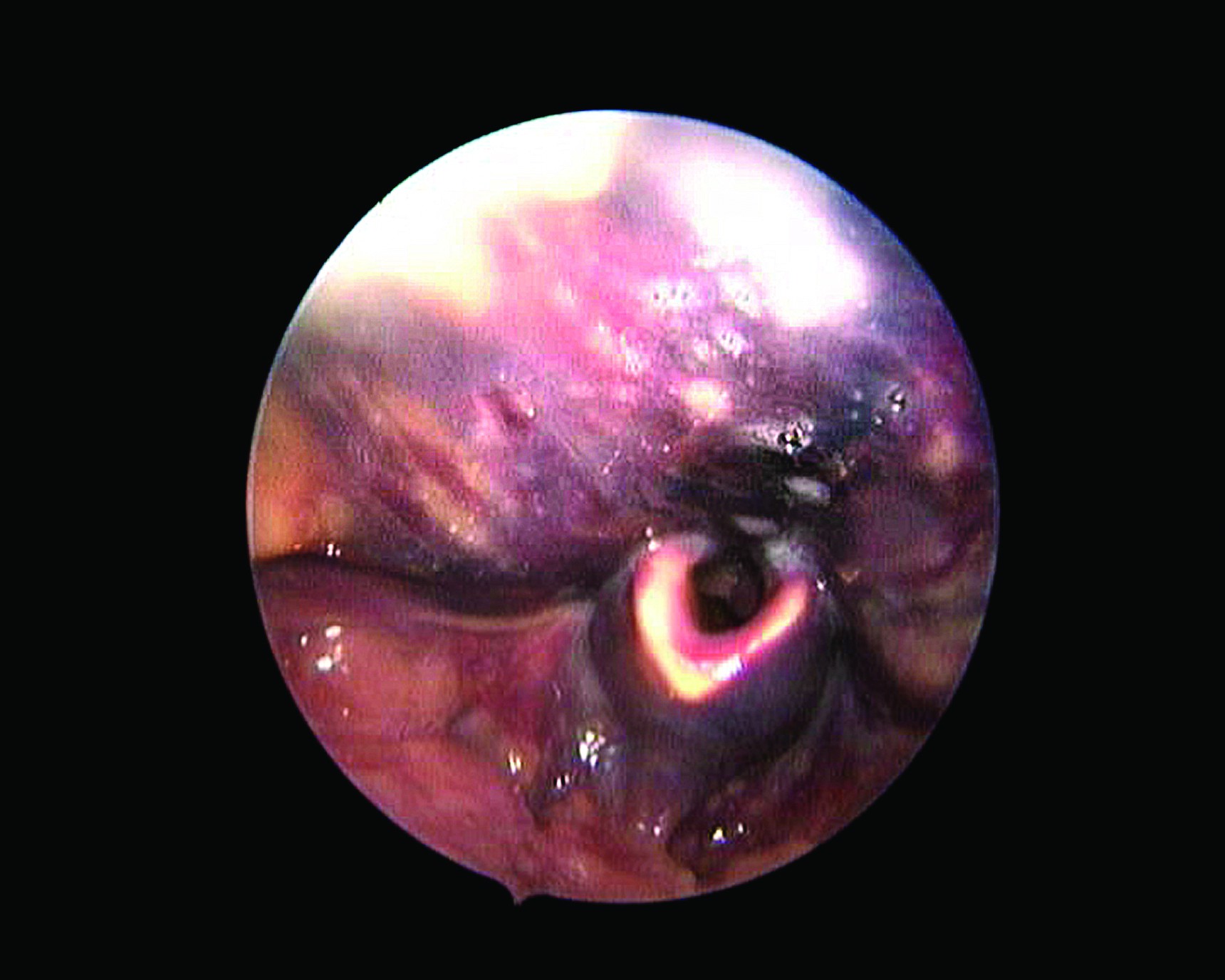
Un pacient de sex masculin, în vârstă de 63 de ani, este admis în urgenţă pentru hematom de planşeu bucal pus în relaţie cu un eventual traumatism la manevrarea protezei dentare. De menţionat - AVC sechelar vechi de 1 an, cu afazie şi hemiplegie dreaptă, HTA, fibrilaţie atrială, demență mixtă, hepatopatie toxic-nutrițională; menţionăm că pacientul se află în tratament cu anticoagulant oral şi antiagregant plachetar. La internare - sânge incoagulabil, pacient cu dificultăţi de deglutiţie, fără dispnee. Se iniţiază tratamentul pentru situaţii de supradozaj cumarinic asociat cu antiagregant plachetar, dar evoluţia este defavorabilă, cu apariţia dispneei inspiratorii şi demonstrarea fibroscopică a extensiei hematomului către axul hipofaringolaringian (figura 3).
Continuarea tratamentului în STI produce ameliorare locală şi implicit respiratorie după 48 de ore, amendarea tulburărilor de deglutiţie după 4 zile, externare la 6 zile.
Cazul 3
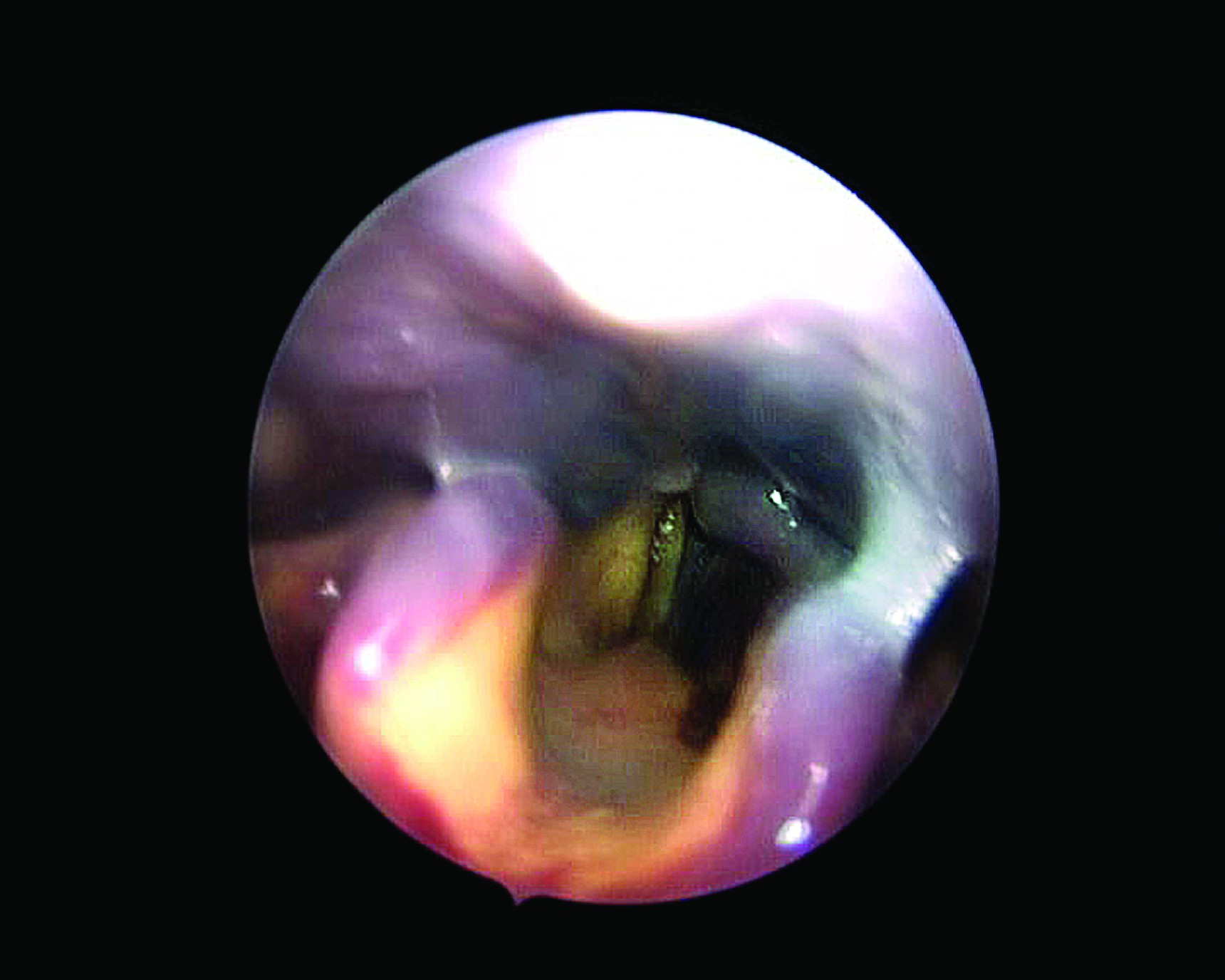
Un pacient de sex masculin, în vârstă de 80 de ani, cu fond patologic complex (HTA, fibrilaţie atrială, adenocarcinom rectal, anemie refractară) se prezintă în gardă pentru dispnee. De notat - tratament anticoagulant oral, monitorizarea INR neglijată de 6 luni. Examinarea ORL relevă hematom gigant al etajului hipofaringian şi supraglotic, cu stază salivară importantă şi fenomene de aspiraţie salivară transglotică. Glota cu spaţiu respirator relativ bun, deşi redus discret prin efect compresiv de vecinătate (figura 4). APTT la admisie 135,2 s.
Internare în STI cu evoluţie favorabilă, transfer în secţia ORL după 24 de ore, amendarea semnelor obiective, a tusei şi a tulburărilor de deglutiţie după 6 zile, externare după 7 zile.
Discuţii şi concluzii
Elementul comun al acestor cazuri este riscul implicat de asociere a tratamentului anticoagulant şi antiagregant la diferite condiţii patologice.
Dispneea şi tulburarea de deglutiţie impun asistarea respiratorie, iar perspectiva intubaţiei orotraheale sau traheotomia în condiţia dificilă a hemostazei afectate şi a hematomului compresiv cervical particularizează aceste cazuri(4). Aplicarea promptă a tratamentului specific a evitat gesturi disperate de securizare respiratorie.
Trebuie însă subliniat că unii dintre pilonii acestui tratament sunt oprirea medicaţiei antitrombotice şi corectarea hemostazei. Aceste gesturi aduc implicit risc trombotic coronarian sau cerebral, care trebuie pus în balanţă cu riscul hemoragic ce complică fatal evoluţia acestor patologii(3).
Bibliografie
2. EHRA practical guide on the use of new oral anticoagulants, European Heart Rhytm Association Practical Guide Oxford University Press 15 may 2013.
3. Medicină Internă 2015 vol. XII nr. 6: Nicolae C. et al.: Comorbidităţi ale pacienţilor vârstnici cu fibrilaţie atrială nonvalvulară şi decizia anticoagulării permanente cu antivitamine K în practica medicală.
4. Levine A.I. et al. Anesthesiology and Otolaryngology Springer 2013 pp.108-109.