The somatoform syndrome is more frequently associated with major depressive episode than with other psychiatric disorders. The chronic fatigue syndrome has been proven to be one common element for both forms of psychopathology. This study, realized on a lot of clinical patients (26 subjects: 12 women, 14 men, mean age of 35 years old) with major depressive episode, emphasizes a correlation between depression levels and somatization, as well as between depression and fatigue (operationalized by one of SOMS-7 items). There is a high correlation between the scores obtained for Beck Depression Inventory and those for SOMS-7 (rho=.655, p<0.01) and SOMS-2 (rho=.533, p<0.01) scales of somatization. It was not identified a significant correlation between BDI scores and SAS scale scores representing a somatic amplificatory coping style. The results demonstrate a highly significant correlation between fatigue and somatoform disorder (rho=.653, p<0.01), fatigue and depression (rho=.469, p<0.05), as well as between the somatic amplificatory coping style and fatigue (rho=.546, p<0.01). The only reliable predictor of high levels of depression is proven to be the score at SOMS-7 scale (beta=0.700, p<0.05). There is also a slight tendency for women to develop a chronic somatoform disorder and to manifest a somatic amplificatory coping style comparative with men, as demonstrated by statistical significant differences between men and women for both SOMS-2 scale (U=41.5, p<0.05) and SAS scale (U=43.5, p<0.05) scores.
Implicaţii practice ale comorbidităţii dintre episodul depresiv major și somatizare
Practical implications of comorbidity between major depressive episode and somatization
First published: 15 noiembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Psih.50.3.2017.1230
Abstract
Rezumat
Sindroamele de somatizare sunt mult mai frecvent asociate cu episodul depresiv major decât cu alte tulburări psihiatrice. Elementul comun al legăturii dintre cele două forme psihopatologice este reprezentat de sindromul cronic de oboseală. Prezentul studiu clinic realizat pe un lot de pacienţi (26 de subiecţi; 12 femei, 14 bărbaţi, cu o vârstă medie de 35 de ani) cu episod depresiv major a urmărit, pe de o parte, corelaţia între nivelul de depresie şi somatizare, iar pe de altă parte, corelaţia dintre depresie şi oboseală (operaţionalizată prin scorul obţinut la SOMS-7). A fost constatată o corelaţie crescută între scorul obţinut la aplicarea chestionarului Beck de depresie şi scorul la scala de somatizare SOMS‑7 (rho=.655, p<0,01) şi SOMS‑2 (rho=.533, p<0,01) . Rezultatele obţinute au demonstrat o corelaţie crescută între oboseală și tulburările de somatizare (rho=.653, p<0,01), oboseală şi depresie (rho=.469, p<0,05), precum si între oboseală şi un stil de coping de amplificare somatosenzorială (rho=.546, p<0,01). Un predictor sigur al unui nivel crescut de depresie este reprezentat de valori crescute ale scorului obţinut la SOMS-7. S-a constatat, de asemenea, o tendinţă mai crescută a femeilor de a dezvolta o tulburare cronică de somatizare şi de a manifesta un stil de coping amplificator somato-senzorial comparativ cu bărbaţii, demonstrată statistic prin diferenţe semnificative a scorurilor obţinute la cele două scale: SOMS‑2 (U=41,5, p<0,05) şi SAS (U=43,5, p<0.05).
Introducere
O problemă frecvent întâlnită în context medical este aceea a exprimării la nivel somatic a conflictelor psihologice. Orice tratament simptomatic va fi administrat pacientului în această situație, nu va duce la îmbunătățirea stării pacientului. Dimpotrivă, în timp, acesta își formează un stil amplificator de coping sau dezvoltă alte simptome psihiatrice din categoria anxietate-depresie, inducând o evoluție cu un prognostic agravat.
Cercetarea de față investighează modul în care menținerea unei activări fiziologice crescute caracteristice somatizatorilor (somatizare considerată drept consecință a unui stil de coping amplificator) se relaționează cu evoluția și complicațiile pacienților cu tulburare depresivă majoră. Pornind de la premisa comorbidității crescute între somatizare și depresia majoră, adesea se dovedește a fi dificil de stabilit care dintre cele două afecțiuni se manifestă prima. De altfel, este la fel de importantă și sublinierea unei comorbidități semnificative a somatizării și cu alte afecțiuni psihiatrice: distimia, tulburarea de panică, fobia socială, abuzul de alcool etc. Unii autori consideră sindroamele somatice funcționale drept factori de risc pentru alte afecțiuni psihiatrice, prin asocierea cu sindromul de oboseală cronică potențându-se reciproc (Creed, F.H., 2013).
În încercarea de explicare a mecanismelor subsidiare depresiei, au fost emise numeroase teorii. În psihologie, cea mai cunoscută și acceptată paradigmă actuală este teoria cognitivă, a cărei dogmă centrală susține că emoția este postcognitivă. În viziunea acestei teorii, depresia se presupune că are un determinism bine cunoscut, în spatele acestuia stând cogniția ca element de interes fundamental pentru intervenția cognitiv-comportamentală. „Cogniția influențează emoția și comportamentul“ este asumpția de bază a cognitivismului, astfel încât eforturile psihoterapiei sunt îndreptate spre activitatea cognitivă a pacientului, care poate fi observată și modificată, ameliorând, în acest fel, simptomatologia clinică.
Teoria cognitivă a depresiei are la bază modelul stresului, acesta contribuind din plin la dezvoltarea tulburării depresive prin formarea unui stil atribuțional negativ, pe de o parte, și ruminativ, pe de altă parte (Băban, 1998; Aranda și colab., 2001; Carver și colab, 1989).
Somatizarea
Sunt oare tulburările psihosomatice (TPS) un mod de răspuns al persoanei – considerată ca unitate somatopsihică – la evenimentele psihotraumatizante ale vieții? Se pare că, în sens larg, tulburarea psihosomatică este o afecțiune somatică determinată de factori psihotraumatizanți afectivi, iar în sens restrâns reprezintă sindroame clinice în care influența factorilor psihici este net delimitată din punct de vedere clinic.
Acest grup de afecțiuni nu trebuie privit ca întâmplător; el se raportează la tipul de personalitate a bolnavului, la o anumită constituție somatopsihică, care vor determina un anumit tip de reacții ale individului. Prin urmare, este vorba despre o anumită „vulnerabilitate emoțională“, pusă în evidență în condiții de stres. În concluzie, tulburările psihosomatice sunt tulburări de ordin funcțional, care din punct de vedere clinic pot avea fie un aspect predominant somatic, fie unul predominant psihic. Emoția joacă rol de factor declanșator al tulburărilor psihosomatice care devin apoi oglinda dezechilibrului emoțional al individului (Colby și colab., 1999; Epstein și colab., 1999; Rief & Hiller, 1999; Rief & Auer, 2001).
În absența unui suport organic, interpretarea simptomatologiei somatice poate sugera prezența unor sindroame psihiatrice. Pacienții cu sindroame de somatizare nu au o veritabilă patologie fizică, însă conflictul psihologic are o manifestare somatică. Prevalența somatizării are două aspecte caracteristice:
- 14% dintre pacienții care se prezintă în ambulatoriile primare de specialitate întrunesc criteriile de diagnostic pentru sindroamele de somatizare (tulburarea de somatizare, tulburarea de conversie, durerea cronică, hipocondria).
- 19% dintre pacienți prezintă simptome fizice neexplicate din punct de vedere clinic.
Etiologia sindroamelor de somatizare este încă neclară, implicând o varietate de factori asociați a căror concurență va duce, în cele din urmă, la cristalizarea și manifestarea conflictului psihologic (Colby și colab., 1999; Epstein și colab., 1999; Rief & Hiller, 1999; Rief & Auer, 2001). Abordarea pacientului din perspectivă psihosomatică presupune o considerare globală a acestuia, atât din punct de vedere somatic, cât și psihic.
DSM-IV (1980) prezintă tulburările somatoforme ca o categorie de tulburări caracterizate printr-un pattern simptomatic înțeles și explicat printr-o multitudine de factori ca: stresul, modelul parental, influențele culturale, factorii psihologici sau vulnerabilitatea de organ. Dintre acestea, stresul are un rol aparte, în special stresul familial fiind considerat una dintre cele mai comune cauze ale TPS în copilărie și adolescență. Tulburarea de conversie la această vârstă este corelată frecvent cu abuzul sexual sau fizic. Ulterior, stresul vieții cotidiene (socioprofesional) este corelat cu tulburarea psihosomatică.
Kirmayier și Young (1998) afirmă că implicarea factorilor culturali este importantă în etiopatogenia TPS, relatând faptul că există simptome diferențiate cultural într-o proporție de peste 30% la pacienții spitalizați aparținând unor culturi diferite (India, Italia, Zimbabwe, Brazilia). Autorii, în urma studiului efectuat, au scos în evidență rolul factorului etnic ca variabilă în determinarea somatizării. Populația asiatică și cea africană raportează mai frecvent anumite tipuri de senzații fizice – ca arsuri la nivelul mâinilor sau picioarelor, senzația de furnicături sau senzația de „piele de gâscă“ – comparativ cu populația occidentală.
Factorii psihologici implicați în somatizare sunt: stilul de coping represiv, persistența unor afecte negative, neuroticismul ca trăsătură de personalitate, evenimente psihotraumatice (prezente sau trecute) (Remschmidt și colab., 2000, după Rief & Auer, 2001).
Deci somatizarea e definită ca o tulburare funcțională amplă și prelungită, de cauză psihică, având manifestări fizice (somatice) reversibile sau ca un grup eterogen de manifestări somatice care nu au la bază afecțiuni fizice, dar sunt considerate a fi o manifestare în stil somatic a unui conflict psihic, și care include ca linii generale de diagnostic următoarele:
- rezultate normale la examinările clinice și paraclinice;
- simptome multiple neexplicate;
- utilizarea crescută a serviciilor de sănătate;
- prezența unui pattern comportamental specific (grijă sau preocupare permanentă pentru starea de sănătate) în istoria individuală sau familială (Colby și colab., 1999; Epstein și colab., 1999; Rief & Hiller, 1999).
Depresie și somatizare
Este esențial să amintim că depresia mascată are un tablou clinic dominat de simptome somatice, în principal de durere cu diverse localizări, de fatigabilitate, anhedonie, pesimism etc. Pacienții cu această formă clinică de depresie, căreia îi sunt caracteristice simptome ca durerea cronică și oboseala, care orientează diagnosticul în primul rând spre tulburarea algică (categorie diagnostică a tulburărilor funcționale), se prezintă în primul rând la medicul de familie sau la internist, care de cele mai multe ori, în algoritmul lor de diagnoză, nu consideră depresia. Astfel, această categorie de pacienți va efectua un număr mare de investigații paraclinice și va consuma tratamente costisitoare până să ajungă la psihiatru sau la psiholog. Relația dintre depresie și oboseală cronică a fost studiată de numeroși autori, dintre care îl amintim pe Lavidor (2002), ale cărui rezultate arată că măsurarea nivelului cortizolului seric după testul de supresie cu dexametazonă nu este un parametru predictor pentru oboseală, în timp ce Inventarul de Depresie Beck (Beck și colab., 1988) poate fi considerat un predictor independent și semnificativ al sindromului de oboseală cronică, entitate diagnostică reclamată astăzi de psihosomatică. În mod similar, este de așteptat ca niveluri crescute de oboseală să fie relaționate cu niveluri ridicate de depresie. Întrucât oboseala (sindromul de oboseală cronică) este un construct diagnostic apartenent tulburării psihosomatice, este evident că nivelurilor ridicate de oboseală li se vor asocia și alte forme de somatizare.
Lloyd (1989, după Barsky & Borus, 1999) descrie somatizarea ca un pattern comportamental bine delimitat, implicat în prezentarea distresului psihologic perceput și descris într-o manieră somatică: insomnie, fatigabilitate, simptome respiratorii și gastrointestinale etc. Cu toate că mare parte a simptomatologiei somatizării și sindromului cronic de oboseală este superpozabilă, cele două sunt considerate în prezent entități diagnostice separate. Wood, Goepfert și Edwards (1991) au găsit că prezența somatizării și a depresiei asociate presupune în antecedentele pacientului diagnosticul sindromului de oboseală cronică. În declanșarea somatizării, sindromul de oboseală cronică, alături de durerea cronică psihogenă, pe termen lung poate juca un rol decisiv în asocierea cu depresia și anxietatea (McBeth, J., 2015). Sindromul de oboseală cronică, având o etiologie complexă, poate genera dezvoltarea unui pattern specific somatizării, care mai apoi poate duce la activarea altor condiții psihiatrice latente (Leone, S.S., 2010). În concluzie, este evident faptul că somatizarea este o condiție psihică frecvent asociată cu prezența altor afecțiuni psihiatrice, în special anxietatea și depresia. În fața atâtor evidențe este imposibil să nu se remarce faptul că oboseala (fără suport somatic) poate fi considerată veriga de legătură în relația de comorbiditate dintre depresie și somatizare.
În egală măsură, este important de precizat faptul că pacienții cu sindroame de somatizare prezintă o incidență mai crescută a unor tipuri sau trăsături de personalitate, ca tipul A psihocomportamental sau neuroticismul, caracteristici frecvent asociate cu depresia.
Vulnerabilitatea psihică la stres apare ca un element favorizant pentru bolile psihice. Anxietatea prelungită duce la starea de stres, care este o condiție fiziologică identificabilă, cu cauze psihologice și consecințe. Pentru psiholog, cunoașterea patternurilor adaptative ale pacientului este importantă atât în evaluarea prognosticului, cât și în aprecierea corectă a complianței terapeutice. Stilul de coping caracteristic somatizatorilor are multe valențe comune cu cel dezvoltat în mod curent de către depresivi (Ax și colab., 2001; Barsky & Borus, 1999; Farooq și colab., 1994).
Metodologia cercetării
Obiectivul principal al cercetării de față se referă la încercarea de a stabili dacă există o relație clinică și statistic semnificativă între depresia majoră și somatizare, considerând că înregistrarea unor scoruri crescute de somatizare este un indicator predictiv puternic pentru tulburarea depresivă majoră. Aspectul somatoform al depresiei, ca urmare a focalizării pacientului pe spectacolul somatic, poate fi considerat un factor de risc major pentru recurența și cronicizarea depresiei.
Designul cercetării – ipotezele propuse pentru a fi testate sunt următoarele:
- Nivelurile ridicate de somatizare evidențiate prin utilizarea unor instrumente de screening diagnostic sunt direct proporționale cu scoruri crescute de depresie.
- Presupunerea unei legături direct proporționale între existența unui stil de coping amplificator și depresie.
- Oboseala, considerată drept concept de graniță, poate reprezenta o veritabilă verigă de legătură în comorbiditatea dintre depresie și somatizare.
- Prevalența somatizării, interesând cu precădere sexul feminin, presupune un coeficient de comorbiditate cu depresia diferențiat în funcție de gen.
Pentru testarea primelor trei ipoteze care presupun existența unei relații direct proporționale între depresie și somatizare, depresie și stil de coping amplificator, oboseală și depresie, respectiv oboseală și somatizare, s-a utilizat un design corelațional. În această etapă s-a urmărit verificarea relațiilor dintre variabilele implicate în cercetare: nivelul depresiei (operaționalizat prin scorul la Inventarul de Depresie Beck – BDI), nivelul somatizării acute (operaționalizat prin scorul la scala SOMS-7), nivelul somatizării cronice (operaționalizat prin scorul la scala SOMS-2), nivelul de amplificare somatică (operaționalizat prin scorul la scala SAS) și gradul de oboseală (operaționalizat prin scorul la itemul 30, care se referă la oboseală, al scalei SOMS-7).
Pentru testarea celei de-a patra ipoteze s-a utilizat un design cvasiexperimental, care a avut ca scop demonstrarea existenței unei diferențe semnificative din punct de vedere statistic privind nivelul de somatizare și amplificare somatică în funcție de gen. În acest scop s-a recurs la compararea rezultatelor obținute de bărbați și de femei la scalele de somatizare (SOMS-7 și SOMS-2) și de amplificare somatică (SAS), considerând genul drept variabilă clasificatorie. Variabilele măsurate au fost: nivelul somatizării acute, nivelul somatizării cronice și nivelul de amplificare somatică, care au fost operaționalizate prin scorurile la instrumentele precizate anterior.
Metodologie – pentru măsurarea variabilelor dependente din cadrul studiului corelațional, respectiv cel cvasiexperimental, au fost utilizate următoarele instrumente:
- Inventarul de Depresie Beck – unul dintre cele mai cunoscute și utilizate instrumente de psihodiagnostic în depresie.
- Scala de somatizare SOMS-2 – o scală de screening în tulburarea psihosomatică care operaționalizează somatizarea cronică (Rief, 2001).
- Scala de somatizare SOMS-7 – o scală care operaționalizează somatizarea acută, având o cotare valorică a simptomelor care s-au manifestat în ultimele șapte zile (Rief, 2001).
- Scala de amplificare somatosenzorială SAS (Barsky, 1999).
Eșantionul investigat a inclus 26 de subiecți cu vârsta medie de 35,35 ani (aria de vârstă a fost cuprinsă între 22 și 53 de ani, cu o abatere standard de 9,28 ani). Compoziția eșantionului, diferențiată în funcție de gen, a fost: 12 femei și 14 bărbați. În urma unui interviu clinic urmat de un consult psihiatric, toți subiecții au fost diagnosticați cu episod depresiv major, obținând, în final, un scor mediu de 28,08 la Inventarul de Depresie Beck (BDI), cu scoruri cuprinse între 19 și 48 și cu o abatere standard de 6,63.
Ca procedură de cercetare prezentată s-a utilizat o echipă de diagnostic interdisciplinar formată din psihiatri și psihologi a căror colaborare a dus la constituirea lotului folosit. Într-o primă fază s-a efectuat selectarea subiecților în urma unui interviu clinic și a consultului psihiatric, care au urmărit identificarea simptomatologiei patognomonice a depresiei majore. Într-o fază ulterioară s-au aplicat mai multe instrumente de psihodiagnostic, selectându-se însă acei pacienți care au avut scoruri ridicate la Inventarul de Depresie Beck (BDI). În concluzie, lotul de subiecți a fost selectat atât în funcție de criteriile de diagnostic ale depresiei majore, cât și în funcție de scorurile obținute la Inventarul de Depresie Beck. Apoi au fost aplicate scalele de somatizare și amplificare somatosenzorială (SOMS-2, SOMS-7, SAS), cea din urmă considerată ca operaționalizând un stil de coping amplificator.
Deoarece în urma realizării prelucrărilor descriptive s-au obținut distribuții ușor asimetrice pentru variabilele incluse în designul corelațional, s-a folosit ca valoare de referință valoarea mediană, iar pentru prelucrările inferențiale s-au utilizat probele neparametrice.
Rezultate
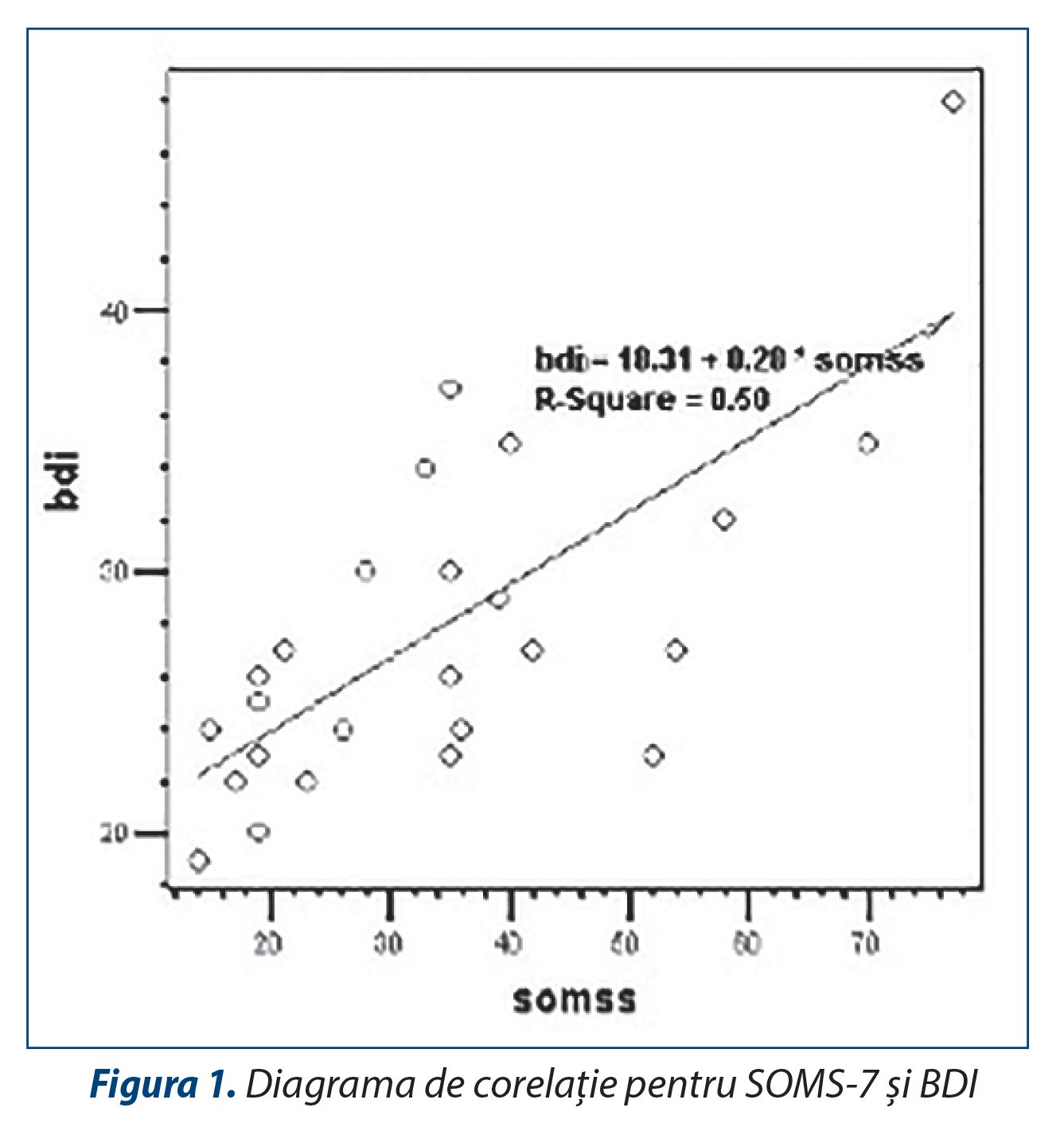
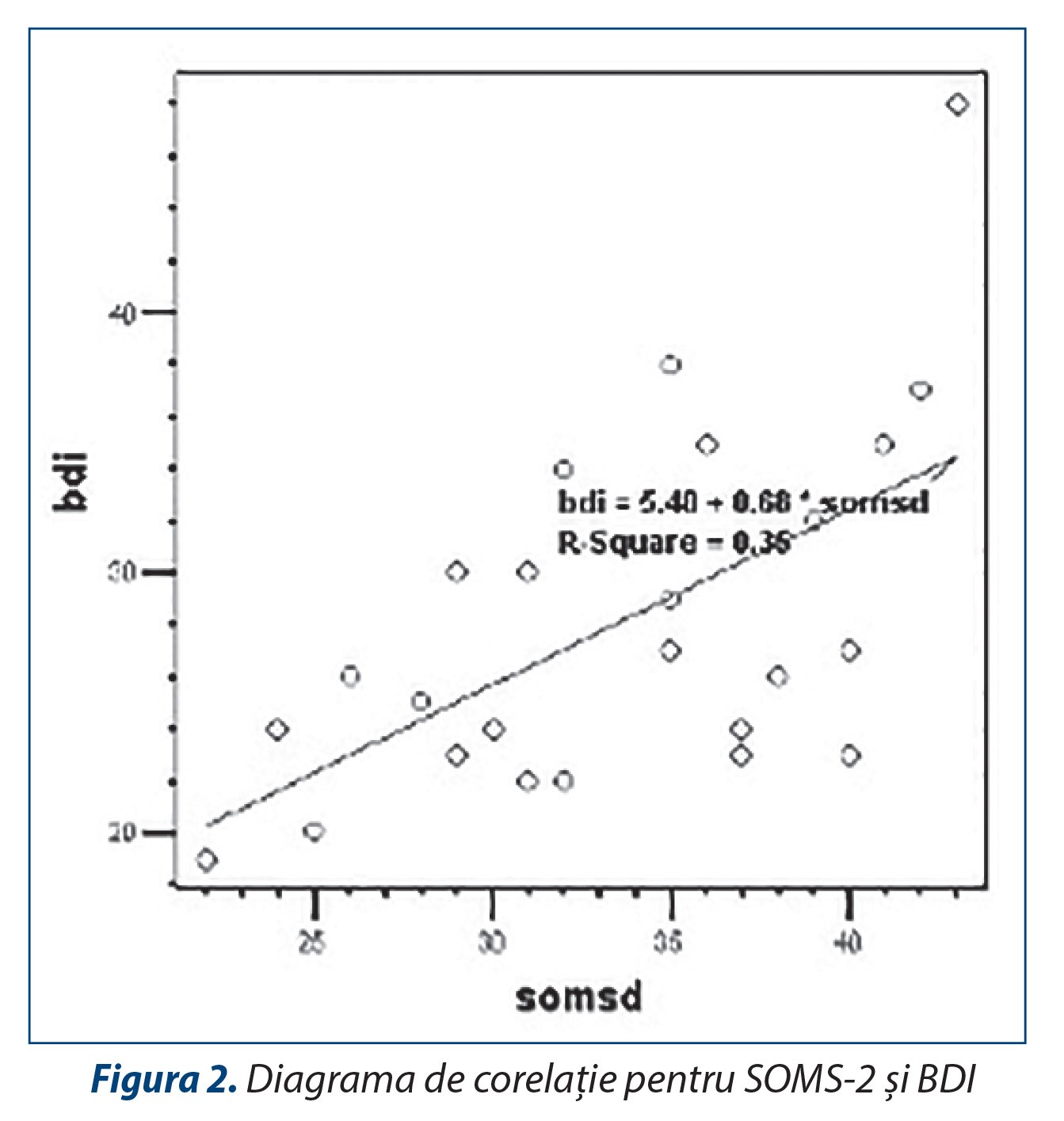
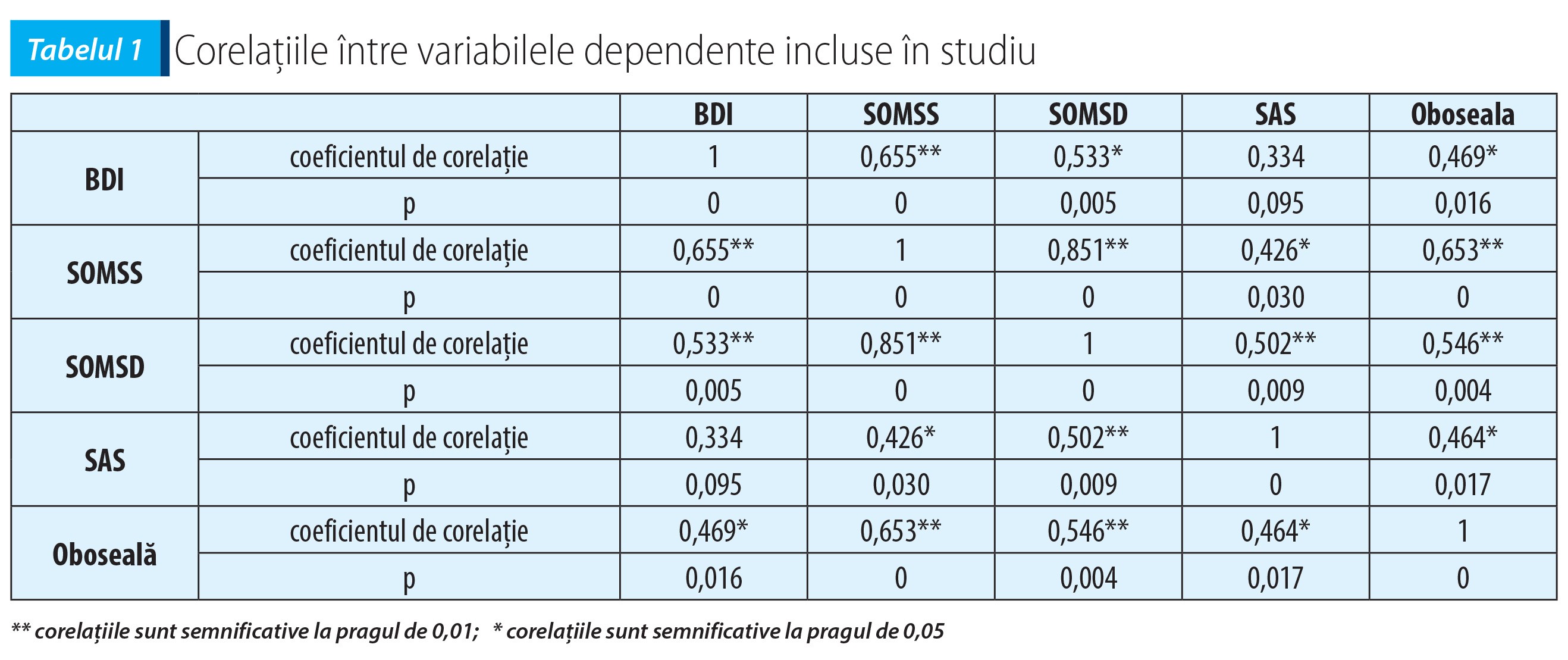
Relația dintre scalele de somatizare utilizate. Se constată o corelație semnificativă între cele două scale de somatizare SOMS-7 și SOMS-2, rho=0,851 la un prag de semnificație p<0,01. Acest rezultat evidențiază faptul că există o varianță comună de 72%, ceea ce reprezintă proporția în care instrumentele măsoară același lucru – nivelul de somatizare. O relație semnificativă a fost evidențiată și între nivelul curent de somatizare, operaționalizat prin scorurile la scala de somatizare SOMS-7 și stilul amplificator de coping, adică rezultatele la scala SAS: rho=0,426 pentru p<0,05. O corelație mai puternică, semnificativă la pragul p=0,01, s-a obținut între scorurile la scala SOMS-2 și cele de la scala SAS, unde avem rho=0,502. Prin urmare, varianța comună explicată este mai mare între SOMS-2 și SAS decât între SOMS-7 și SAS.
Relația dintre somatizare și depresie. Relația dintre depresia majoră și somatizare este susținută și de rezultatele acestui studiu. Am identificat în acest sens o relație pozitivă puternică între scorurile la Inventarul de Depresie Beck și scorurile la scalele de somatizare. Între scorurile la SOMS-7 și cele obținute la BDI corelația este rho=0,655, semnificativă la p<0,01, iar corelația obținută între rezultatele la SOMS-2 și rezultatele la BDI, chiar dacă este mai mică, rho=0,533, este semnificativă tot la pragul p<0,01.
Între coeficienții de corelație dintre scorurile obținute la Inventarul de Depresie Beck și SOMS-7 (rho=0,655) și BDI și SOMS-2 (rho=0,533) există o oarecare diferență, însă pragul de semnificație statistică între cele două asocieri este identic și foarte mic (p<0,01). Acest rezultat sugerează o comorbiditate puternică între depresia majoră și somatizare.
Relația dintre depresie și stilul amplificator de coping este ilustrată de corelația redusă între scorurile la BDI și respectiv SAS: rho=0,334, p>0,05. Acest rezultat poate fi consecința fie a unui număr prea mic de subiecți, insuficient pentru a putea demonstra existența unei relații între cele două variabile, fie a intervenției altor variabile (moderatoare). Prin urmare, există o probabilitate mai redusă de a exista o relație directă între depresie și stilul amplificator de coping comparativ cu nivelul de somatizare și depresie. Acest lucru este demonstrat, de fapt, și prin stabilirea unei ecuații de regresie în vederea stabilirii unui predictor valid pentru depresie.
Relația dintre oboseală și somatizare, respectiv depresie. Deoarece un simptom important în somatizare este oboseala, am verificat existența unei relații semnificative statistic între nivelul de somatizare și cel de oboseală raportat de subiecți. Am evidențiat o corelație semnificativă atât între scorurile la SOMS-7 și nivelul de oboseală (rho=0,653, p<0,01), cât și între scorurile la SOMS-2 și nivelul de oboseală (rho=0,546, p<0,01). Acest rezultat semnifică faptul că itemul (oboseala excesivă) se regăsește foarte bine în scorul total al testului. Oboseala, ca simptomatologie clinică, capătă astfel valoare clinică în sindroamele de somatizare. O relație semnificativă se constată și între stilul amplificator de coping și nivelul de oboseală, rezultat susținut de corelația ridicată, rho=0,464 la p<0,05, între scorurile la SAS și nivelul de oboseală raportat la scala de somatizare SOMS-7.
Oboseala este unul dintre simptomele majore ale depresiei. Adesea, pacientul se prezintă la cabinetul medical acuzând astenie, adinamie oboseală excesivă. Existența unei corelații semnificative statistic la pragul p<0,05 între depresie și oboseală (rho=0,469) ne arată că oboseala poate fi un factor important în depresie, existând o relație directă între acestea. De asemenea, prezența unor corelații ridicate între oboseală și nivelul de somatizare, precum și între oboseală și stilul amplificator de coping ne sugerează că oboseala este un element de legătură între cele două tulburări – depresie, respectiv tulburarea somatoformă. Un alt aspect sugerat de corelațiile pozitive cu oboseala este acela conform căruia sindromul cronic de oboseală poate duce la dezvoltarea unui stil amplificator de coping.
O sinteză a corelațiilor amintite este prezentată în tabelul 1.
Predicția nivelului de depresie pe baza relațiilor evidențiate. În urma stabilirii relațiilor evidențiate anterior între variabilele implicate în studiu, s-a încercat stabilirea gradului în care nivelul de depresie poate fi prezis pe baza scorurilor la scalele de somatizare și în funcție de prezența unui stil de coping amplificator. În urma analizei de regresie, singurul predictor valid s-a dovedit a fi gradul de somatizare curent, reprezentat prin scorurile la scala de somatizare SOMS-7. În acest caz am obținut un coeficient beta=0,700 la p<0,05. Nici nivelul cronic de somatizare exprimat prin rezultatele la scala de somatizare SOMS-2 și nici stilul amplificator de coping (scorurile la SAS) nu s-au dovedit a fi buni predictori pentru dezvoltarea unui episod depresiv major.
Predicția depresiei în funcție de nivelul de somatizare reflectat în rezultatele obținute la scala SOMS-7 a fost cotată în jurul valorii de 70%, ceea ce semnifică din punct de vedere clinic o fațetă mascată a depresiei, aceasta manifestându-se în aceste cazuri sub aspect somatoform.
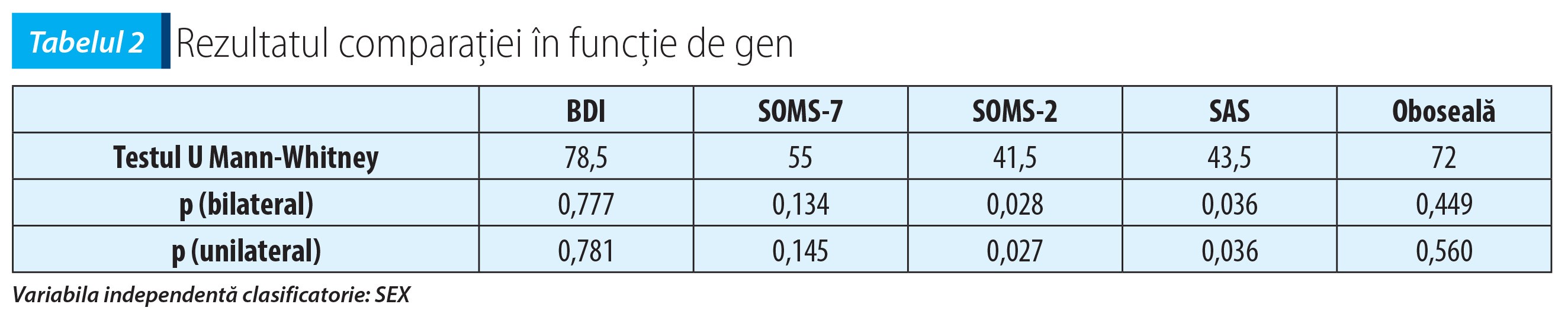
Studiul cvasiexperimental. Comparând rezultatele obținute de subiecți în funcție de sex se constată unele diferențe între bărbați și femei. Deoarece rezultatele nu sunt dispuse simetric față de medie, pentru testarea nivelului de semnificație al diferențelor s-a utilizat testul neparametric U Mann-Withney.
În urma comparării semnificațiilor diferențelor de gen pentru variabilele implicate în studiu constatăm diferențe semnificative la nivelul somatizării cronice, reprezentată prin scorurile la scala de somatizare SOMS-2: U=41,5 la p<0,05. De asemenea, diferențe semnificative avem și în cazul scalei de măsurare a stilului amplificator de coping SAS, unde U=43,5 la p<0,05. Rezultatele obținute în urma designului cvasiexperimental sunt evident mai crescute în favoarea sexului feminin, ceea ce semnifică faptul că femeile vor manifesta un nivel mai crescut de somatizare, fapt ce va duce la dezvoltarea mai probabilă a unui stil de coping amplificator. Această diferență nu este demonstrată însă și în cazul depresiei și al rezultatelor obținute la SOMS-7.
Discuții și concluzii
Impactul stresului asupra fiecărui pacient este unic, acesta având propria sa istorie, propriii factori de exacerbare și propria evoluție privind tulburarea dată și nu este exclus faptul ca orice pacient, în timp, să poată dezvolta o tulburare medicală serioasă, dincolo de existența sau neexistența unei tulburări psihosomatice. În urma interviului psihoclinic cu majoritatea pacienților cu episod depresiv major se identifică o pierdere personală specifică sau un stres sever, care interacționează cu predispoziția individului pentru depresie. Experiențele traumatice sunt puternice, pentru că individul se gândește la ele și ruminează pe tema lor. Trauma fizică sau psihică joacă un rol foarte important în somatizare – secretul traumei sporește somatizarea, comparativ cu recunoașterea acesteia, care o ameliorează, dar nu o rezolvă. Astfel, experiențele traumatice afectează viața relațională a individului (familială, socială, profesională), iar neexprimarea verbală a traumei, absența dimensiunii lingvistice (mai ales în prezența alexitimiei) duc la creșterea toxicității traumei secrete manifestate prin: inhibiție comportamentală, creșterea vigilenței, creșterea nivelului de ruminare, anomalii ale vieții de relație. Golding (1990, după Aranda și colab., 2001) subliniază faptul că rolul femeii în societatea contemporană este mult mai relaționat cu stresul decât cel al bărbatului, întrucât femeia modernă are mai multe sarcini de îndeplinit – acest fapt se datorează, pe de o parte, implicării femeii în muncile și responsabilitățile domestice, iar pe de altă parte, asumării rolului profesional, precum și ca urmare a implicării ei în suportul economico-financiar al familiei și, nu în ultimul rând, în performanța sexuală, de a cărei realizare depinde de cele mai multe ori confortul emoțional domestic. Astfel, femeia experimentează mai multe evenimente de viață negative decât bărbatul, începând cu nașterea, apoi starea de depresie post-partum, continuând cu creșterea și educarea copiilor, care o scot o perioadă din arena vieții profesionale într-un moment în care, poate, tocmai și-ar fi ridicat standardul, apoi nevoia mai mare de suport social și familial, femeia manifestând o aderență și o dependență mai puternice de statusul marital decât bărbații (Edwards & Besseling, 2001).
Distorsiunile cognitive par a juca un rol important în dezvoltarea și menținerea tulburărilor psihosomatice, fapt care confirmă încă o dată validitatea teoriei cognitive în apariția patologiei psihice (Rief & Hiller, 1999; Rief & Auer, 2001). În acest sens e relevantă evidențierea unui stil personal de procesare a informației, legată de expresivitatea somatică. Trăsăturile personalității, de asemenea, duc la dezvoltarea unor expectanțe privind experiențele corporale și stilul de coping. Plurietiologia tulburării psihosomatice face ca abordarea unui asemenea pacient să devină multidimensională, nu doar legată de factorii stresanți proximali, conflictuali sau ocupaționali (Colby și colab., 1999; Epstein și colab., 1999; Rief & Hiller, 1999; Rief & Auer, 2001; Barsky & Borus, 1999).
1. Din cauza unei comorbidități crescute între depresia majoră și somatizare (de 65%), adesea manifestarea clinică a depresiei capătă un aspect somatoform, situație în care, din punct de vedere clinic, este dificil de determinat cu certitudine primatul uneia față de alta.
2. Legătura vicioasă dintre depresia majoră și somatizare poate fi mediată de oboseală, fapt evidențiat de rezultatele semnificative statistic obținute, pe de o parte, la studiul corelațional dintre depresie și somatizare și, pe de altă parte, la verificarea relației dintre oboseală și somatizare, respectiv oboseală și depresie.
3. Prevalența mai crescută a somatizării cronice la sexul feminin sugerează dezvoltarea unui stil de coping amplificator mai frecvent decât în cazul sexului masculin, fapt susținut, de altfel, și de diferențele semnificative statistic între bărbați și femei în ceea ce privește scorul la SOMS-2 și SAS, cât și de corelația semnificativă statistic între cele două variabile.
4. Dezvoltarea unui stil de coping amplificator nu presupune obligativitatea unei comorbidități crescute cu depresia majoră.
5. Rezultatele obținute în studiul comorbidității dintre depresia majoră și somatizare sugerează recomandarea utilizării în practica medicală de cabinet a screeningului, atât pentru tulburarea psihosomatică, cât și pentru depresie.
În concluzie, propunerea utilizării în practica de cabinet a unor instrumente de screening specifice somatizării și depresiei ar fi o soluție pentru cazuistica frecventă a comorbidității între somatizare și depresie, întrucât procentul plângerilor somatice care nu-și găsesc substrat clinic constituie o pondere substanțială a consultațiilor primare.
Bibliografie
- Aranda, M.P.; Castaneda, I.; Lee, P.-J.; Sobel, E. (2001). Stress, social support, and coping, as predictors of depressive symptoms: gender differences among mexican americans, Social Work Research.
- Ax , S.; Gregg, V.H.; Jones, D. (2001). Coping and illness cognitions: chronic fatigue syndrome. Clinical Psychological Review, vol. 21, pp. 161–182.
- Barsky, A.J.; Borus, J.F. (1999). Functional somatic syndromes. Annual Internal Medicine, vol. 130, pp. 910–921.
- Băban, A. (1998). Stres și personalitate, Presa Universitară Clujeană, Cluj-Napoca.
- Beck, A. T.; Steer, R. A.; Garbin, M. (1988). Psychometric properties of the Beck Depression Inventory: Twenty-five years of evaluation, Clinical Psychology Review, vol. 8, pp. 77–100.
- Bouhuys, A.L.; Geerts, E.; Gordijn, M.C. (1999). Gender-specific mechanisms associated with outcome of depression: perception of emotions, coping and interpersonal functioning. Psychiatry Resources, vol. 85, pp. 247–261.
- Carver, C. S.; Scheier, M.; Weintraub, K. (1989). Assessing coping strategies: A theoretically based approach. Journal of Personality and Social Psychology, vol. 56, pp. 267–283.
- Colby, J.; Goudsmith, E.; Sheperd, C.; Wessley, S.; Nimuan, C.; Sharpe, M.; Beales, D.L.; de Sousa, L.A.; Taylor, R.R.; Song, S.; Kennedy, C.; Johnson, D.; Madill, P.V. (1999). Functional somatic syndrome, The Lancet, vol. 354, p. 2078.
- Creed, F.H., Tomenson, B., Chew-Graham, C., Macfarlane, G.J., Davies, I., Jackson, J., Littlewood, A., and McBeth, J. Multiple somatic symptoms predict impaired health status in functional somatic syndromes. Int. J. Behav. Med. 2013 Jun; 20: 194–20.
- Edwards, D.; Besseling, E. (2001). Relationship between depression, anxiety, sense of coherence, social support and religious beliefs, South African Journal of Psychology, vol. 31, nr. 4.
- Epstein, R.M.; Quill, T.E.; McWhinney, I.R. (1999). Somatization reconsidered, Archives of Internal Medicine, vol. 159, nr. 3, p. 215.
- Farooq, S.; Gahir, M.S.; Okyere, E.; Sheikh, A.J.; Oyebode, F. (1994). Somatization: a transcultural study, Journal of Psychosomatic Research, vol. 39, nr. 7, pp. 883-888.
- Jardine, R.; Martin, N.G.; Henderson, A.S. (1984). Genetic covariation between neuroticism and the symptoms of anxiety and depression, Genetic Epidemiology, vol. 1, pp. 89-107.
- Lavidor, M.; Weller, A.; Babkoff, H. (2002). Multidimensional fatigue, somatic symptoms and depression, British Journal of Health Psychology, vol.7, pp. 67-75.
- Leone, S.S. (2010). A disabling combination: fatigue and depression. Br. J. Psychiatry. 2010; 197: 86–87.
- McBeth. J; B. Tomenson B.; Creed F.H. (2015). Common and unique associated factors for medically unexplained chronic widespread pain and chronic fatigue, Published Online: http://dx.doi.org/10.1016/j.jpsychores.2015.10.004.
- Mitchell, B.; Mitchell, D.; Berk, M. (2000). The role of genetics in suicide and the link with major depression and alcoholism, International Journal of Psychiatry in Clinical Practice, vol. 4, pp. 275-280.
- Rief, W.; Auer, C. (2001). Is somatization a habituation disorder? Physiological reactivity in somatization syndrome, Psychiatry Research, vol. 101, p. 63-74.
Articole din ediţiile anterioare
O privire asupra factorilor implicaţi în apariţia tulburării depresive paterne post-partum
Depresia este o tulburare a dispoziţiei care apare mai frecvent la femei. Depresia provoacă neîncetat sentimente de descurajare, tristeţe, reticenţ...
The benefits of early psychiatric treatment in patients with oncological pathology
Pacienţii cu afecţiuni oncologice reprezintă o populaţie foarte vulnerabilă faţă de acţiunea factorilor stresori psihici, fizici şi toxici, necesit...
Recomandări terapeutice în tratamentul depresiei la copii şi adolescenţi
Tulburarea depresivă majoră are o prevalenţă între 2% şi 8% pentru copii şi adolescenţi, iar aproximativ 5-10% dintre persoanele sub 18 ani prezint...
Tulburările de joc patologic în ICD-11 – un review al mecanismelor neurobiologice care stau la baza includerii lor în adicţiile comportamentale
Noua clasificare ICD‑11 aduce, pe lângă o reordonare completă a categoriilor, câteva actualizări surprinzătoare ale codurilor din secţiunea de depe...