The paper aims to address the news regarding immunization against COVID-19 almost a year after the start of vaccination campaigns. We have effective vaccines, but we use them suboptimally. Hesitant attitudes toward vaccination lower the rate of immunization. We aim to answer some of the most frequently asked questions about these vaccines, increasing the level of vaccines acceptance. On the other hand, studies provide data that allow specific recommendations for certain groups of people (children, immunocompromised patients etc.), which we will review. We will also comment on the effectiveness of vaccines against viral variants and discuss the importance of booster doses.
Noutăţi despre vaccinurile anti-COVID-19. Vaccinarea la pacienţii imunocompromişi. De ce vaccinăm copiii?
News about COVID-19 vaccines. Vaccination in immunocompromised patients. Why do we vaccinate children?
First published: 30 noiembrie 2021
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Farm.203.6.2021.5742
Abstract
Rezumat
Lucrarea îşi propune să abordeze noutăţile privind imunizarea împotriva COVID-19 la aproape un an de la începerea campaniilor de vaccinare. Avem vaccinuri eficiente, pe care le folosim însă suboptimal. Atitudinile ezitante faţă de vaccinare scad rata de imunizare. Ne propunem să răspundem la unele dintre cele mai frecvente întrebări care se ridică despre aceste vaccinuri, în ideea de a creşte nivelul de acceptare a vaccinurilor. Pe de altă parte, studiile oferă date care permit recomandări specifice pentru anumite grupuri de persoane (copii, pacienţi imunocompromişi etc.) şi pe care le vom trece în revistă. De asemenea, vom atinge subiectul eficienţei vaccinurilor împotriva variantelor virale şi vom discuta despre importanţa dozelor de rapel.
Care sunt beneficiile vaccinării?
Farmaciştii sunt printre profesioniştii în sănătate datori să le explice pacienţilor lor beneficiile vaccinării.
Vaccinarea anti-COVID-19 protejează faţă de contractarea infecţiei şi reduce severitatea bolii, în cazul în care se produce infecţia cu SARS-CoV-2; vaccinarea scade riscul de spitalizare şi de deces; scade riscul de a transmite mai departe boala, protejând astfel familia, prietenii, colegii de şcoală sau de serviciu, şi le permite oamenilor să întreprindă mai multe activităţi (de exemplu, să mănânce în restaurante, să meargă la malluri, să renunţe în unele situaţii la obligativitatea purtării măştii de protecţie etc.)(1).
Vaccinarea este un pas important în dezvoltarea imunităţii de grup. Aceasta se instalează atunci când este puţin probabil ca o bacterie sau un virus să se răspândească şi să provoace boli, deoarece o proporţie suficient de mare de oameni sunt protejaţi sau consideraţi imuni. Deşi nu avem încă suficiente date pentru a şti unde se situează pentru SARS-CoV-2 nivelul de imunizare necesar pentru a putea vorbi despre instalarea imunităţii de grup, se estimează că cel puţin 70% din populaţia mondială ar trebui să fie vaccinată. Alte voci susţin că este puţin probabil să atingem imunitatea de grup în cazul infecţiei cu noul tip de coronavirus(2).
Protecţia oferită de vaccinuri nu este neglijabilă şi este preferabilă imunităţii provenite ca urmare a infecţiei naturale. Nu se poate prezice gravitatea COVID-19, afecţiunea putând fi fatală sau putând da naştere unor consecinţe pe termen lung, chiar şi în cazul adulţilor sănătoşi înainte de COVID-19 sau al copiilor (de exemplu, afectări la nivel pulmonar, cardiac sau renal, probleme de memorie, modificări ale dispoziţiei etc.). Nu ştim în prezent cât durează imunitatea după boală, nici după vaccinare, dar date provenite din studii arată că imunitatea indusă de vaccin protejează împotriva infecţiei de cinci ori mai mult decât o infecţie anterioară cu SARS-CoV-2(3).
Vaccinurile anti-COVID-19 la aproape un an de folosire
Vaccinurile anti-COVID-19 au fost dezvoltate într‑un ritm rapid, în mai puţin de un an de la publicarea genomului SARS-CoV-2 fiind deja disponibile pe piaţă pentru a fi folosite(4). Acest lucru nu înseamnă că măsurile de siguranţă au fost omise; procesele de dezvoltare, evaluare, producţie şi autorizare au fost accelerate din cauza pandemiei – de exemplu, prin finanţarea masivă inclusiv de către state a cercetării şi producţiei sau prin suprapunerea fazelor de testare, de analizare a rezultatelor de către experţi independenţi şi de autorizare de către organismele competente, precum FDA sau EMA (în ceea ce a devenit cunoscut sub numele de rolling review).
Vaccinurile anti-COVID-19 folosite în prezent în Uniunea Europeană sunt obţinute utilizând tehnologii noi; acesta este unul dintre motivele care sporesc reticenţa faţă de vaccinare. Deşi aceste vaccinuri sunt primele vaccinuri cu ARNm sau cu vectori virali care sunt autorizate pentru punerea pe piaţă, aceste tehnologii sunt studiate de mai bine de 15 ani, aşa că sunt disponibile suficiente date despre ele. Vaccinurile anti-COVID-19 disponibile în prezent nu conţin virusul SARS-CoV-2 şi nu afectează materialul genetic al persoanei vaccinate(15,6).
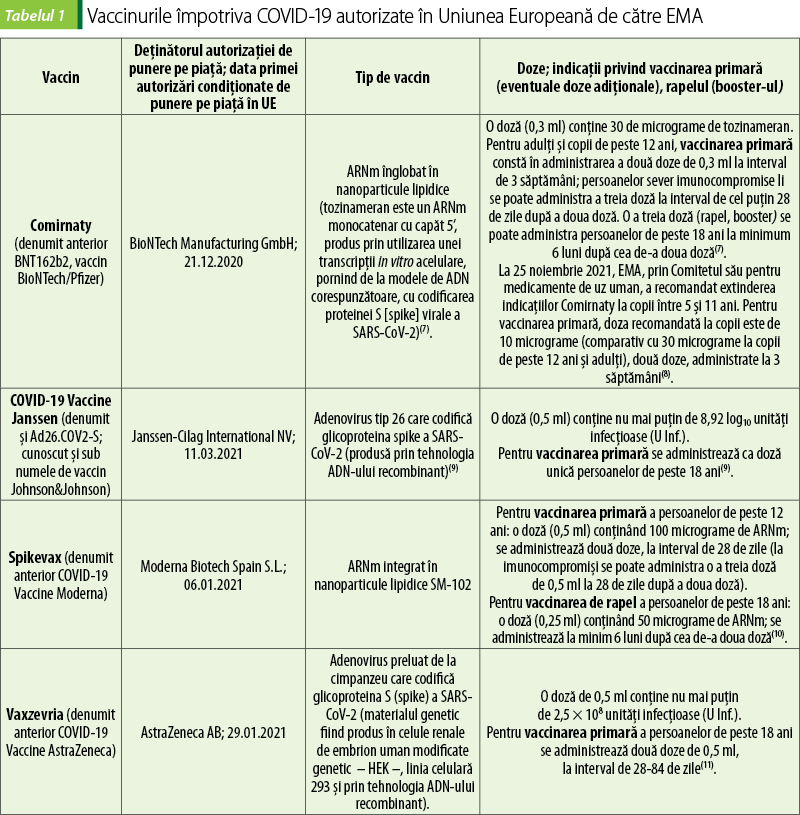
Administrarea vaccinurilor anti-COVID-19 autorizate în Uniunea Europeană
Toate vaccinurile anti-COVID-19 folosite în prezent în UE se administrează prin injectare intramusculară, de preferat în muşchiul deltoid, în partea superioară a braţului. Vaccinul nu se injectează intravascular, intravenos, subcutanat sau intradermic.
Pentru clarificarea termenilor, trebuie menţionat că rapel sau booster se referă la doze de vaccin administrate după un răspuns imun iniţial adecvat, pentru menţinerea protecţiei, care altfel poate scădea în timp. Dozele adiţionale sunt cele administrate pacienţilor cu risc de a nu fi dezvoltat răspuns imun adecvat după seria iniţială de vaccinare.
Persoanele sunt considerate vaccinate complet (şi ca atare pot beneficia de avantajele oferite de certificatul COVID) la două săptămâni sau mai mult după ce au primit fie o singură doză de vaccin Janssen/Johnson&Johnson, fie seria de două doze ale celorlalte vaccinuri anti-COVID-19. Aceste noţiuni se pot schimba odată cu evoluţia pandemiei.
Contraindicaţiile utilizării vaccinurilor anti-COVID-19 autorizate în Uniunea Europeană
Comirnaty şi Spikevax sunt contraindicate în caz de hipersensibilitate la substanţa activă sau la alte componente (potenţiali alergeni sunt polietilenglicolul din vaccinurile ARNm şi polisorbatul din vaccinurile cu vectori virali)(7,10).
Vaxzevria (ChAdOx1-S/AstraZeneca/Oxford) are următoarele contraindicaţii(11):
-
hipersensibilitate la substanţa activă sau la oricare dintre excipienţi
-
sindrom de tromboză cu trombocitopenie după vaccinarea anterioară cu Vaxzevria
-
episoade anterioare de sindrom de scurgere capilară.
Vaccinul dezvoltat de Janssen (Johnson&Johnson) are următoarele contraindicaţii(9):
-
hipersensibilitate la substanţa activă sau la oricare dintre excipienţi
-
episoade anterioare de sindrom de extravazare capilară.
Pentru intervenţia promptă în situaţia declanşării anafilaxiei, se recomandă monitorizarea timp de 15 minute după administrarea vaccinurilor în cazul tuturor pacienţilor şi 30 de minute pentru pacienţii cu istoric de anafilaxie, indiferent de cauza declanşatoare, a celor cu istoric de reacţie alergică imediată, indiferent de severitate, la un vaccin sau la un alt medicament injectabil ori cu contraindicaţie la un alt tip de vaccin anti-COVID-19(12).
Reacţii adverse ale vaccinurilor anti-COVID-19
Sunt necesare prevenirea pacienţilor asupra posibilităţii apariţiei reacţiilor adverse după vaccinarea împotriva COVID-19 şi educarea privind măsurile de luat dacă acest lucru se întâmplă. Cresc astfel transparenţa şi acceptarea vaccinurilor. Tinerii pot fi mai predispuşi decât pacienţii mai în vârstă la reacţii adverse. Şi copiii pot prezenta efecte secundare, dar se pare că mai rar decât adulţii(8).
Cele mai multe persoane pot prezenta dureri şi edeme moderate la locul administrării. Mulţi vaccinaţi raportează reacţii sistemice (mai probabil după a doua doză), cel mai adesea în ziua a doua după vaccinare, care dispar de obicei într-o zi sau două. Pot apărea oboseală, stare generală de rău, dureri de cap, febră, frisoane, mialgii şi artralgii, care sunt în fapt manifestări normale ale generării răspunsului imun postvaccinare(13). Dacă manifestările sunt deranjante, se pot folosi analgezice-antipiretice (paracetamol) sau AINS (ibuprofen); folosirea preventivă a acestora nu este recomandată, înainte sau după administrarea vaccinurilor anti-COVID-19(14).
Reacţii adverse rare sau severe ale vaccinurilor ARNm
Miocardita şi pericardita au fost raportate aproape exclusiv după vaccinuri ARNm, afectând mai ales adolescenţii şi tinerii de sex masculin. Cazurile au apărut de obicei după a doua doză, au fost uşoare şi s-au rezolvat cu tratament medicamentos. Frecvenţa apariţiei acestor reacţii adverse (maximul înregistrat se consideră a fi la adolescenţii de 12-17 ani, estimat la 70 de cazuri la un milion după doza a doua de vaccin) este mai mică decât incidenţa miocarditei asociate afecţiunii COVID-19, de 150 de cazuri la 100000 de pacienţi(15).
Pacienţii care au avut anterior paralizia Bell pot fi vaccinaţi cu vaccin anti-COVID-19, deoarece incidenţa paraliziei Bell la vaccinaţi este comparabilă cu cea din populaţia generală(12).
Reacţii adverse rare sau severe ale vaccinurilor cu vectori virali
Trombocitopenia imună protrombotică indusă de vaccin poate apărea după vaccinuri cu vectori virali. Fenomenul este asemănător trombocitopeniei induse de heparină; apar autoanticorpi care induc activare plachetară masivă, scad numărul trombocitelor şi produc tromboză. Se monitorizează apariţia simptomelor (care se instalează cel mai frecvent la 4-20 de zile după vaccinare, înregistrând incidenţa cea mai mare la femei sub 55 de ani): cefalee persistentă şi severă, simptome neurologice focale, convulsii, vedere înceţoşată, scurtarea respiraţiei, dureri toracice sau abdominale, edem, înroşire sau paloare a unui membru(16).
Diagnosticarea precoce şi gestionarea corespunzătoare a acestei reacţii adverse au scăzut mortalitatea asociată. Nu se administrează heparină; nu se fac transfuzii de trombocite. Ca anticoagulante se folosesc inhibitorii direcţi de factor X activat (rivaroxavan, apixaban). În cazuri severe sau care pun viaţa în pericol se administrează imunoglobulină i.v.,
1g/kg/zi, timp de 2 zile(16).
Eficacitatea vaccinurilor împotriva noilor variante ale SARS-CoV-2
Vaccinurile anti-COVID-19 disponibile în prezent sunt extrem de eficiente în prevenirea formelor severe de boală, spitalizării şi decesului cauzat de SARS-CoV-2, inclusiv pentru varianta Delta. Persoanele complet vaccinate se pot infecta şi pot face boală simptomatică, pot răspândi virusul la alţii, dar sunt contagioase pentru o perioadă mai scurtă în comparaţie cu persoanele nevaccinate(17).
Noi variante continuă să apară; în prezent este îngrijorătoare varianta Omicron, cu un număr record de mutaţii la nivelul proteinei spike. Această variantă ridică semne de întrebare nu doar în privinţa contagiozităţii sale şi a severităţii infecţiei provocate, dar şi asupra eficacităţii vaccinurilor în cazul ei(18).
Vaccinarea anti-COVID-19 la copii
Recent, EMA a recomandat vaccinarea copiilor de peste 5 ani cu vaccinul conţinând ARNm Comirnaty. Studiile clinice preautorizare arată că vaccinul Pfizer-BioNTech, administrat în serie de două doze de 10 mcg, la interval de 21 de zile, este sigur şi eficace la copiii cu vârsta de 5 până la 11 ani. Efectele adverse sunt similare celor care apar la pacienţii cu vârste mai mari, iar eficacitatea acestei serii de vaccinare este de aproximativ 90% în prevenirea COVID-19 simptomatic în comparaţie cu placebo(8).
Vaccinarea este de încurajat la copiii eligibili, deoarece aceştia intră în colectivităţi, pot fi expuşi infecţiei şi pot transmite infecţia. Deoarece prezenţa fizică la şcoală este extrem de importantă pentru procesul de învăţare, mai ales la vârstele mici, vaccinarea este unul dintre mijloacele care permit păstrarea şcolilor deschise. Deşi copiii şi adolescenţii fac în general forme mai puţin severe de COVID-19, şi aceştia pot dezvolta complicaţii, precum sindromul inflamator multisistemic (MIS-C; Multisystem Inflammatory Syndrome in Children). Studiile arată că aproximativ o treime dintre copiii spitalizaţi cu COVID-19 necesită îngrijire în secţii de terapie intensivă şi că peste jumătate dintre copiii care au avut COVID-19 prezintă cel puţin un simptom rezidual care persistă la 120 de zile după boală(19).
Vaccinarea copiilor se poate face cu vaccinuri ARNm, în funcţie de vârstă, astfel (decembrie 2021)(8,10):
-
pentru copii între 5 şi 11 ani – vaccin Comirnaty, serie de două doze a 10 mcg per doză (separate de 21 zile).
-
pentru copii între 12 şi 15 ani
-
vaccin Comirnaty, serie de două doze a 30 mcg per doză (separate de 21 de zile)
-
vaccin Spikevax, serie de două doze a 100 mcg per doză (separate de 28 de zile).
-
Dacă un copil care împlineşte 12 ani după prima doză de vaccin primeşte la a doua doză tot 10 mcg de vaccin Pfizer-BioNTech COVID-19, copilul este considerat în continuare complet vaccinat la două săptămâni după a doua doză.
Vaccinarea la pacienţi imunocompromişi
Vaccinarea persoanelor imunocompromise este un subiect intens dezbătut, mai ales în această perioadă pandemică. În cazul vaccinurilor cu patogeni vii atenuaţi, îngrijorarea este legată de faptul că pacientul ar putea contracta boala din vaccin. Vaccinurile cu patogeni inactivaţi sau cu fragmente de patogeni nu pot provoca boli. În funcţie de gradul de imunosupresie al pacientului, răspunsul la unele vaccinuri poate fi suboptimal. Este important să se evalueze gradul de imunosupresie al pacientului când se iau decizii referitoare la administrarea vaccinurilor, în special a celor care conţin patogeni vii atenuaţi.
Pentru pacienţii care trec prin intervenţii terapeutice care generează imunosupresie (de exemplu, tratament imunosupresor consecutiv unui transplant de organ solid sau administrarea unor medicamente în afecţiuni neoplazice ori autoimune), este de dorit, dacă este posibil, ca pacienţii să fie imunizaţi cu vaccinurile de rutină sau care sunt indicate situaţiei lor particulare înainte de inducerea imunosupresiei.
Studii recente sugerează că eficacitatea vaccinurilor anti‑COVID-19 la pacienţii imunocompromişi este mai mică decât cea din populaţia generală. Într-un studiu de cohortă cu peste 1 milion de persoane care au primit cel puţin un vaccin ARNm în Israel, eficacitatea vaccinului pentru COVID-19 simptomatic a fost de 75% (95% CI; 44-88) în rândul pacienţilor imunocompromişi, comparativ cu 94% (95% CI; 87-97) în general(20). În studiile privind persoanele spitalizate cu COVID-19 în ciuda vaccinării, o proporţie ridicată, de aproximativ 40%, au fost imunocompromise(21).
De aceea, pentru pacienţii imunocompromişi, CDC recomandă în SUA primovaccinare cu trei doze, în loc de două, ca la ceilalţi pacienţi; recomandări similare face şi EMA pentru UE(22). Recomandarea se referă la cei cu:
-
tratament activ pentru tumori solide sau pentru cancere hematologice
-
pacienţii care au primit un transplant de organ solid aflaţi sub terapie imunosupresivă
-
pacienţii care primesc terapie cu celule CAR-T sau pacienţii cu transplant de celule stem hematopoietice realizat mai recent de doi ani, precum şi cei aflaţi sub terapie imunosupresoare
-
imunodeficienţă primară moderată sau severă
-
infecţie cu HIV netratată sau avansată (sub 200 celule CD4/microL, manifestări clinice de HIV etc.)
-
tratament în curs cu
-
doze mari de corticosteroizi (de exemplu, 20 mg/zi de prednison sau echivalent, administrat minimum două săptămâni)
-
citostatice alchilante
-
antimetaboliţi
-
medicamente imunosupresoare folosite posttransplant
-
antineoplazice cu potenţial imunosupresiv marcant
-
blocante TNF-alfa
-
alte medicamente biologice imunosupresive sau imunomodulatoare(12).
-
Pacienţii cu neoplazii
Pacienţii cu neoplazii pot dezvolta răspunsuri imune corespunzătoare postvaccinare, cu excepţia perioadelor de chimioterapie intensivă(21).
În anumite situaţii, vaccinarea anti-COVID‑19 trebuie amânată. De exemplu, la pacienţii trataţi cu medicamente precum rituximab, care distruge celulele plasmatice şi limfoide, vaccinarea trebuie amânată la cel puţin şase luni după tratament(21).
Vaccinarea la pacienţii care utilizează inhibitori ai checkpointurilor imune (de exemplu, pembrolizumab, ipilimumab, nivolumab sau atezolizumab) este încurajată, dar trebuie luat în considerare riscul probabil de reacţii adverse mediate imunologic(21).
Pacienţii cu transplant de celule stem hematopoietice
Vaccinurile inactivate trebuie administrate la şase luni după HSCT – pacienţii naivi din punct de vedere imunologic pot fi consideraţi asemănători nou-născuţilor.
Vaccinurile ARNm sunt sigure la pacienţii cu cancer. Vaccinul Pfizer-BioNTech poate provoca o imunitate adecvată atât la pacienţi cu cancer de organe solide, cât şi în cancerele hematologice(21).
Pacienţii care au fost supuşi unui transplant de organ solid
Răspunsul la vaccin este afectat de transplant şi de medicaţia asociată. Beneficiarii mai în vârstă ai transplantului şi pacienţii care primesc terapie de imunosupresie de întreţinere antimetabolit produc mai puţini anticorpi postvaccinare(21).
Momentul optim pentru vaccinare este înainte de transplant. Altfel, administrarea vaccinului anti-COVID-19 în perioada posttransplant este probabil optimă după cel puţin trei luni de la transplant(21).
Vaccinarea trebuie evitată în perioada acută a unei reacţii de respingere de grefă. Pacienţii care au primit anticorpi monoclonali anti-CD20 (rituximab) ar trebui vaccinaţi împotriva COVID-19 la 6 luni după ultima doză de medicament. Întreruperea sau scăderea dozei de imunosupresoare antimetaboliţi nu este recomandată în timpul vaccinării(21).
Pacienţii cu scleroză multiplă
În preajma vaccinării anti-COVID-19 nu este recomandată întreruperea terapiilor modificatoare ale bolii, deoarece acest lucru ar putea provoca recidivă şi progresia afecţiunii.
Monitorizarea postvaccinare este recomandată, pentru a asigura un răspuns imun adecvat.
Se recomandă utilizarea dozelor booster dacă se suspectează un răspuns imun inadecvat.
Se recomandă un decalaj de 4-6 săptămâni între vaccinare şi terapie la pacienţii care utilizează doze mari de corticosteroizi sau terapii de depleţie a limfocitelor B (rituximab şi ocrelizumab)(21).
Pacienţii cu afecţiuni inflamatorii intestinale
Se recomandă ca pacienţii cu boli inflamatorii intestinale să fie vaccinaţi anti-COVID-19 cât mai curând posibil, indiferent de tipul de medicamente imunosupresoare utilizate. Se recomandă o amânare a vaccinării la cei care suferă de atacuri severe ale unei afecţiuni inflamatorii intestinale sau au nevoie de spitalizare. Pacienţii cu tratament corticosteroidian este optim să fie vaccinaţi când iau cea mai mică doză de corticosteroizi. Pacienţii trataţi cu infliximab nu trebuie să amâne primirea celei de-a doua doze de vaccin(21).
Pacienţii cu afecţiuni reumatologice sau dermatologice
Vaccinarea la pacienţii cu bolii reumatice în remisiune este puternic recomandată. Inducerea imunosupresiei este mai bine să fie efectuată după a doua doză de vaccin. Iniţierea administrării de rituximab la pacienţii vaccinaţi se recomandă la câteva săptămâni după injectarea vaccinului(21).
Concluzii
Vaccinarea anti-COVID-19 se extinde, aşadar, şi la copii, iar experienţa acumulată în acest prim an de folosire a vaccinurilor permite recomandări mai precise privind folosirea la grupe de pacienţi cu situaţii speciale ale funcţionării sistemului imunitar.
Contraindicaţiile sunt rare, iar respectarea precauţiilor permite utilizarea în condiţii de cât mai mare siguranţă a vaccinurilor anti-COVID-19.
Bibliografie
- CDC. Benefits of getting a COVID-19 vaccine. November 18, 2021. https://www.cdc.gov/coronavirus/2019-ncov/vaccines/vaccine-benefits.html. 2021.
- Aschwanden C. Five reasons why COVID herd immunity is probably impossible. Nature. 2021 Mar;591(7851):520-522.
- Bozio CH, Grannis SJ, Naleway AL, Ong TC, Butterfield KA, DeSilva MB, et al. Laboratory-Confirmed COVID-19 Among Adults Hospitalized with COVID-19–Like Illness with Infection-Induced or mRNA Vaccine-Induced SARS-CoV-2 Immunity – Nine States, January–September 2021. MMWR Morb Mortal Wkly Rep. 2021;70(44):1539–44.
- Dolgin E. How COVID unlocked the power of RNA vaccines. Nature. 2021;589(7841):189–91.
- CDC. COVID-19. Understanding mRNA COVID-19 vaccines. November 3, 2021. https://www.cdc.gov/coronavirus/2019-ncov/vaccines/different-vaccines/mrna.html.
- CDC. Understanding viral vector CVOID-19 vaccines. October 18, 2021. https://www.cdc.gov/coronavirus/2019-ncov/vaccines/different-vaccines/viralvector.html.
- CHMP. EMA. EPAR Comirnaty. Ultima modificare 25.11.2021.
- EMA/CHMP. Comirnaty COVID-19 vaccine: EMA recommends approval for children aged 5 to 11. News 25.11.2021. 2021.
- CHMP. EPAR. Vaccin Covid-19 Janssen. Ultima actualizare 01.12.2021.
- CHMP. EPAR. Spikevax. Ultima actualizare 17.11.2021.
- CHMP. EPAR. Vaxzevria. Ultima actualizare 24.11.2021.
- CDC. Interim Clinical Considerations for Use of COVID-19 Vaccines. https://www.cdc.gov/vaccines/covid-19/info-by-product/clinical-considerations.html. Accesat 25 noiembrie 2021.
- Anand P, Stahel VP. Review the safety of Covid-19 mRNA vaccines: a review. Patient Saf Surg. 2021;15(1):1–9.
- CDC. Preparing for Your Vaccine. https://www.cdc.gov/coronavirus/2019-ncov/vaccines/prepare-for-vaccination.html.
- Gargano JW, Wallace M, Hadler SC, Langley G, Su JR, Oster ME, et al. Use of mRNA COVID-19 Vaccine After Reports of Myocarditis Among Vaccine Recipients: Update from the Advisory Committee on Immunization Practices – United States, June 2021. MMWR Morb Mortal Wkly Rep. 2021;70(27):977–82.
- Pai M, Stall NM, Schull M, Miller KJ, Razak F, Chan B, et al. Vaccine-Induced Immune Thrombotic Thrombocytopenia (VITT) Following Adenovirus Vector COVID-19 Vaccination: Interim Guidance for Healthcare Professionals in Emergency Department and Inpatient Settings. 2021 May.
- CDC. What You Need to Know About Variants. https://www.cdc.gov/coronavirus/2019-ncov/variants/variant.html.
- WHO. Update on Omicron. News 28 November 2021. https://www.who.int/news/item/28-11-2021-update-on-omicron. 2021.
- Thomson H. Children with long covid. New Sci. 2021;249(3323):10–1.
- Chodick G, Tene L, Rotem RS, Patalon T, Gazit S, Ben-Tov A, et al. The effectiveness of the TWO-DOSE BNT162b2 vaccine: analysis of real-world data. Clin Infect Dis. 2021 May 17:ciab438.
- Negahdaripour M, Shafiekhani M, Moezzi SMI, Amiri S, Rasekh S, Bagheri A, et al. Administration of COVID-19 vaccines in immunocompromised patients. Int Immunopharmacol. 2021;99:108021.
- EMA/CHPM. Comirnaty and Spikevax: EMA recommendations on extra doses and boosters. News 04/10/2021. https://www.ema.europa.eu/en/news/comirnaty-spikevax-ema-recommendations-extra-doses-boosters.
Articole din ediţiile anterioare
Vaccinarea anti-COVID-19
Pandemia de COVID-19 este cea mai importantă provocare de sănătate publică cu care omenirea s-a confruntat în mileniul al treilea, până în prezent....
Opţiuni terapeutice în infecţia cu SARS-CoV-2
Apariţia epidemiei cu SARS-CoV-2 în decembrie 2019 în Wuhan, provincia Hubei, China, şi extinderea acesteia la nivel pandemic, precum şi creşterea ...
Metformina, diabetul zaharat de tip 2 şi COVID-19
Metformina, concomitent cu efectul antihiperglicemic, prin care reduce susceptibilitatea la diferite infecţii şi severitatea bolii, poate oferi pro...
Preparatele antidiabetice la pacienţii cu diabet zaharat de tip 2 şi COVID-19
Conduita pacienţilor cu diabet zaharat în timpul pandemiei de COVID-19 evoluează odată cu revizuirea informaţiilor din studiile clinice randomizate...