Orofacial clefts are congenital defects resulting from a lack of fusion between facial buds; they are the most common congenital malformations of the cephalic region and involve a variety of abnormalities in the upper lip and upper jaw, sometimes in the nose and hearing aid, involving a lack of uni- or bilateral substance in the affected area. Labio-maxillo-palatine clefts appear in different forms and complexities; in 10-30% of cases only the division of the lip occurs, in about 25% only the division of the palate occurs and 40-50% of cases have complete division, labio-maxillo-palatine uni- or bilateral. The diagnosis can be established from the antenatal period, from the first 13-16 weeks of gestation, with the help of ultrasound of the pregnant uterus or fetal MRI. However, most cracks are diagnosed, unfortunately, at birth; over time, these children may frequently develop repeated respiratory infections, adenoiditis, medium otitis, even hearing loss, will present phonation disorders, requiring speech therapy, and dental abnormalities which require prosthesis, dental treatments and oro-maxillo-facial surgery. The modern treatment of labio-maxillo-palatal divisions is complex and must be performed in specialized centers; it must start from birth and can last until adolescence or adulthood, involving the presence of a whole team of specialists, who will contribute to the treatment of various pathological aspects. Orthodontic treatment, if necessary, should be started at the age of 3 months old and speech therapy at the age of 9 months old. All medical and surgical interventions aim to restore an aesthetic and morphological aspect as close as possible to the normal one, as well as to ensure the normal psychosomatic and emotional development. This paper is based on the experiences of specialists working in different sections of the “Grigore Alexandrescu” Emergency Clinical Hospital for Children Bucharest, on our current work protocols, and we have tried to illustrate how they represent current best practices. Concluding, the multidisciplinary treatment should be considered in cleft lip and palate children in order to be able to fully ensure speech and hearing, continuation of occlusion and maxillofacial growth in the normal course and the improvement of physical appearance and psychological state. A rational, multidisciplinary approach makes it possible to obtain optimal results in these patients.
Abordarea multidisciplinară în managementul terapeutic al copiilor cu despicătură de buză şi palat
Multidisciplinary team working in the management of children with cleft lip and palate
First published: 27 mai 2022
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.147.3.2022.6449
Abstract
Rezumat
Despicăturile orofaciale sunt defecte congenitale rezultate dintr-o lipsă de fuziune între mugurii faciali; sunt cele mai frecvente malformaţii congenitale ale regiunii cefalice şi implică o diversitate de anomalii la nivelul buzei superioare şi al maxilarului superior, uneori şi al nasului şi aparatului auditiv, implicând o lipsă de substanţă uni- sau bilaterală la nivelul zonei afectate. Despicăturile labio-maxilo-palatine apar sub diferite forme şi complexităţi; în 10-30% din cazuri apare doar diviziunea buzei, în aproximativ 25%, doar diviziunea palatului, şi în 40-50% din cazuri au diviziune completă, labio-maxilo-palatină uni- sau bilaterală. Diagnosticul se poate stabili încă din perioada antenatală, din primele 13-16 săptămâni de gestaţie, cu ajutorul ecografiei uterului gravid sau al RMN-ului fetal. Cele mai multe despicături sunt însă diagnosticate, din păcate, la naştere; cu timpul, aceşti copii pot dezvolta frecvent infecţii respiratorii repetate, adenoidite, otite medii şi chiar pierderea auzului, având nevoie de consulturi şi intervenţii în sfera ORL, vor prezenta tulburări de fonaţie, necesitând terapie logopedică, iar anomaliile dentare vor necesita protezare, intervenţii stomatologice şi OMF. Tratamentul modern al diviziunilor labio-maxilo-palatine este complex şi trebuie realizat în centre specializate; se începe la naştere şi poate dura până la adolescenţă sau până la vârsta adultă, implicând prezenţa unei întregi echipe de specialişti, care va contribui la tratamentul diverselor aspecte patologice. Tratamentul ortodontic, dacă este necesar, trebuie început de la vârsta de 3 luni, iar terapia logopedică, de la vârsta de 9 luni. Toate intervenţiile medicale şi chirurgicale au drept scop redarea unui aspect estetic şi morfologic cât mai apropiat de cel normal, precum şi asigurarea dezvoltării psihosomatice şi emoţionale normale. Această lucrare se bazează pe experienţele specialiştilor care activează în diferite secţii ale SCUC „Grigore Alexandrescu” din Bucureşti, pe protocoalele noastre actuale de lucru, şi ne-am străduit să ilustrăm modul în care acestea reprezintă cele mai bune practici actuale. În concluzie, tratamentul copiilor cu despicături labio-maxilo-palatine este unul extrem de complex, implicând multiple specialităţi medicale, colaborarea interdisciplinară stând la baza reuşitei. Gestionarea psihologică a unui copil cu malformaţii craniofaciale de tipul despicăturilor joacă un rol esenţial la toate nivelurile. O abordare raţională, multidisciplinară, face posibilă obţinerea unor rezultate optime la aceşti pacienţi.
Introducere
Despicăturile buzei şi palatului sunt cele mai răspândite malformaţii orofaciale, fiind considerate de către Organizaţia Mondială a Sănătăţii o problemă relevantă de sănătate publică(1), care afectează 1 din 700-1000 de nou-născuţi din întreaga lume(2).
Anomalia se caracterizează prin lipsa continuităţii ţesuturilor care formează buza superioară, procesul alveolar şi palatul moale şi dur. Severitatea variază de la o mică fisură a buzei până la o fisură completă care se extinde în palat, uneori şi la nivelul nasului şi aparatului auditiv. Din cauza aspectului lor tulburător în multe cazuri, aceste malformaţii au atras multă atenţie în ceea ce priveşte tratamentul şi managementul pacienţilor. Impactul major al despicăturii buzei şi palatului asupra fizionomiei şi funcţionalităţii încadrează această categorie de malformaţii în categoria problemelor majore de sănătate publică la nivel mondial(3).
Consideraţii etiopatogenetice
Se consideră că, la nivel genetic, malformaţia există şi pare să fie activată de prezenţa unui factor de risc extern care induce manifestarea clinică a modificărilor de la nivel genetic.
O altă teorie, cu caracter similar, consideră că manifestarea clinică a malformaţiei apare în momentul în care mai mulţi factori acţionează în aceeaşi direcţie, moment în care procesul de fuziune din perioada de embriogeneză nu se finalizează, ducând astfel la manifestarea clinică.
Formarea şi dezvoltarea embriologică a structurilor faciale se desfăşoară în săptămânile 5-8 de viaţă intrauterină; între ziua a 34-a şi ziua a 38-a are loc fuziunea proceselor embrionare faciale, astfel încât la sfârşitul săptămânii a opta, dezvoltarea feţei este aproape încheiată(4). În paralel, în săptămâna a cincea se formează şi palatal primar, prin fuzionarea proeminenţelor nazale mediane. Palatul secundar se va forma în săptămâna a şaptea, după coborârea limbii, care are o poziţie înaltă în contact cu septul nazal. Procesele laterale palatine, palatul primar şi septul nazal vor fuziona pe linia mediană, astfel încât între săptămânile 7 şi 12 procesul de fuziune este complet(4). Orice mecanism care perturbă aceste procese condiţionează apariţia despicăturilor faciale.
Deşi cauzele apariţiei acestor malformaţii nu sunt încă pe deplin cunoscute, cert este faptul că în timpul embriogenezei, între a 15-a şi a 60-a zi de la fecundare, apar anomalii de fuziune ale celor cinci muguri faciali (mugurele fronto-nazal, doi muguri maxilari şi doi muguri mandibulari), cu expresii fenotipice variate.
Majoritatea autorilor sunt de acord că despicăturile orofaciale au o origine multifactorială, cu o interacţiune complexă între factorii genetici şi factorii de mediu.
Factorii genetici sunt importanţi, dar nu determinanţi. La pacienţii cu despicături labiale sau palatine s-a observat că 25-30% dintre ei aveau în antecedentele heredocolaterale un caz cu malformaţie facială. Prin studii familiale s-a putut deduce transmiterea defectelor congenitale: la un adult cu despicătură în antecedente şi al cărui prim născut are aceeaşi afecţiune, riscul ca al doilea născut să prezinte aceeaşi malformaţie este între 17% şi 20%(5).
Despicăturile labiale pot coexista în cadrul unor malformaţii craniofaciale, cum sunt: sindromul Pierre-Robin, sindromul Patau (trisomia 13-15), sindromul Klippel-Feil, trisomia 17-18 (sindromul Edwards), sindromul Down, sindromul velo-cardio-facial, sindromul „cri du chat”, sindromul Optiz. După Gorlin, aproximativ 60 de sindroame coexistă cu despicături faciale.
Pacienţii cu despicături pot prezenta şi alte anomalii; datele publicate variază semnificativ între studii. Cercetări recente indică faptul că 21-37% dintre pacienţi ar putea avea alte anomalii, inclusiv: cardiovasculare (24-51%), musculoscheletice, dismorfie facială sau tulburări ale sistemului genito-urinar(6,7). Există peste 400 de sindroame listate în London Dysmorphology Database care includ despicătura de buză şi/sau palat drept componentă(8).
Factorii de mediu acţionează în momentul fuziunii dintre procesele nazale, maxilare şi mandibulare. Există mai multe grupe: agenţi infecţioşi (virusurile rubeolei, incluziunilor citomegalice, toxoplasmozei), radiaţiile (Rx, ionizante), medicamente (thalidomida), droguri, hormoni steroizi, deficienţe nutriţionale, în special aminoacizi esenţiali şi vitamine(5).
Acest caracter multifactorial face consilierea genetică a părinţilor dificilă şi empirică. Studiile genetice realizate la subiecţi cu despicături labio-palatine nu au confirmat apariţia constantă a anomaliei pe mai multe generaţii. În majoritatea cazurilor întâlnite nu au existat malformaţii în antecedentele familiale(5).
Chiar şi după excluderea persoanelor cu anomalii suplimentare şi într-o populaţie bine controlată, s-a constatat recent că pacienţii cu cheilognatopalatoschizis au o rată a mortalităţii crescută până la vârsta de 55 de ani în comparaţie cu populaţia neafectată(9).
Clasificare şi forme clinice
Despicăturile orofaciale pot fi localizate la nivel labial, alveolar, palatal sau velar, interesând una sau mai multe dintre aceste structuri. Există mai multe clasificări propuse de diverşi autori; în practica de specialitate din România, cea mai utilizată clasificare este cea propusă de V. Popescu. În 10-30% din cazuri apare doar diviziunea buzei, în aproximativ 25%, doar diviziunea palatului şi 40-50% din cazuri au diviziune completă, labio-maxilo-palatină, care poate fi uni- sau bilaterală.
Despicăturile labio-maxilo-palatine apar sub diferite forme şi complexităţi, cel mai bine evidenţiate prin sistemul orbitocentric al lui Tessier (figura 1), bazat pe planurile de fuziune embriologică (figura 2).
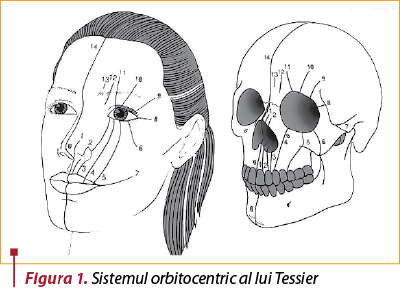
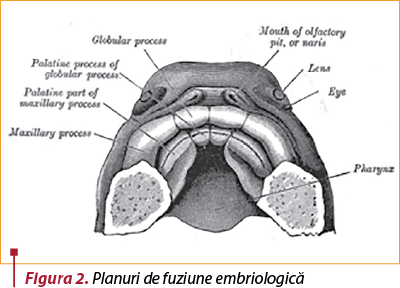
Şcoala românească totuşi nu se ghidează după acest sistem, practica zilnică afişând arareori despicături de complexitate extremă, cum ar fi cele laterale, mediocraniene sau orbitale.
Clasificările realizate de Veau(10) şi Valerian Popescu(11) sunt unităţile de ghidare utilizate în practica curentă pentru malformaţiile congenitale de tip despicătură cu aspect clasic.
Valerian Popescu (1964) face o clasificare bazată pe criterii morfologice şi embriologice.
A. Despicături parţiale
1. Anterioare: care interesează în diferite grade structurile palatului primar – incomplete (uni- sau bilaterale) sau complete (uni- sau bilaterale).
2. Posterioare: care interesează structurile palatului secundar – incomplete sau complete.
B. Despicături asociate: rezultă din asocierea formelor incomplete ale despicăturilor anterioare cu diverse forme posterioare, fiind respectată parţial sau total integritatea procesului alveolar.
C. Despicături totale
a. Unilaterale: interesează palatul primar pe o singură parte – despicătura posterioară este pe linia mediană, vomerul ataşat de partea sănătoasă poate accentua asimetria;
b. Bilaterale: în care diviziunea anterioară trece de o parte şi de alta a bontului median, devenit mai mult sau mai puţin proeminent, şi se continuă cu o diviziune unică velopalatină mediană în centrul căreia se găseşte vomerul; în formele bilaterale, despicătura palatului primar poate fi incompletă în una din părţi.
De multe ori s-a încercat realizarea unui sistem universal acceptat de clasificare a despicăturilor labio-maxilo-palatine. Cel mai notabil sistem a fost cel „în Y”, dezvoltat de Kernahan(12), pornind de la clasificarea lui Kernahan şi Stark din 1958(13), bazată pe criterii embriologice, larg acceptată datorită simplităţii ei şi potrivit căreia despicăturile orale se împart în două grupe principale:
-
despicături ale palatului primar – se întind de la procesul alveolar la gaura incisivă;
-
despicături ale palatului secundar – extinse dinspre posterior, de la palatal moale şi dur spre anterior, la gaura incisivă.
Ambele tipuri pot fi complete sau incomplete, uni- sau bilaterale.
După modificări succesive ale acestui sistem de notare, în prezent se foloseşte clasificarea LAHSAL (figura 3), realizată de Kreins(14), la recomandarea Royal College of Surgeons din Marea Britanie, clasificare după iniţialele în limba engleză ale structurilor anatomice afectate (L – hemibuza dreaptă, A – proces alveolar dreapta, H – palat dur, S – palat moale, A – proces alveolar stânga, L – hemibuza stângă; notarea de la dreapta spre stânga, despicături complete – cu majuscule, incomplete – cu minuscule, lipsa afectării cu un punct); în această clasificare, a fost eliminat cel de-al doilea „H”, care simplifică notarea, dar nu permite încadrarea despicăturilor duble (bilaterale) ale palatului dur, care, de altfel, sunt extrem de rare.

Despicături labiale (DL)
Diviziunea buzei superioare (cheilodisrafiile buzei, despicătura labială) – cheiloschisis (din: keilon – buză şi schizis – separare), cunoscută şi sub numele de „buză de iepure”, poate interesa buza parţial (doar o indentaţie la nivelul buzei) sau în întregime, inclusiv deschiderea narinei.
Diviziunea labială este mai frecventă la sexul masculin, respectiv 60-70% din cazuri, un rol în apariţia sa avându-l şi vârsta înaintată a mamei sau anumiţi factori hormonali.
Are loc din cauza lipsei de sudură între mugurele maxilar şi nazal medial. Frecvent este unilaterală (figurile 4 şi 5), de obicei pe partea stângă, dar poate fi şi bilaterală (figurile 6 şi 7), în special în cadrul unor sindroame sau al trisomiilor. În 80% din cazuri, despicătura labială este unilaterală şi doar în 20% din cazuri este bilaterală.
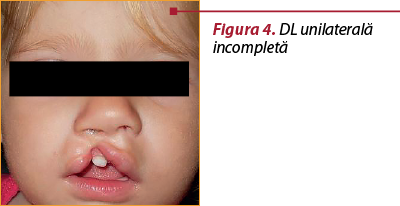
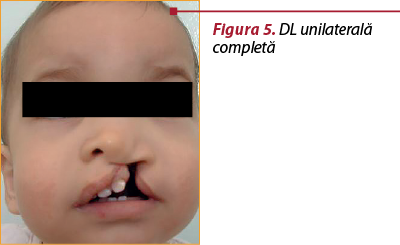
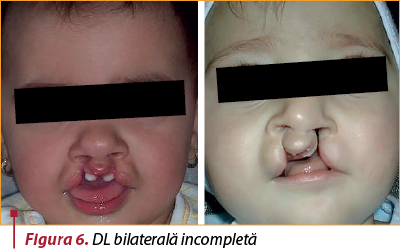
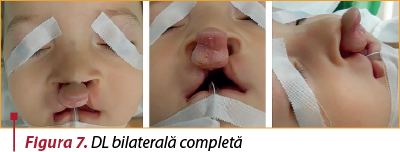
Interesează partea cărnoasă a buzei superioare şi, mai rar, poate interesa şi partea osoasă a maxilei între incisiv şi canin, uneori ajungând până la canalul nazopalatin. Buza afectată prezintă toate elementele anatomice, permiţând reconstituirea, dar acestea sunt deplasate şi uneori nedezvoltate corespunzător, întotdeauna existând o hipoplazie regională.
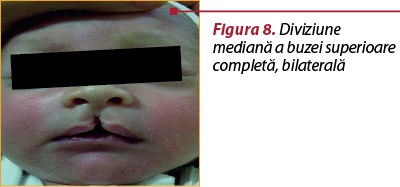
Diviziunea mediană a buzei superioare (schizocefalia) are loc din cauza lipsei de fuziune a mugurilor nazali mediali şi a lipsei formării osului intermaxilar (figura 8). Această malformaţie este foarte rară şi reprezintă un simptom patognomonic al sindromului Mohr, sindrom ce se transmite autozomal recesiv. Anomalia reprezintă, de fapt, adevărata „buză de iepure”(15). Diviziunea mediană a buzei inferioare este foarte rară şi se datorează lipsei masei mezenchimale dintre mugurii mandibulari.
Despicături labio-maxilare. Despicături palatine
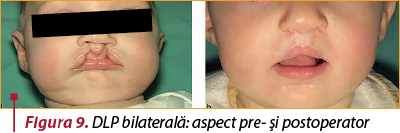
Diviziunea labio-maxilară (cheilognatodisrafia, despicătura labio-maxilară – figura 9) apare atunci când diviziunea labială se asociază cu diviziunea totală sau parţială a palatului anterior; poate fi uni- sau bilaterală.
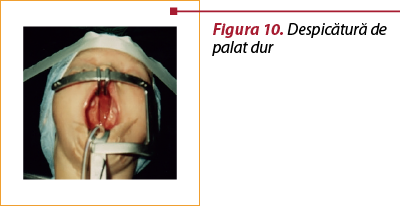
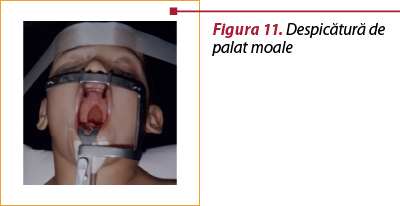
Diviziunile palatului posterior pot fi şi izolate, fără diviziune labială, pot interesa palatul dur în întregime sau parţial şi se numesc diviziuni velopalatine (stafilo-urano-disrafii, despicături palatine – figura 10). Dacă interesează numai palatul moale (lueta şi vălul palatin), atunci acest tip de diviziuni se numesc diviziuni velare (stafilodisrafii, lueta bifida – figura 11).
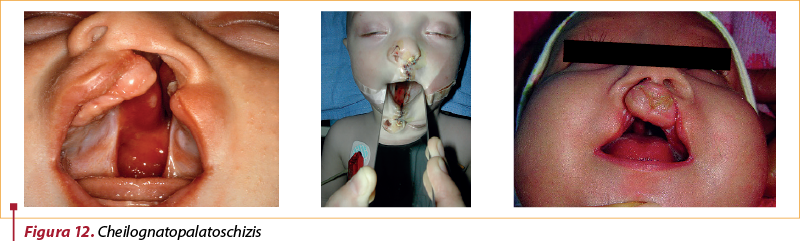
Cheilognatopalatoschizis (Despicături labio-maxilo-palatine)
Când diviziunea interesează totalitatea palatului dur şi moale şi buza superioară, se numeşte diviziune labio-maxilo-palatină (cheilognatopalatodisrafie); poate fi unilaterală sau bilaterală, ultima variantă fiind cunoscută şi sub numele de „gură de lup” (figura 12). În astfel de cazuri, cavitatea orală poate comunica cu cavitatea nazală, împiedică suptul la sugar, lichidele refulează pe nas, existând riscul de aspiraţie, apărând frecvente infecţii de căi respiratorii superioare.
De asemenea, din cauza diastazisului osos, rapoartele anatomice sunt modificate, trompa lui Eustachio este mai scurtă şi orizontalizată, făcând facilă comunicarea microbiană între faringe şi urechea medie, de aici riscul mărit al infecţiilor otice; fonaţia este, de asemenea, afectată.
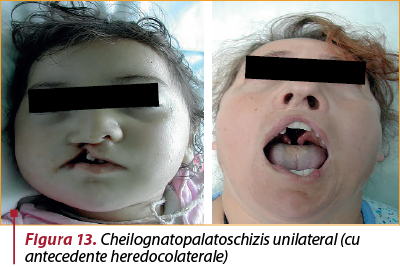
Malformaţia este, aşadar, invalidantă prin consecinţele ei pe multiple planuri: estetic, psihologic, al vorbirii, al nutriţiei, al malformaţiilor asociate (figura 13).
Principii terapeutice
Managementul terapeutic al acestei afecţiuni începe cu diagnosticul antenatal şi continuă imediat postnatal, într-o echipă multidisciplinară, alcătuită din genetician, pediatru, chirurg pediatru, chirurg plastician, chirurg oro-maxilo-facial, stomatolog pediatru, ortodont, logoped, medic otorinolaringolog, psihoterapeut.
Numai prin colaborarea tuturor acestor specialişti se va reuşi corecţia aspectului estetic al copilului, lucru foarte important pentru familie şi, nu în ultimul rând, se vor asigura prevenirea infecţiilor otice, prevenirea infecţiilor respiratorii, asigurarea premiselor pentru o vorbire normală, pentru corecţia dentiţiei.
Tratamentul modern al diviziunilor labio-maxilo-palatine este complex şi trebuie realizat în centre specializate; debutează la naştere, implicând prezenţa unei întregi echipe de specialişti, care va contribui la tratamentul diverselor aspecte patologice ale acestor malformaţii.
Etapele tratamentului pacientului cu despicătură sunt descrise în cele ce urmează, în ordine aproximativ cronologică.
a. Diagnosticul antenatal
Examenul ecografic poate detecta despicăturile labio-maxilare; în ceea ce priveşte palatoschizisul, acesta este dificil de diagnosticat prin screeningul de rutină (figura 14). Examinările şi testele suplimentare care pot confirma prezenţa anomaliei includ: prezentarea cefalică a copilului şi indicele de masă corporală scăzut al mamei(16).
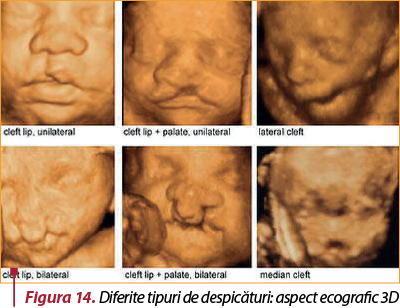
Diagnosticul se poate stabili încă din primele 13-16 săptămâni de gestaţie, cu ajutorul ecografiei uterului gravid sau al RMN-ului fetal, importanţa diagnosticului antenatal constând atât în pregătirea psihologică a cuplului parental, în trimiterea pacientului imediat postnatal către un centru multidisciplinar, specializat în tratamentul unor astfel de anomalii, cât mai ales în diagnosticarea eventualelor anomalii asociate grave, uneori fiind chiar indicat avortul terapeutic (ca în cazul trisomiilor 13 sau 18).
Odată cu progresul medical, despicătura de buză este adesea diagnosticată înainte de naştere; totuşi, din aproximativ 572 de copii născuţi în fiecare an, fie cu despicătură de buză, fie cu despicătură de palat, fie cu ambele, cel puţin 20% rămân nediagnosticaţi(15,17).
În cazul diagnosticării despicăturii, alături de amniocenteză, trebuie efectuată consilierea genetică a familiei. În acest scop, ar trebui investigate evoluţia completă a sarcinii şi istoricul familial; expunerea la orice factori teratogeni, prezenţa membrilor familiei cu despicătură sau alte defecte congenitale, probleme de dezvoltare şi sindroame genetice sunt toţi parametri importanţi de explorat în timpul consilierii. În cazurile în care despicăturile sunt diagnosticate prenatal, echipa multidisciplinară va fi implicată în management, astfel încât familia să poată afla despre natura deformării şi strategiile de îngrijire şi tratament ale acesteia. Sprijinul psihologic şi emoţional acordat familiei este esenţial în acest moment, având în vedere impactul psihic negativ creat odată cu confirmarea diagnosticului(18,19).
b. Momentul naşterii
Natura şi calitatea ataşamentului pe care un bebeluş le dezvoltă în relaţia cu principalul său îngrijitor sunt considerate a fi factori cu impact extrem de semnificativ în capacitatea lor ulterioară de a relaţiona cu ceilalţi(20). Deşi s-a presupus că părinţilor le este mai greu să relaţioneze cu un copil cu o desfigurare facială(21,22), există tot mai multe dovezi că bebeluşii născuţi cu despicătură nu sunt expuşi unui risc deosebit de a dezvolta un ataşament nesigur(23,24). Într-adevăr, formarea unui ataşament sigur faţă de părinte poate fi unul dintre factorii care ajută la protejarea şi integrarea socială a copilului cu o despicătură.
Cea mai importantă problemă cauzată, în această etapă, de despicătura orofacială este, probabil, dificultatea de hrănire. Caracteristicile anatomice ale buzei şi palatului cu despicătură împiedică foarte mult capacitatea sugarilor de a se hrăni. Procesul de hrănire poate fi, totodată, extrem de stresant pentru părinţii unor astfel de sugari, care se luptă adesea să găsească o metodă eficientă de hrănire(25).
În general, o malformaţie izolată nu creează dificultăţi majore în acest sens, dar caracterul de bilateralitate şi prezenţa despicăturii la nivelul palatului şi crestelor alveolare aduc cu sine incapacitatea de a realiza o închidere perfectă între limbă şi palatul dur pentru crearea unei presiuni negative necesare pentru succiune. La aceasta se adaugă şi regurgitarea nazală şi prezenţa secreţiilor ce nu se pot autocurăţa.
Realizarea unor tetine special conformate fiecărui pacient în parte este foarte importantă şi se recomandă să fie confecţionate cât mai aproape de momentul naşterii (în primele zile postnatal), astfel încât să se poată realiza o alimentaţie cât mai aproape de normalitate(26). În plus, putem folosi plăcuţe speciale (tip proteză palatină) pentru a sigila partea despicată. O astfel de proteză ar putea fi eficientă pentru creşterea volumului aportului de lichide, scăderea timpului de hrănire şi pentru stimularea creşterii fiziologice la sugarii cu buză şi palat despicate(27).
Alimentaţia la sân este de cele mai multe ori indicată, luând în considerare importanţa acesteia, atât din punct de vedere imunologic, cât şi social (prevenind depresia post-partum şi îmbunătăţind legătura mamă-copil). Deseori însă, alimentaţia la sân în cadrul acestei malformaţii este extrem de dificilă, câteodată chiar imposibilă, motiv pentru care se aplică metode ajutătoare de alimentaţie, şi anume pomparea laptelui matern în sticle speciale ce pot fi strânse, combinată cu tetinele individuale realizate, alternând cu şedinţe de alimentaţie la sân(15,28).
Ortopedia prechirurgicală şi modelarea nazoalveolară au devenit parte a protocolului terapeutic în multe centre de tratament al despicăturilor, cu scopul îmbunătăţirii rezultatului tratamentului. Ortopedia prechirurgicală aproximează dimensional segmentele alveolare maxilare şi are ca rezultat reducerea tensiunii pe buza reparată. Aparatul Latham (figura 15) este un dispozitiv ortopedic prechirurgical activ utilizat pentru obturarea defectelor de tipul despicăturilor. Efectele sale pe termen lung sunt dezbătute. Dispozitivul şi-a dovedit succesul în prelungirea şi alinierea segmentelor maxilare, în retrudarea premaxilei prognate, în alinierea crestelor alveolare bilaterale, în reducerea tensiunii pe închiderile chirurgicale şi în reducerea incidenţei de dezvoltare a fistulei. Cu toate acestea, efectul său pe termen lung asupra dezvoltării sau ocluziei maxilare nu a fost dovedit(29).

Pe de altă parte, modelarea prechirurgicală nazoalveolară (PNAM) reduce tensiunea asupra ţesuturile moi şi deformarea structurilor cartilaginoase, facilitând repararea chirurgicală a ţesuturilor moi cu tensiune minimă(30), stimulează şi redirecţionează creşterea segmentelor alveolare, ceea ce va duce la conformarea ideală a arcului vestibular maxilar. În plus, ajută la dezvoltarea normală a vorbirii printr-o poziţionare mai bună a limbii. Alte beneficii includ îmbunătăţirea integrării psihosociale, hrănirea mai bună şi conformarea suportului osos(31).
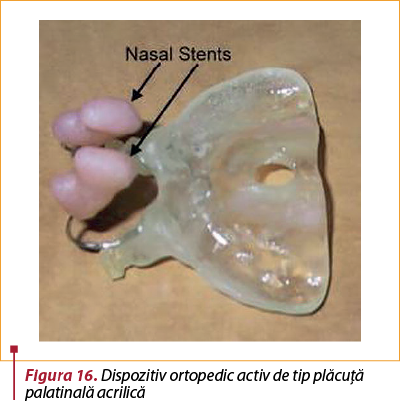
Dispozitivul nazoalveolar constă dintr-o plăcuţă alveolară detaşabilă, realizată din acrilat ortodontic pe un model din gips sau 3D, imprimat după scanarea maxilarului sugarului. Stentul nazal este aplicat şi modelat la capătul unui fir de oţel inoxidabil de 0,032 inchi, încorporat în porţiunea anterioară a plăcii alveolare (figura 16). Stentul nazal şi placa de modelare intraorală sunt ajustate săptămânal sau bisăptămânal pentru a corecta treptat deformările nazale şi alveolare, de unde şi denumirea de modelare nazoalveolară. PNAM poate fi aplicat la întreaga gamă de despicături, inclusiv fisuri palatinale complete, cu afectarea integrităţii planşeului nazal(32).
c. Etapa chirurgicală
Managementul chirurgical al despicăturilor labio-maxilo-palatine se extinde pe o perioadă îndelungată şi presupune o planificare riguroasă, nu doar o realizare etapizată a unor procedee chirurgicale sau nechirurgicale individuale. Reuşita într-o etapă a tratamentului este strict dependentă de realizarea cu anticipaţie, în pasul precedent al unor manevre medicale care favorizează obţinerea rezultatelor scontate. Aspectul şi funcţionalitatea finală sunt rezultatul multiplelor acţiuni bine coordonate şi executate cu precizie pentru o entitate patologică în care marja de eroare acceptată este minimă.
Momentul realizării intervenţiilor chirurgicale este controversat, neexistând un consens în acest sens. Acelaşi lucru se poate spune şi despre tehnicile chirurgicale care se aplică.
În prezent există un oarecare consens în ceea ce priveşte timingul intervenţilor chirurgicale, după cum se poate vedea în tabelul 1.
Metodele chirurgicale aplicate pentru reconstrucţia despicăturilor labio-maxilo-palatine cunosc o diversitate relativ mare, începând cu o multitudine de proceduri aplicate pentru refacerea buzei superioare şi terminând cu chirurgia ortognată.
În clinica noastră, cu mici variaţii condiţionate de particularităţile individuale, succesiunea etapelor chirurgicale este următoarea:
-
3-6-12 luni ® cheiloplastie (închiderea despicăturii labiale)
-
12-18 luni ® uranostafilorafie (închidere despicături velopalatine)
-
7-11 ani ® gingivoplastie ± grefare osoasă alveolară.
Referitor la obiectivele tratamentului chirurgical, în ansamblu, întreaga echipă are drept scop final atingerea următoarelor deziderate:
-
Închiderea defectelor existente la nivelul buzei superioare, maxilarului superior şi/sau palatului.
-
Refacerea elementelor anatomice şi funcţionale ale buzei superioare – filtru, arc Cupidon, vermilion (roşul buzei), muşchiul orbicular (continuu) etc.
-
Corectarea malformaţiei nazale asociate – formă, simetrie, reconstrucţie praguri narinare, lungime adecvată a columelei.
-
Cicatrice postoperatorii cât mai estetice.
-
Faţă armonioasă în repaus şi mişcare.
Plastia buzei (cheiloplastia)
Beneficiile plastiei în etapa neonatală sunt încă în curs de evaluare. Unele şcoli sugerează intervenţia cât mai devreme posibil. Potrivit acestora, intervenţia chirurgicală precoce îmbunătăţeşte aspectul feţei şi reduce anxietatea părinţilor. Mai mult, intervenţiile chirurgicale precoce ar ajuta la dezvoltarea ocluziei normale(33). Pe de altă parte, unele şcoli se opun intervenţiei chirurgicale timpurii, deoarece aceasta va restricţiona creşterea viitoare, ducând la colaps maxilar şi la ocluzii inverse/încrucişate. Trebuie subliniat şi faptul că o intervenţie chirurgicală mai târzie oferă chirurgilor un suport tisular crescut, care creează premisele obţinerii unor rezultate superioare.
Puţini chirurgi mai practică acum plastia buzei în perioada neonatală, întrucât s-a constatat că rezultatele cheiloplastiei neonatale nu sunt superioare celor ale intervenţiei chirurgicale amânate şi nu există niciun beneficiu psihologic pentru părinţi(34). În plus, chirurgia neonatală implică în mod inerent un risc mai mare. Prin urmare, majoritatea chirurgilor practică plastia buzei şi, adesea, şi a crestei alveolare şi marginii frontale a palatului dur între 3 şi 6 luni(15).
Repararea despicăturii labiale cunoaşte mai multe tipuri de intervenţii chirurgicale, printre care enumerăm ca fiind cel mai des utilizate: tehnica Millard modificată, LeMersurier, tehnica triunghiurilor echilaterale, la care se adaugă, cu o utilizare mai redusă, plastia în Z. Aceste tehnici au acelaşi scop – şi anume, de a realiza închiderea primară a despicăturii buzei utilizând diferite tipuri de incizii şi plastii, dar urmărind câteva principii de bază: sutura plan cu plan (mucos, muscular, tegumentar), decolarea estetică maximă a aripii nazale, realizarea unei cicatrice tegumentare estetice, realizarea unui fund de sac vestibular suficient de adânc precum sutura în exces a mucoasei pentru a permite ulterior o realizare bună a augmentării osoase fără exercitare de tensiuni asupra maxilarului(5).
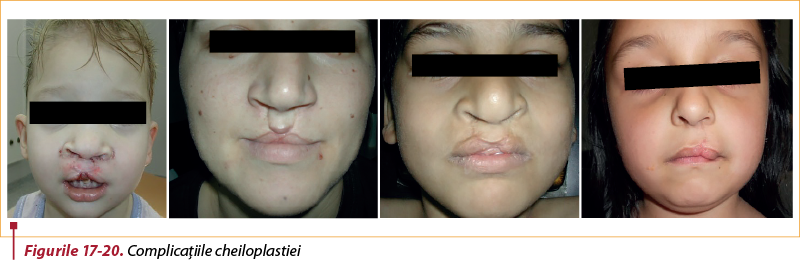
Ca orice intervenţie chirurgicală, şi cheiloplastia presupune anumite riscuri şi poate fi urmată de anumite complicaţii; dintre cele cu care echipa noastră s-a confruntat, menţionăm (figurile 17-20): dehiscenţa totală sau parţială, complicaţii estetice (buza scurtă/lungă, discontinuitate cutaneo-mucoasă, insuficienţa roşului buzei sau roşul buzei în exces).
Plastia despicăturii velopalatine (uranostafiloplastia)
Această etapă chirurgicală se realizeaza înaintea vârstei de 18 luni (moment-cheie în dezvoltarea vorbirii) şi presupune, în primul timp, reacolarea celor două flancuri velare şi a musculaturii, iar în cel de-al doilea pas, realizarea închiderii etanşe a palatului dur în două planuri (nazal şi oral).
Plastia despicăturii velopalatine este o procedură dificilă din cauza manipulării delicate a ţesuturilor necesare şi a limitelor mici ale cavităţii orale a sugarului. Repararea palatului dur şi moale se efectuează în intervalul de vârstă 9-18 luni. Ideea din spatele acestei intervenţii relativ timpurii este acordarea de prioritate în dezvoltarea ocluziei normale, care poate fi extrem de dificil de corectat după vârsta de 5 ani(35). Tehnicile moderne s-au concentrat pe minimizarea apariţiei cicatricelor prin reducerea expunerii zonei osoase.
Despicăturile palatului provoacă adesea probleme cu vorbirea şi auzul. Părinţii sunt încurajaţi să stimuleze şi să converseze cu bebeluşii, în speranţa dezvoltării normale pe acest segment. Cu cât închiderea despicăturii palatine se face mai târziu, cu atât mai afectată este fonaţia(36). Există dovezi că o bună creştere facială şi o bună fonaţie pot fi obţinute prin închiderea palatului dur şi moale într-o singură etapă înainte de vârsta de 1 an, cu condiţia ca intervenţia chirurgicală să fie cât mai atraumatică posibil(37).
Plastia (± grefarea) crestei alveolare
Repararea crestei alveolare prin grefe osoase este probabil una dintre cele mai controversate procedee chirurgicale ce fac parte integrată din managementul complex al despicăturilor labio-maxilo-palatine, prin prisma momentului realizării acestui procedeu, a materialelor de grefare utilizate şi a gestionării dinţilor adiacenţi defectului (incisiv lateral, incisiv central şi canin).
Se preferă realizarea acestei proceduri în perioada dentiţiei mixte, cunoscută şi ca grefare secundară, de preferat înaintea vârstei de 12 ani, pentru evitarea resorbţiilor osoase din această perioadă(38).
Pentru a realiza o intervenţie de succes, următoarele criterii trebuie să fie atinse:
-
Păstrarea adâncimii sanţului vestibular
-
Realizarea unor lambouri care să asigure închiderea fără tensiune
-
Închiderea predictibilă a flancului nazal pentru a nu exista contact între cavitatea nazală şi situsul grefat
-
Mucoasă keratinizată la nivelul zonei grefate.
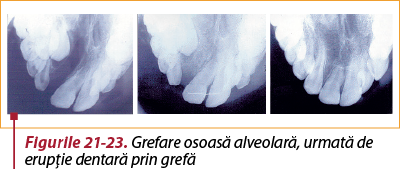
Postoperatoriu, urmărirea pacientului se face timp de 7 zile până la suprimarea firelor de sutură, iar apoi la 6 luni prin control imagistic CBCT pentru evaluarea rezultatelor grefei (integrare osoasă şi erupţie dentară prin grefă – figurile 21-23; în caz de eşec, resorbţie).
Vârsta ideală pentru grefa osoasă este de 9-11 ani pentru a oferi şansa ca incisivul lateral sau caninul să erupă prin grefă şi să o stabilizeze. Dinţii supranumerari din zona chirurgicală trebuie extraşi cu 8-12 săptămâni înainte de intervenţie pentru a permite chirurgului să aibă ţesuturi gingivale intacte pentru o acoperire adecvată a grefei osoase alveolare.
d. Terapia logopedică
Copiii născuţi cu o despicătură care implică palatul sunt expuşi riscului de a dezvolta modele anormale de fonaţie. Insuficienţa velofaringiană (VPI) este o complicaţie frecventă la pacienţii cu despicătură, care poate compromite inteligibilitatea vorbirii. Nazalitatea vorbirii apare atunci când cavitatea orală nu este complet etanşeizată de cavitatea nazală; ca urmare, aerul iese prin nas. Chiar şi după plastia palatului, pacienţii cu despicătură pot nazaliza încă din cauza incapacităţii palatului moale de a sigila şi separa aceste două cavităţi. Există o variaţie considerabilă în literatura de specialitate cu privire la numărul de copii cu despicătură de palat care continuă să aibă probleme de vorbire după plastia primară a palatului. Witzel(39) a raportat că 25% dintre copiii cu DLP au dezvoltat fonaţie normală în mod spontan şi 75% au necesitat episoade de terapie logopedică de-a lungul copilăriei şi adolescenţei. Hall(40) a declarat că 80% dintre copiii cu despicătură nonsindromică care au suferit plastii palatine înainte de vârsta de 18 luni nu au necesitat terapie logopedică.
În calitate de membru-cheie al echipei multidisciplinare, rolul specialistului logoped este să monitorizeze şi să evalueze dezvoltarea vorbirii şi limbajului de la naştere până la finalizarea tratamentului (aproximativ 20 de ani), să facă diagnostice diferenţiale, să consilieze părinţii/îngrijitorii; el menţine legătura cu alţi membri ai echipei şi asigură intervenţia adecvată şi în timp util(41).
e. Terapia pedodontică
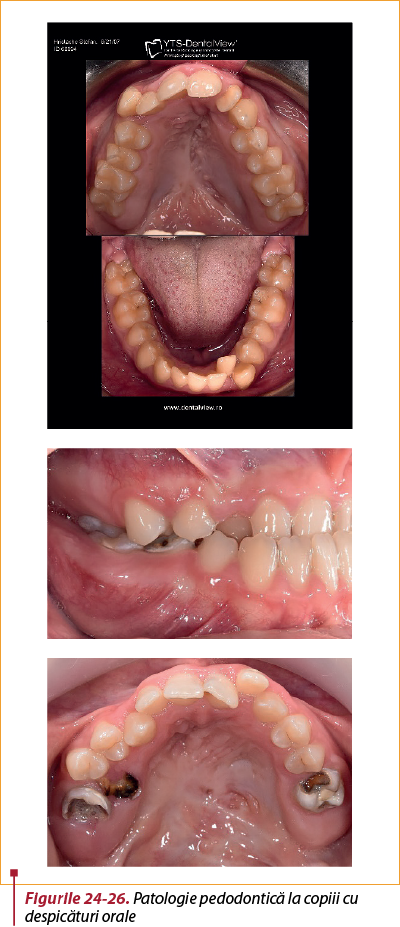
În timpul dezvoltării embriologice, în cadrul proceselor maxilare se formează lamina dentară primordială pe seama proliferării ţesutului mezenchimal şi a invaginării epiteliului bucal. Această secvenţă începe în săptămâna a şaptea de viaţă intrauterină; la pacientul cu despicătură, acest proces este perturbat în jurul fisurii şi poate duce la apariţia dinţilor supranumerari de fiecare parte a despicăturii, la malformaţii ale rădăcinii şi/sau coroanelor dentare, la hipoplazii ale smalţului, la anodonţii sau ectopii dentare(42) (figurile 24-26). Terapia pedodontică cu restaurarea dinţilor afectaţi cu materiale adecvate trebuie însoţită obligatoriu de intensificarea igienei dentare şi de utilizarea metodelor suplimentare de creştere a rezistenţei structurilor dure dentare (fluorizări).
f. Tratamentul ortodontic
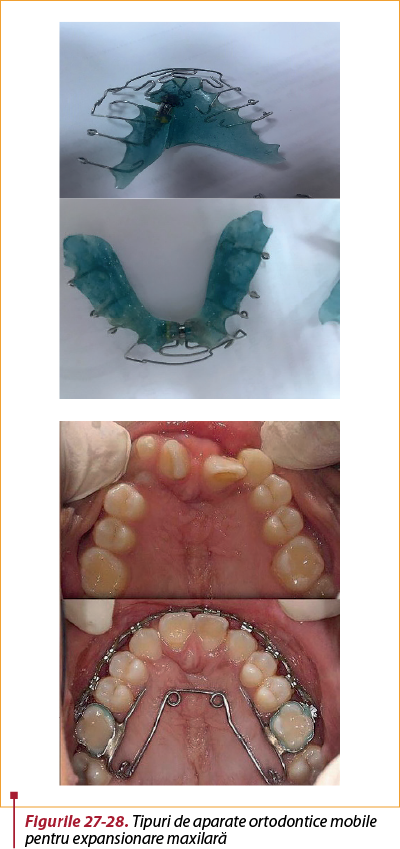
În dentiţia mixtă (intervalul de vârstă 6-12 ani) se indică tratamentul ortodontic interceptiv pentru a repoziţiona dentiţia adiacentă despicăturii, pregătind astfel zona fisurată pentru grefa osoasă alveolară secundară; o astfel de procedură trebuie amânată până la dezvoltarea rădăcinilor incisivilor pentru a evita orice efect de resorbţie asupra dinţilor. Dacă segmentele maxilare şi dentiţia de pe ambele părţi ale despicăturii sunt bine aliniate, nu este necesar să se facă ortodonţie prechirurgicală(43). Prin urmare, tratamentul ortodontic nu se începe în general până la vârsta de 9 sau 10 ani când, dacă este necesar, segmentele maxilare sunt expansionate pentru a corecta relaţia transversală cu ajutorul aparatelor de expansiune palatinală; acestea includ plăcuţa palatinală (figura 27), quad helix-ul (figura 28), disjunctorul şi altele(44,45).
Tratamentul ortodontic definitiv trebuie început în momentul definitivării erupţiei dinţilor permanenţi, deci în dentiţia definitivă. Obiectivele tratamentului sunt similare cu cele pentru pacienţii fără despicături, dar anumite condiţii trebuie luate în considerare în timpul planificării tratamentului. Acestea includ: menţinerea integrităţii dinţilor şi a structurilor de susţinere, în special pentru dinţii adiacenţi segmentelor despicate, corectarea malpoziţiilor dentare şi gestionarea anodonţiilor congenitale(46). În mod invariabil, aparatele fixe sunt necesare pentru a atinge un grad satisfăcător de precizie în alinierea dinţilor; cu toate acestea, recidiva este frecventă după corecţia ortodontică(47). Odată ce dentiţia permanentă este completă, planificarea intervenţiei chirurgicale ortognatice trebuie să aibă loc în tentativa de a corecta retruzia segmentului median al feţei. Ar trebui luaţi în considerare factori precum retrognaţia maxilară, amploarea şi efectul oricărei creşteri viitoare şi dorinţele pacientului. Corecţia chirurgicală este indicată numai când creşterea este definitivată. Revizia chirurgicală a nasului (rinoplastia) va fi ultima etapă chirurgicală din cauza faptului că mişcarea osului subiacent va afecta conturul nasului(48).
g. Chirurgia ortognată
În ciuda tratamentului ortodontic, până la 25% dintre pacienţii cu despicătură de buză şi palat au nevoie de intervenţii chirurgicale pentru a obţine un aspect facial echilibrat şi armonios. Chirurgia ortognată reprezintă pasul chirurgical final, nefiind întotdeauna necesar, dar are capacitatea de a solidariza aspectul final al tratamentului prin corectarea eventualelor modificări de ocluzie dentară, de simetrie facială sau tulburări de deschidere a gurii.
Evaluarea cefalometrică detaliată şi analizele de creştere sunt efectuate pentru a planifica intervenţia chirurgicală ortognatică. Nu se efectuează nicio intervenţie chirurgicală ortognatică până când creşterea nu este completă(49).
Procedeele cele mai utilizate în acest pas sunt aplicate la nivelul mandibulei: osteotomia în L inversat, osteotomia Obwegeser-Dal Pont, osteotomia verticală Caldwell-Lettermann, genioplastia sau, la nivel maxilar, osteotomia Le-Fort (de diferite clase, I, II sau III) singulară sau corelată cu osteotomia sagitală, şi au ca scop avansarea sau retrudarea sergmentelor osoase implicate pentru realizarea ocluziei clasa I după Angle. Planificarea acestor intervenţii chirurgicale se realizează în general după finalizarea grefării crestei alveolare, pe modele reconstruite 3D cu ajutorul examinărilor CT. Tratamentul ortodontic pre- şi postoperatoriu este obligatoriu, urmat apoi de contenţia rezultatului cu ajutorul unor aparate individualizate.
h. Terapia psihologică. Managementul pe termen lung
Copiii cu anomalii craniofaciale prezintă un risc mai mare de a dezvolta probleme comportamentale, emoţionale sau de integrare socială(50). Unii copii cu despicături au competenţe sociale scăzute (mai puţini prieteni) şi o interacţiune socială slabă.
Aceşti copii au o adevărată provocare cu care să se confrunte în două etape: atunci când merg la şcoală (5-6 ani), când întâmpină dificultăţi de relaţionare din cauza faptului că sunt „diferiţi”, şi al doilea moment, când încep să aibă grijă de aspectul lor, adică perioada prepubertate şi în adolescenţă. Există un consens că abilităţile lingvistice şi de învăţare ale pacienţilor cu despicătură tind să fie întârziate sau reduse, dacă despicătura a fost una de mică amploare(51).
Abordarea psihologică a acestor copii şi a familiilor lor nu trebuie să implice doar psihologul; toţi membrii echipei terapeutice ar trebui să încorporeze perspectiva psihosocială în îngrijirea pacienţilor cu despicătură de buză şi/sau palat(40).
Concluzii
Tratamentul copiilor cu despicături labio-maxilo-palatine este unul extrem de complex, implicând numeroase specialităţi medicale, colaborarea interdisciplinară stând la baza reuşitei. Gestionarea psihologică a unui copil cu malformaţii cranio-faciale (MCF) de tipul despicăturilor joacă un rol esenţial la toate nivelurile. Viaţa emoţională şi adaptarea copilului şi a familiei facilitează şi condiţionează, într-o măsură apreciabilă, succesul terapeutic.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
-
World Health Organization. Global strategies to reduce the heath-care burden of craniofacial anomalies. Geneva: The Organization; 2002.
-
Murray J. Gene/environment causes of cleft lip and/or palate. Clinical Genetics. 2002;61(4):248-256. DOI: 10.1016/j.coms.2016.01.004.
-
Bender P. Genetics of cleft lip and palate. Journal of Pediatric Nursing. 2000;15(4):242-249. DOI: 10.1016/j.coms.2016.01.2300.
-
Sharpe P, Roy S, Nanci A. Embryology of the Head, Face and Oral Cavity. In: Nanci A. Ten Cate’s Oral Histology: Development, Structure and Function, 6th Ed., C.V. Mosby Co, 1992.
-
Bucur A, Navarro Vila C, Lowry J, Acero J. Compendiu de Chirurgie oro-maxilo-facială, vol 1 şi 2, Editura Q Med Publishing, Bucureşti, 2009, pp. 824-855.
-
Millerad J, Larson O, Hagberg C, Ideberg M. Associated malformations in infants with cleft lip and palate: a prespective population-based study. Pediatrics. 1997;100:180–86.
-
Stoll C, Alembik Y, Dott B, Roth MP. Associated malformations in cases with oral clefts. Cleft Palate Craniofac J. 2000;37:41–47.
-
Lees M. Genetics of cleft lip and palate. Watson ACH, Sell DA and Grunwell P (eds) Management of Cleft Lip and Palate. London: Whurr Publishers; 2001:87–104.
-
Christensen K, Joel K, Herskind AM, Murray JC. Long-term follow up study of survival associated with cleft lip and palate at birth. Br Med J. 2004;328:1405.
-
Veau V. Division palatine, Ed. Masson, Paris, 1931.
-
Popescu V (ed): Chirurgie buco-maxilo-facială, Editura didactică şi pedagogică, Bucureşti, 1967.
-
Kernahan DA. The striped Y: A symbolic classification of cleft lips and palates. Plast Reconstr Surg. 47;469, 1971.
-
Sandham A. Classification of clefting deformity. Early Human Development. 1985;12(1):81-85 DOI: 10.1007/s00268-017-3896-8.
-
Royal College of Surgeons, England, 1995.
-
Hodgkinson PD, Brown S, Duncan D, Grant C, McNaughton A, Thomas P and Mattick CR. Management of children with cleft lip and palate: a review describing the application of multidisciplinary team working in this condition based upon the experiences of a regional cleft lip and palate centre in the United Kingdom. Fetal and Maternal Medicine Review. 2005; 16:1 1–27 doi:10.1017/S0965539505001452, 2005 Cambridge University Press.
-
Heinrich A, Proff P, Michel T, Ruhland F, Kirbschus A, Gedrange T. Prenatal diagnostics of cleft deformities and its significance for parent and infant care. Journal of Craniomaxillofacial Surgery. 2006;34(2):14-16. DOI: 10.1155/2016/3054578.
-
Jones MC. Pre-natal diagnosis of cleft lip and palate: detection rates, accuracy of ultrasonography and strategies for counselling. Cleft Palate-Craniofac J. 2002;39:169–73.
-
Walters E. Problems faced by children and families living with visible differences. In:Lansdown R, Rumsey N, Bradbury E, Carr T, Partridge J (eds) Visibly Different: Coping with disfigurement. Oxford, Butterworth-Heinemann 1997.
-
Martin V. Helping parents cope. Nursing Times. 1995;91:38–44.
-
Ainsworth M, Bowlby J. An ethnological approach to personality development. Am Psychol. 1991;46:331-41.
-
Langlois J. Infant attractiveness predicts maternal behaviors and attitudes. Dev Psychol. 1995;31:464-72.
-
Pruzinsky T. Social and psychological effects of major craniofacial deformity. Cleft Palate-Craniofac J. 1992;29:578–84.
-
Coy K, Spelz M, Jones K. Facial appearance and attachment in infants with orofacial clefts: a replication. Cleft Palate-Craniofac J. 2002;39:66–72.
-
Pelchat D, Bisson J, Bois C, Saucier J. The effects of early relational antecedents and other factors on the parental sensitivity of mothers and fathers. Inf Child Dev. 2003;12:27–51.
-
Endriga C, Speltz L, Mark L, Jones K. Do psychosocial variables predict the physical growth of infants with orofacial clefts? Infant Behavior & Development. 1998;21(4):700-712. DOI: 10.1002/ajmg.a.37740.
-
Goldberg WB, Ferguson FS, Miles RJ: Succcessful use of a feeding obturator for an infant with a cleft palate. Spec. Care Dentist. 1988;8:86-9.
-
Turner C, Zagirova A, Frolova E, Courts F, Williams W. Oral health status of Russian children with unilateral cleft lip and palate. Cleft Palate Craniofacial Journal. 1998;35(6):489-494. DOI: 10.1002/bdra.23512.
-
Righetti-Veltema M, Manzano J. Impact of postpartum depressive symptoms on mother and her 18-month-old infant. Eur Child Adolesc Psychiatry. 2003;12:75–83.
-
Cruz C. Presurgical orthopedics appliance: The Latham technique. Oral and Maxillofacial Surgery Clinics of North America. 2016;28(2):161-168. DOI: 10.1016/j.coms.2016.01.004.
-
Attiguppe P, Karuna Y, Yavagal C, Naik S, Deepak M, Maganti R, Krishna G. Presurgical nasoalveolar molding: A boon to facilitate the surgical repair in infants with cleft lip and palate. Contemporary Clinical Dentistry. 2016;7(4):569-573. DOI: 10.1001/jamaoto.2016.3175.
-
Liang Z, Yao J, Chen PK, Zheng C, Yang J. Effect of presurgical nasoalveolar molding on nasal symmetry in unilateral complete cleft lip/palate patients after primary cheiloplasty without concomitant nasal cartilage dissection: Early childhood evaluation. Cleft Palate Craniofacial Journal. 2017;13(7):75-81. DOI: 10.1597/14-296.
-
Grayson B, Garfinkle S. Early cleft management: The case for nasoalveolar molding. American Journal of Orthodontics and Dentofacial Orthopedics. 2014;145:134-142. DOI: 10.1016/j.oooo.2016.08.007.
-
Taub P, Piccolo P. Cleft lip repair: Through the looking glass. Journal of Craniofacial Surgery. 2016;27(8):2031-2035. DOI: 10.1097/SCS.0000000000002889.
-
Slade P, Emerson DJM, Freedlander E. A longitudinal comparison of the psychological impact on mothers of neonatal and 3-month repair of cleft lip. Br J Plast Surg. 1999;52:1–5.
-
Woo A. Evidence-based medicine: Cleft palate. Plastic and Reconstructive Surgery. 2017;139(1):191e-203e. DOI: 10.1097/PRS.0000000000002854.
-
Sell D. Speech in Sri Lankan cleft palate subjects with delayed palatoplasty. Unpublished PhD, De Montford University 1992.
-
Sommerlad BC, Hay NHJ, Moss JP. Transactions of the 8th International Congress on Cleft Palate and Related Craniofacial Anomalies. Singapore 1997.
-
Takahashi T, Fukuda M, Yamaguchi T, Kochi S, Inai T, Watanabe M, Echigo S. Use of an osseointegrated implant for dental rehabilitation after cleft repair by periosteoplasty: A case report. Cleft Palate Craniofacial Journal. 1997;34(3):268-271. DOI: 10.1097/SCS.0b013e3181b5d08e.
-
Witzel MA. Speech evaluation and treatment. Oral Maxillofac Surg Clin North Am. 1991;3:501–16.
-
Hall C, Golding-Kushner KJ. Long term follow up of 500 patients after palate repair performed prior to 18 months of age. Paper presented to Sixth International Congress on Cleft Palate and Related Craniofacial Anomalies, Jerusalem, Israel 1989.
-
Paliobei V, Psifidis A, Anagnostopoulos D. Hearing and speech assessment of cleft palate patients after palatal closure. Long-term results. International Journal of Pediatric Otorhinolaryngology. 2005;69(10):1373-1381. DOI: 10.1097/SCS.0b013e3181b6c82d.
-
Bohn A. Dental anomalies in harelip and cleft palate. Acta Odontol Scand. 1963;21:1–109.
-
Solis A, Figueroa A, Cohen M, Polley J, Evans A. Maxillary dental development in complete unilateral alveolar clefts. Cleft Palate Craniofacial Journal. 1998;35:320-328. DOI: 10.1597/14-136.
-
Figueiredo D, Cardinal L, Bartolomeo F, Palomo M, Horta C, Andrade I, Oliveira DD. Effects of rapid maxillary expansion in cleft patients resulting from the use of two different expanders. Dental Press Journal of Orthodontics. 2016;21(6):82-90. DOI: 10.1590/2177-6709.2016-001.aop.
-
Garib DG, Garcia LC, Pereira V, Lauris RC, Yen S. A rapid maxillary expander with diff-erential opening. Journal of Clinical Orthodontics. 2014;48(7):430-435 DOI: 10.3109/2000656X.2015.
-
Vig K, Mercado M. Overview of orthodontic care for children with cleft lip and palate, 1915-2015. American Journal of Orthodontics and Dentofacial Orthopedics. 2015;148(4):543-556. DOI: 10.1016/j.ajodo.2015.07.021.
-
Hammond J. The Belle Maudsley memorial lecture 1986. Treatment of maxillary retrusion in a case of cleft lip and palate. Dental Update. 1987;14(5):193-196, 198, 200. DOI: 10.1007/s12663-013-0490-y.
-
Bhuskute A, Tollefson T. Cleft lip repair, nasoalveolar molding, and primary cleft rhinoplasty review. Facial Plastic Surgery Clinics of North America. 2016;24(4):453-466. DOI: 10.1016/j.fsc.2016.06.015.
-
Normando ADC, da Silva OG Jr, Capelozza L. Influence of surgery on maxillary growth in cleft lip and/or palate patients. J Craniomaxillofac Surg. 1992; 20: 111–18.
-
Pruzinsky T. Social and psychological effects of major craniofacial deformity. Cleft Palate Craniofacial Journal. 1992;29(6):578-584. discussion 570. DOI: 10.1093/jamia/ocv125.
-
Millard T, Richman C. Different cleft conditions, facial appearance, and speech: Relationship to psychological variables. Cleft Palate Craniofacial Journal. 2001;38(1):68-75. DOI: 10.1002/ajmg.a.35767.
Articole din ediţiile anterioare
Terapia cu dispozitive modelatoare nazoalveolare (NAM) în managementul timpuriu al pacienţilor cu despicături labio-maxilo-palatine
Pacienţii prezentând diferite tipuri de despicături labio-maxilo-palatine trec de-a lungul vieţii printr-o serie de manopere terapeutice multidi...