Cardiovascular diseases cause 3.9 million deaths in Europe, being the main cause of death (about 45% of deaths). In many countries, there has been a decline in deaths from cardiovascular diseases in recent years, but the cardiovascular diseases prevalence rate has increased in younger age groups. Dietary factors, high prevalence of obesity and diabetes in children and adolescents, physical inactivity and the initiation of tobacco consumption at a small age are the most important risk factors for cardiovascular disease in adolescents. Modern life has brought new risk factors: the consumption of anabolic substances, and the excessive use of modern technologies increases the cardiovascular risk among adolescents. This is the reason why it is necessary to identify and treat more aggressively the identified risk factors at the lowest possible age, primarily by adopting a healthy lifestyle, including regular exercise practice, appropriate food patterns, and abstinence from smoking and other harmful substances.
SOS adolescenţii!
SOS teenagers!
First published: 18 septembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.118.4.2017.1051
Abstract
Rezumat
Bolile cardiovasculare provoacă 3,9 milioane de decese în Europa, fiind principala cauză a mortalității (aproximativ 45% din decese). În ultimii ani, se înregistrează, în multe țări, o scădere a numărului de decese provocate de bolile cardiovasculare, însă a crescut rata de prevalență a acestora la vârste mici. Factorii dietetici, prevalența ridicată a obezității și a diabetului la copii și adolescenți, inactivitatea fizică și inițierea consumului de tutun la vârste mici sunt cei mai importanți factori de risc pentru bolile cardiovasculare la adolescenți. Viața modernă a adus noi factori de risc, consumul de substanțe anabolizante și utilizarea în exces a tehnologiilor moderne, care cresc riscul cardiovascular în rândul adolescenților. De aceea este necesar să depistăm și să tratăm mai agresiv factorii de risc identificați la vârste cât mai mici, în primul rând prin adoptarea unui stil de viață sănătos, incluzând practicarea regulată a activității fizice, o dietă adecvată și combaterea fumatului și a consumului de alte substanțe nocive.
Bolile cardiovasculare ocupă primul loc în lume între cauzele de mortalitate, aproape jumătate din cauzele de deces în Europa având drept cauză boli cardiace sau vasculare. Deși în multe țări s-a înregistrat, în ultimii ani, o scădere a deceselor prin boli cardiovasculare, este îngrijorător faptul că a scăzut vârsta la care apar aceste boli. De aceea, măsurile de prevenire a afecțiunilor cardiovasculare reprezintă o prioritate actuală. Există o multitudine de factori de risc la care suntem expuși încă din copilărie și adolescență, efectul acestora manifestându-se prin scăderea dramatică a vârstei la care apar bolile și evenimentele cardiovasculare. Cunoscând și identificând acești factori, prin măsuri active de monitorizare și combatere a lor putem influența în mod real evoluția ulterioară a copiilor noștri.
Obezitatea este probabil cel mai alarmant factor al zilelor noastre, atât prin frecvența din ce în ce mai mare, cât și prin consecințele sale în timp. Un mare studiu epidemiologic din Bogalusa, SUA, desfășurat pe parcursul a 36 de ani, a evaluat tendința de evoluție a IMC la copii și adolescenți, evidențiind o creștere a prevalenței ratei celor cu exces ponderal și a obezității de 9,6%, respectiv de 6,6% la fiecare 10 ani; astfel, în anul 2010, în SUA, proporția de adolescenți supraponderali era de 48,4%, în timp ce un adolescent din trei era obez(1). Tendința actuală este de continuă creștere a obezității în rândul copiilor, cauzele acestei evoluții fiind cele bine cunoscute: dieta bogată în grăsimi și carbohidrați, consumul excesiv de sucuri și mâncare de tip fast-food, inactivitatea fizică, ce se adaugă predispoziției genetice și factorilor de mediu (tabelul 1).

Pentru a aprecia statusul ponderal la copii și adolescenți (2-20 ani), se calculează IMC conform CDC (Centers for Disease Control and Prevention), utilizând formule specifice pentru sex și vârstă. Se pot utiliza aplicații disponibile gratuit pe Internet, iar interpretarea se face prin percentile, adică prin compararea cu valori considerate normale pentru vârstă, sex și înălțime (tabelul 2).

Determinarea statusului ponderal la adolescenți presupune și estimarea depozitelor de grăsime, prin măsurători ale pliului cutanat, ale procentului de grăsime totală și circumferinței abdominale. IMC, circumferința abdominală și depozitele totale de grăsime în adolescență se corelează pozitiv cu riscul cardiovascular al viitorului adult(2). Efectele obezității la copil sunt mai severe decât la adult, deoarece determină modificări clinice și biologice ce cresc exponențial riscurile spre vârsta adultă. La copii și adolescenți, spre deosebire de adulți, adipozitatea subcutanată estimată prin măsurarea circumferinței abdominale este un predictor mai puternic pentru insulinorezistență și hipertrigliceridemie decât adipozitatea viscerală(3). Cu cât obezitatea este mai severă la copil și adolescent, riscul de obezitate la adult este mai mare, iar consecințele și complicațiile sunt mai frecvente: crește riscul de hipercolesterolemie, alterarea toleranței la insulină, hipertensiune (HTA), apnee de somn, steatoză hepatică, probleme psihologice, izolare, pierderea respectului de sine, afectarea calității vieții. Obezitatea la tineri este asociată cu dezvoltarea timpurie a leziunilor aterosclerotice și, în special, cu ateroscleroza coronariană. S-a încercat găsirea unor biomarkeri pentru diagnosticarea, tratarea și urmărirea efectelor obezității la copil și adolescent, însă sunt necesare alte studii suplimentare. Copiii obezi prezintă niveluri crescute de factori hemostatici și inflamatori (fibrinogen, inhibitorul activatorului de plasminogen 1, proteina C reactivă), care pot contribui la disfuncția endotelială(4). Este imperios să luptăm eficient împotriva obezității, în primul rând prin educarea copiilor și tinerilor în vederea adoptării unui stil de viață corect(1). Tratamentul obezității la copil și adolescent include, în primul rând, modificări ale dietei și practicarea regulată a activității fizice. Aceste măsuri implică o echipă multidisciplinară, formată din medicul de familie, nutriționist, consilier și kinetoterapeut. Scopul este nu doar reducerea greutății, ci menținerea ei în timp. Se pot elabora astfel planuri privind dieta și exercițiul fizic, cu indicarea unor activități specifice (înot, ciclism, exerciții fizice aerobice). Adolescentul va fi motivat pentru efortul său, conștientizat asupra pericolului obezității și va fi încurajat să țină un jurnal al alimentelor consumate și exercițiilor fizice efectuate. Practicarea sporturilor de echipă prezintă și avantajul evitării izolării sociale a adolescentului, comunicarea cu ceilalți constituind un plus motivațional(5). În cazuri extreme poate fi necesară chirurgia bariatrică pentru scădere ponderală, dacă ne aflăm în fața unui adolescent cu obezitate morbidă.
Prevalența alterării toleranței la glucoză și a diabetului zaharat la copii și adolescenți a crescut în întreaga lume și este în continuă creștere, constituind o provocare pentru medici, din cauza problemelor specifice vârstei și naturii agresive a bolii. La această vârstă întâlnim atât diabet de tip I (în 2009 se estima că există 500000 de copii cu diabet de tip I în întreaga lume), cât și diabet de tip II, care este în evidentă creștere din cauza stilului de viață, a dietei bogate în carbohidrați și sucuri, a lipsei activității fizice și obezității. De aceea este necesară implicarea pacienților, a părinților, a școlii și a profesorilor în educarea tinerilor pentru un stil de viață sănătos(6). Activitatea fizică regulată și o dietă hipoglucidică reprezintă cea mai importantă componentă de tratament, deoarece ameliorează controlul glicemiei și întârzie complicațiile cardiovasculare. Managementul diabetului la copii și tineri presupune colaborare cu diabetologul și nutriționistul, deoarece de multe ori este necesară ajustarea dozelor de insulină și a celor de carbohidrați cu vârsta și tipul de activitate desfășurată de copil(7).
Afectarea profilului lipidic poate fi întâlnită la 15% dintre copii și adolescenți, cel mai frecvent fiind vorba de niveluri crescute de colesterol și trigliceride din cauza consumului în exces de grăsimi nesaturate, a lipsei activității fizice și a obezității. Dislipidemia familială este o afecțiune autozomal-dominantă, formele heterozigote întâlnindu-se cu o prevalență de un caz la 500 de persoane și se caracterizează prin niveluri crescute de LDL și leziuni ateromatoase precoce, risc de evenimente cardiovasculare majore la vârste tinere (a fost identificată ateroscleroza coronariană la băieți de 17 ani și la fete de 25 de ani, cu forme heterozigote de hiperlipidemie). Este necesar ca aceste situații să fie cunoscute și documentate de către medicul de familie, deoarece la acești copii va fi controlat nivelul de colesterol total și LDL înaintea vârstei de 5 ani și monitorizat periodic. În cazurile fără antecedente familiale se determină profilul lipidic înaintea vârstei de 10 ani. Copiii și adolescenții vor fi învățați să consume alimente cu conținut scăzut de colesterol, să nu consume dulciuri în exces, să consume legume, fructe și cereale integrale, să-și controleze greutatea și să practice exerciții fizic. Dacă după un an de dietă și exercițiu fizic nu se obține scăderea colesterolului, în cazurile de dislipidemie familială se pot administra statine, care s-au dovedit sigure și bine tolerate chiar și la copii. Sunt necesare încă studii asupra efectelor pe termen lung, având în vedere perioada lungă pe care ar trebui administrate(8). Statinele aprobate pentru a fi administrate copiilor sunt simvastatin, atorvastatin, pravastatin, fluvastatin și rosuvastatin. În general se evită începerea statinelor la băieți înaintea vârstei de 10 ani și la fete înainte de menarhă și se evaluează funcția hepatică înainte de începerea tratamentului și apoi periodic. Utilizarea statinelor la copiii fără dislipidemie familială nu este indicată, studiile descriind chiar o asociere a utilizării statinelor cu riscul dezvoltării diabetului zaharat de tip II la adolescenți(9). Studiul PLUTO (Pediatric Lipid-redUction Trial of rOsuvastatin) a evaluat eficacitatea şi siguranţa rosuvastatinei la adolescenţi şi copii cu vârsta cuprinsă între 10 şi 17 ani, cu hipercolesterolemie familială, și a arătat că medicamentul nu afectează procesul de creștere și dezvoltare sexuală a adolescenților, fiind bine tolerat și fără efecte adverse. Dozele utilizate sunt mai mici comparativ cu cele de la adulți, se începe cu doze mici, care se cresc progresiv. Interpretarea creatinkinazei pentru a monitoriza eventuala miopatie trebuie să se facă cu prudență, deoarece la această vârstă creatinkinazele pot crește în urma efortului fizic(10).
Istoricul familial este important, constituind el însuși un factor de risc dacă există boli cadiovasculare și evenimente coronariene sau cerebrale în familie, la femei, înainte de 65 de ani, și la bărbați, înainte de 55 de ani; de asemenea, identificarea dislipidemiei familiale sau a HTA esențiale la unul dintre părinți va impune o monitorizare clinică și paraclinică mai atentă a adolescentului și instituirea măsurilor de prevenție cât mai precoce.
HTA reprezintă un factor major de risc cardiovascular și, cu cât apare la vârste mai mici, impactul va fi mai sever în timp. Prevalența medie a HTA la copil în lume este de 5%, în timp ce la adolescenți această valoare se dublează (10%), existând însă variații geografice semnificative; în România, cele mai ridicate valori le întâlnim în București și în zona de vest a țării(11). Valori ridicate ale tensiunii arteriale la copil impun identificarea cauzelor prin examene clinice și paraclinice de specialitate, deoarece majoritatea formelor sunt secundare (anomalii renale congenitale, coarctație de aortă, boli reno-parenchimatoase sau renovasculare, cauze endocrinologice). Tensiunea arterială se va măsura cu manșeta corespunzătoare fiecărei vârste, obligatoriu la ambele brațe și membrele inferioare, pentru excluderea coarctației de aortă. La copil se va considera HTA o valoare mai mare decât percentila 95 pentru vârstă, sex și înălțime la trei determinări, valori pe care le putem regăsi în tabele speciale. La adolescent, cel mai adesea întâlnim forma de HTA esențială, de aceea se va acorda o atenție deosebită anamnezei, pentru a identifica istoricul familial de HTA sau alte boli cardiovasculare. Se vor investiga și alți posibili factori favorizanți pentru hipertensiune: consumul de sare în exces, consumul de băuturi energizante sau cofeină în exces, stresul cauzat de examene, anturaj sau de alte situații, apneea de somn. Ca tratament vom începe întotdeauna cu măsuri nefarmacologice, scădere în greutate, reducerea consumului de sare și cafeină, exerciții fizice aerobice regulate. Dacă nu se obțin rezultatele așteptate după o perioadă de 6 luni și în special dacă se asociază și alți factori de risc (obezitate, alterarea toleranței la glucoză, dislipidemie), în cazul în care nu este vorba de HTA secundară ce necesită tratament chirurgical sau tratament de specialitate, se poate iniția tratamentul medicamentos, de preferat cu monoterapie (IECA, blocat al receptorilor angiotensinei II, betablocant, agoniști centrali á-adrenergic). Tratamentul se menține până la atingerea țintei terapeutice, iar dacă s-au corectat ceilalți factori de risc, se poate încerca chiar și reducerea medicației. Monitorizarea se face la fiecare 6 luni, iar decizia se ia pentru fiecare caz; aducerea la țintă a tensiunii arteriale întârzie apariția afectării de organ și, în special, afectarea funcției renale.
Fumatul reprezintă un factor de risc ce ar putea fi evitat la această vârstă, dar, din păcate, 25% dintre elevi încep să fumeze în liceu. Se consideră că 9 din 10 fumători încep să fumeze în timpul școlii, asta însemnând că, atunci când un adolescent nu se apucă de fumat în timpul studiilor, șansele ca el să devină fumător ca adult sunt mult mai mici. În ultimul deceniu s-a constatat că femeile fumează la fel de mult ca bărbații, mai ales în țările dezvoltate, iar adolescentele fumează chiar mai mult decât băieții, ceea ce ar explica și creșterea patologiei cardiace la sexul feminin. Fumatul pasiv este la fel de nociv ca și cel activ, cel mai important rol jucându-l părinții și apoi anturajul. Fumatul crește considerabil riscul de evenimente majore cardiace și de afectare vasculară periferică, prin creșterea depozitelor ateromatoase și afectarea funcției endoteliale. Pentru a educa adolescenții să nu fumeze, în primul rând trebuie să le oferim un exemplu bun, apoi materiale informaționale și sfaturi.
Consumul de alcool este frecvent întâlnit la vârsta adolescenței, de multe ori fie sub influența anturajului, fie din dorința de teribilism și de a fi ca ceilalți. Consumul a 50-80 ml alcool zilnic determină, în timp, afectarea masei musculare miocardice (cardiomiopatia alcoolică) și reducerea funcției cardiace .
Lipsa activității fizice este un alt factor ce contribuie la geneza obezității și creșterea riscului cardiovascular. Dezvoltarea noilor tehnologii de informare și comunicare a determinat, în ultimele două decenii, schimbări importante în ceea ce privește petrecerea timpului liber. În medie, copiii de 8-18 ani petrec 7,5 ore pe zi folosind diferite tehnologii (telefon mobil, tabletă, calculator), în detrimentul sportului și al activităților în aer liber(5). În mod normal, o persoană nu ar trebui să folosească telefonul mobil mai mult de 24 de minute pe zi, efectele nocive fiind pe larg dezbătute în ultimul deceniu. Utilizarea telefonului mobil determină și efecte cardiovasculare, palpitații, alterarea barierei hematoencefalice, predispoziție pentru tumori craniene, tulburări psihice, dificultăți de concentrare, tulburări de somn(12). Copiii și adolescenții sunt mai vulnerabili la radiațiile electromagnetice, deoarece absorb mai multă energie decât adulții, întrucât au oasele craniene și pielea mai subțiri, urechile sunt mai elastice și au conductivitatea celulelor nervoase mai bună. Utilizarea excesivă a telefoanelor mobile poate determina accelerarea ritmului inimii, prin creșterea tonusului simpatic și scăderea tonusului parasimpatic(13).
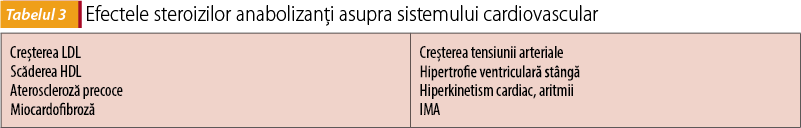
Consumul de medicamente și alte substanțe poate afecta, de asemenea, sistemul cardiovascular. Debutul timpuriu al vieții sexuale și utilizarea contraceptivelor de către adolescente pot crește riscul de tromboză și tromboembolie, mai ales dacă se asociază și fumatul. Adesea, adolescenții consumă energizante în exces, ce pot determina tahicardie, palpitații, creșterea tensiunii arteriale sau tulburări de somn. Nu puțini dintre băieți, din dorința de a-și schimba înfățișarea și a-și crește masa musculară, utilizează anabolizante și steroizi, făcând chiar o obsesie din a merge la sală și a consuma suplimente, fenomen cunoscut în prezent ca „bigorexia” sau anorexia inversată; în Marea Britanie se consideră că unu din zece tineri care merg la sala de sport este afectat de acest sindrom. Steroizii au însă importante efecte pe aparatul cardiovascular (tabelul 3). Hipertrofia ventriculară stângă se datorează mai ales acțiunii directe a steroizilor și activării sistemului renină-angiotensină local și reprezintă un predictor important pentru morbi-mortalitatea cardiovasculară(14). Infarctul miocardic acut este întâlnit cu frecvență mai mare la acești băieți și sunt, de asemenea, citate corelații cu tromboza arterială, embolia pulmonară și moartea subită. Determinările paraclinice arată modificări structurale și funcționale la nivelul inimii, alterarea funcției diastolice și instalarea unui status protrombotic, prin activarea agregabilității plachetare(15).
Practicarea sportului este utilă, dar trebuie descurajat consumul de substanțe anabolizante de orice fel, precum și consumul de suplimente proteice, care pot suprasolicita în timp rinichii. Obiceiul de a utiliza suplimente proteice este tot mai frecvent întâlnit în rândul adolescenților, deși studiile au arătat că nu se obține o creștere a forței musculare sau a rezistenței la exercițiile de anduranță, decât dacă sunt administrate sub îndrumare de specialitate și sunt folosite doar la sportivii de performanță pre- și post-antrenament; din contră, consumul cronic de suplimente proteice necontrolat determină alterarea funcției renale, cu scăderea precoce a filtrării glomerulare. Se studiază însă și efectele posibile asupra cordului și vaselor(16).Utilizarea drogurilor recreaționale (cocaina, amfetamine) reprezintă o problemă importantă în întreaga lume și în special în țările dezvoltate. Consumul de cocaină este asociat adesea cu moartea subită prin ischemie miocardică și infarct, risc ce este amplificat de fumat și de consumul de alcool concomitent. Cocaina și amfetamina determină stimularea indirectă a sistemului nervos, prin eliberarea de norepinefrină, dopamină și serotonină în terminațiile nervoase ale sistemului nervos central și periferic. De asemenea, pot induce spasmul arterei coronare la persoanele cu sau fără boală aterosclerotică, putând duce la infarct miocardic, și pot provoca creșterea tensiunii arteriale și a pulsului. Odată cu legalizarea utilizării canabisului și marijuanei în scop medical, nu trebuie neglijate nici posibilele reacții adverse ale acestora, care merg până la moarte subită și infarct miocardic acut(17). Este important ca adolescenții să cunoască efectele nedorite ale acestor substanțe și, prin educație în școli și în familie, prin materiale informative și chiar prin intermediul mass-media, să se combată utilizarea lor. Se consideră că ateroscleroza debutează în copilărie și sunt studii care au încercat corelarea tipului de personalitate a copilului cu gradul de afectare a arterelor la adult; s-a emis ipoteza că tipurile de personalitate ar fi corelate cu IMC, tensiunea arterială și dezvoltarea grosimii intimei, tipul hiperactiv fiind mai expus factorilor de risc și modificărilor la nivelul intimei.
Stresul și presiunea pe care uneori părinții o exercită asupra adolescentului creează o stare de permanentă anxietate, neîncredere în sine, în timp ducând la depresie, toate cu efect negativ asupra sistemului cardiovascular. Evenimente cu răsunet neplăcut asupra psihicului fragil al adolescenților, cum ar fi divorțul părinților, abuzurile de orice fel sau dezamăgirile din partea prietenilor, pot determina izolare socială, depresie sau, din contră, reacții de violență. Aceste aspecte psihologice creează o stare permanentă de stres asupra cordului și vaselor și trebuie să fie observate din timp și corectate prin consiliere și terapie ocupațională. Statutul socioeconomic scăzut este considerat în prezent factor de risc cardiovascular, alături de stresul în mediul familial sau la școală, anxietate și depresie(18).
În concluzie, adolescenții sunt poate cei mai vulnerabili la factorii de risc, iar efectele acestora nu întârzie să apară în timp, prin patologia cardiovasculară ce survine la vârste din ce în ce mai tinere. Stilul de viață, dieta, sedentarismul, obiceiurile și modul de a petrece timpul liber contribuie în cea mai mare măsură la apariția obezității, diabetului zaharat, dislipidemiei și leziunilor de ateroscleroză precoce, afecțiuni care vor crea premisele evenimentelor coronariene și cerebrale la vârste tot mai mici și explică în mare parte procentul de morți subite ce apar la tineri aparent considerați sănătoși. Monitorizarea clinică și paraclinică încă din copilărie și adolescență, educația pentru un stil de viață sănătos și corectarea factorilor de risc modificabili reprezintă o preocupare importantă pentru medici și un obiectiv pe care multe țări l-au introdus deja în politicile de sănătate.
Bibliografie
2. Debbie L.A., et al. Association between general and central adiposity in childhood, and change in these, with cardiovascular risk factors in adolescence: prospective cohort study. BMJ. 2010 Nov; 341.
3. Omar A., Diana C., et al. Obesity, Central Adiposity and Cardiometabolic Risk Factors in Children and Adolescents: a Family-based Study. Pediatr. Obes. 2014 Jun; 9(3).
4. Michael I.G., Geoff D.C.B., Martha L.C. Obesity and Risk of Type 2 Diabetes and Cardiovascular Disease in Children and Adolescents. The Journal of Clinical Endocrinology & Metabolism. 2003 April.: 1417-1427.
5. Shumei X., Ying X. Pediatric obesity: Causes, symptoms, prevention and treatment. Exp Ther Med. 2016 Jan; 11(1): 15-20.
6. Unnikrishnan R., Shah V.N., Mohan V. Challenges in diagnosis and management of diabetes in the young. Clin Diabetes Endocrinol. 2016 Nov; 10;2:18.
7. Nadella S., Indyk J.A., Kamboj M.K. Management of diabetes mellitus in children and adolescents: engaging in physical activity. Transl Pediatr. 2017 Jul; 6(3): 215-224.
8. Alpo V., Jaana K., Petri T.K., et al. Statins for children with familial hypercholesterolemia. Cochrane Library. 2017 Jul.
9. Joyce N., Zachariah J.P., Eaton C.B., Trivedi A., Wellenius G.A. Statin Use and the Risk of Type 2 Diabetes Mellitus in Children and Adolescents. Acad. Pediatr. 2017 Jul; 17(5): 515-522.
10. Brian W.M., Elaine M.U., et al. Drug Therapy of High-Risk Lipid Abnormalities in Children and Adolescents. Circulation. 2007 April; 115: 1948-1967.
11. Eliza C. Hipertensiunea arterială la copil și adolescent. În Niculescu, editor. HTA - De la practică la teorie, de la pacienţi la ghiduri. București; 2017. 253-274.
12. Anna S., K.R, M.R. Symptoms and Cognitive Functions in Adolescents in Relation to Mobile Phone Use during Night. PLoS One. 2015 Jul; 10(7).
13. Berkay E., Asli T., Gamze E. The effects of the duration of mobile phone use on heart rate variability parameters in healthy subjects. Anatol J Cardiol. 2016 Nov; 16(11): 833-838.
14. Paine J.R., Kotwinski P.J., Montgomery H.E., Cardiac effects of anabolic steroids. Heart. 2004 May; 90(5): 473-475.
15. Vanberg P., Atar D. Androgenic anabolic steroid abuse and the cardiovascular system. Handb Exp Pharmacol. 2010; 195: 411-57.
16. Palabiyik O., Karaca A., Tastekin E., et al. The Effect of a High-Protein Diet and Exercise on Cardiac AQP7 and GLUT4 Gene Expression. Biochem Genet. 2016 Oct; 54(5): 731-45.
17. Fischbach P. The role of illicit drug use in sudden death in the young. Cardiol Young. 2017 Jan; 27(S1): S75-S79.
18. 2016 European Cardiovascular Prevention in Clinica Practice. European Heart Journal. 2016; 37.
19. E.L., A.K.S., M.W.S., E.D. Pediatric Obesity and Cardiometabolic Disorders: Risk Factors and Biomarkers. EFIFCC. 2017 Feb; 28(1): 6-24.
Articole din ediţiile anterioare
Impactul pandemiei de COVID-19 asupra alimentaţiei adolescenţilor
Adolescenţa reprezintă o perioadă intensă de dezvoltare fizică, intelectuală şi socială. Pentru a susţine această perioadă, necesarul caloric al a...
Aspecte actuale în profilaxia primară a bolilor cardiovasculare
Determinanţii sociali sunt cei mai importanţi markeri ai stării de sănătate. Identificarea factorilor de risc şi intervenţia standardizată asupr...