The lymphatic malformations of the neck (LMN) are a form of congenital vascular malformation with a low incidence. These malformations can increase progressively to very large size, the clinical symptoms being represented by pressure signs, due to the compression to the respiratory, digestive and vascular structures of the neck. Although LMN have been studied, no consensus has emerged regarding their cause or treatment. The authors present two clinical cases of patients with cervical and laryngeal lymphatic malformations.
Limfangiomul chistic cervical şi laringian – cazuri clinice
Cervical and laryngeal cystic lymphangioma – case reports
First published: 28 septembrie 2023
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/ORL.60.3.2023.8588
Abstract
Rezumat
Malformaţiile limfatice cervicale (MLC) reprezintă un tip de anomalie vasculară congenitală ce înregistrează o frecvenţă redusă. Aceste formaţiuni pot creşte progresiv până la dimensiuni foarte mari, simptomele clinice fiind reprezentate de semne de presiune din cauza comprimării structurilor respiratorii, digestive şi vasculare ale gâtului. Deşi MLC au fost studiate, nu s-a ajuns la un consens cu privire la cauza sau tratamentul acestora. Autorii prezintă două cazuri clinice ale unor pacienţi cu limfangioame ale regiunii gâtului.
Introducere
Malformaţiile limfatice cervicale (MLC) reprezintă o afecţiune limfatică rară, cu componentă malformativă, înregistrându-se mai frecvent la copii şi destul de rar în cazul adulţilor(1). Aproximativ 85% din MLC se dezvoltă în primii doi ani de viaţă, iar o parte semnificativă dintre acestea devin clinic manifeste la adulţi, în medie, la vârsta de 40-60 de ani(2-5). Această anomalie morfologică are o evoluţie lent progresivă, fapt ce explică dimensiunile impresionante la care eventual poate ajunge. Apariţia unor complicaţii hemoragice sau infecţioase determină o creştere rapidă, ce survine consecutiv unor traumatisme de variabilă intensitate. Tabloul clinic al MLC este determinat de compresiunea structurilor aerodigestive şi vasculare cervicale de către formaţiunea malformativă în evoluţie(3,4).
Caz clinic I
Pacientul V.I., în vârstă de 30 de ani, de profesie agricultor, se internează în Clinica de Otorinolaringologie la data de 19 septembrie 2017, pentru: formaţiune tumorală cervicală antero-laterală pe dreapta, voluminoasă, uşor doloră la palpare. În decursul ultimelor săptămâni, bolnavul descrie o creştere mai accentuată, motiv pentru care este îndreptat spre clinica noastră, în vederea stabilirii diagnosticului şi a tratamentului de specialitate.
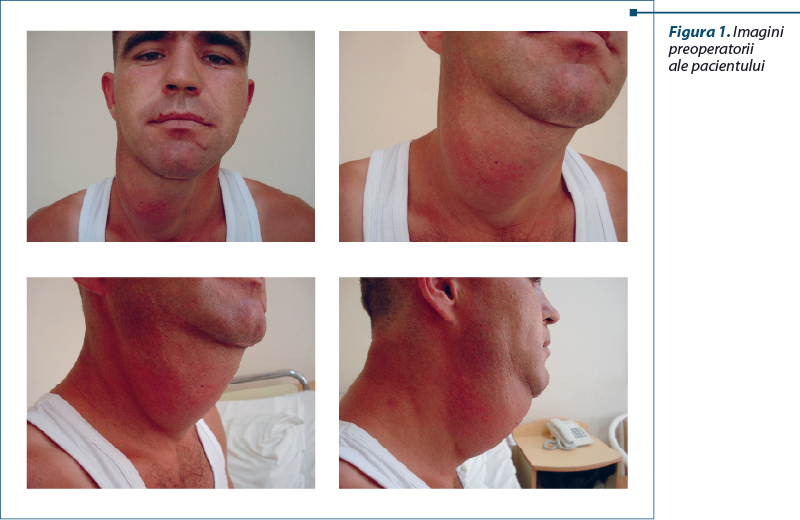
Examenul obiectiv a pus în evidenţă următoarele date: formaţiune de volum gigantă, de aproximativ 10 x 8 cm, localizată la nivelul regiunii cervicale anterio-laterale pe dreapta, de o consistenţă renitent-elastică, fiind absente semnele de fluctuaţie şi semnele celsiene (figura 1).
Formaţiunea de volum prezintă un contur regulat, uşor boselată şi are ca limite: superior – un plan ce trece prin mandibulă; inferior – 3 cm superior de planul ce trece prin incizura jugulară; lateral dreapta – un plan vertical dus prin tragusul urechii drepte; lateral stânga – marginea medială a muşchiului sternocleidomastoidian stâng.
Pachetul vascular carotidian drept nu se palpează, trecând probabil posterior de formaţiune. Nu se constată adenopatii cervicale. În timpul deglutiţiei, formaţiunea se mobilizează cranio-caudal cu axul laringian, iar mobilizarea laterală confirmă solidaritatea acesteia cu elementele cervicale.
Protocolul de investigaţii a precizat următoarele elemente:
- Examenul ORL – ascensionarea laringelui la nivelul oro-faringelui. Laringoscopia indirectă pune în evidenţă corzile vocale libere, mobile bilateral, simetrice şi spaţiul glotic liber.
- Investigaţiile paraclinice nu au prezentat devieri semnificative de la normativele prestabilite.
- Din motive tehnice, nu s-a putut efectua explorarea computer tomografică (CT regiune cervicală).
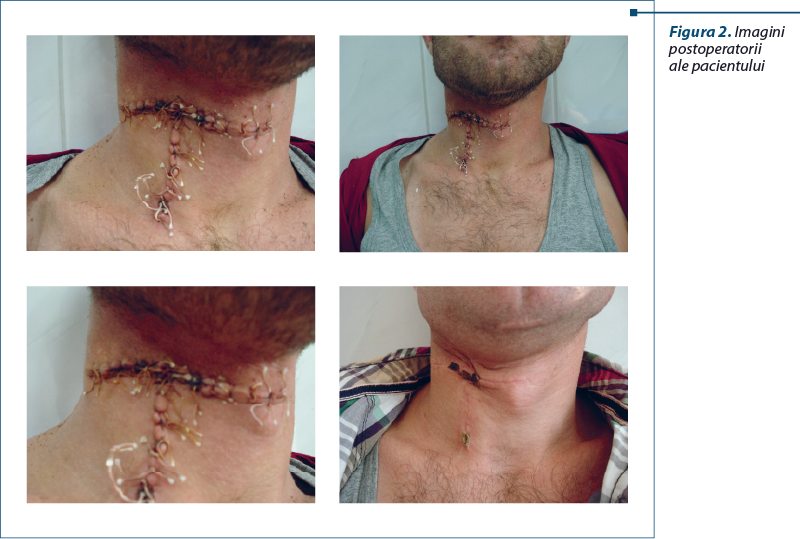
Cu suspiciunea diagnostică de tumoră chistică cervicală, s-a intervenit chirurgical sub protecţia anesteziei generale cu intubaţie orotraheală (IOT). Printr-o cervicotomie de tip Kocher, s-a pătruns în loja tiroidiană, cu secţionarea musculaturii subhioidiene. S-a reuşit prin disecţie să se rezece, intactă, o formaţiune chistică de aproximativ 20 x 15 cm, uşor boselată. Evoluţia postoperatorie a pacientului a fost favorabilă, cu suprimarea drenajului aspirativ în a patra zi şi externarea lui în a opta zi, cu plaga operatorie cicatrizată (figura 2).
Pacientul a fost monitorizat timp de trei ani, prezentând o evoluţie clinică şi funcţională favorabilă.
Caz clinic II
Pacienta B.N., de 44 de ani, de profesie executor judecătoresc, se internează în Clinica de Otorinolaringologie la data de 21 februarie 2018, cu următoarele acuze: disconfort faringian, senzaţie de corp străin, disfagie moderată preponderent pentru solide.
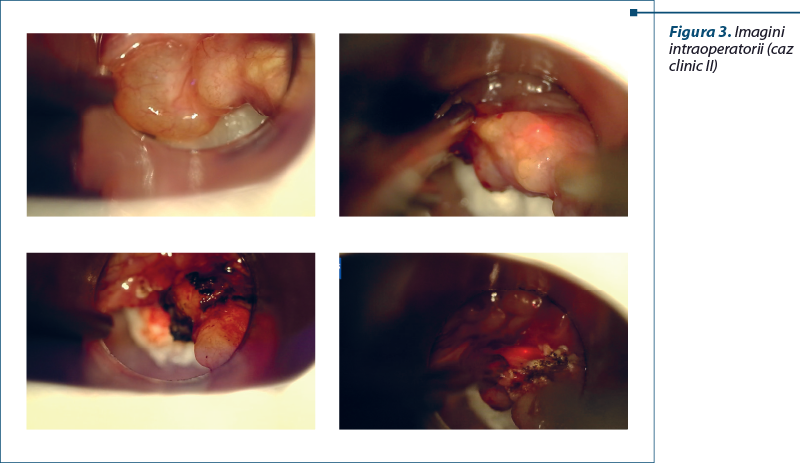
Examenul obiectiv prin laringoscopie indirectă a pus în evidenţă epiglota acoperită cu mase de aspect chistic, polipos, translucide, cu mici zone gălbui prin transparenţă, ce interesează faţa linguală şi laringiană a epiglotei, cu excepţia unei mici zone superioare stângi. Se vizualizează jumătatea anterioară a corzilor vocale, spaţiul glotic fiind liber.
Cu suspiciunea diagnostică de chist/pseudochist epiglotic, s-a intervenit chirurgical prin MLSS sub protecţia anesteziei generale cu intubaţie orotraheală (IOT) şi s-a practicat ablaţia laser CO2 a formaţiunii de volum a epiglotei (figura 3).
Examenul histopatologic al formaţiunii de volum înlăturate intraoperatoriu a evidenţiat la nivelul stratului superficial modificări termice, dilatări chistice ale vaselor limfatice, iar în straturile profunde – inflamaţie cronică nespecifică şi ţesut de granulaţie, modificări specifice limfangioamelor chistice.
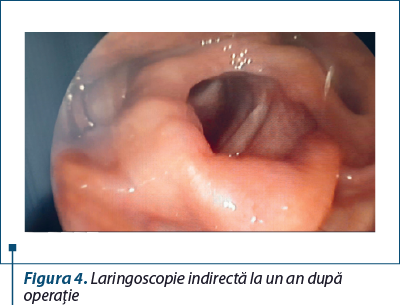
Evoluţia postoperatorie a fost favorabilă, cu o dinamică clinică şi funcţională satisfăcătoare (figura 4).
Discuţie
MLC sunt formaţiuni de volum chistice multiloculare benigne. Ele au fost descrise pentru prima dată de Redenbacher, în 1828, iniţial fiind catalogate în grupul neoplasmelor, necunoscându-se originea limfatică a acestei malformaţii(1).
Actualmente, se cunosc două ipoteze cu referire la dezvoltarea sistemului limfatic care ar explica originea malformaţiilor limfatice. Sabin (1902) consideră că sistemul limfatic se dezvoltă din cinci pungi primitive ce provin din sistemul venos primitiv la nivelul capului şi gâtului, iar proliferările endoteliale din sacul jugular cresc centrifug, migrând spre organele embrionului, pentru a forma sistemul limfatic. A doua ipoteză le aparţine lui Mc Clure şi Huntington (1908), care afirmă că sistemul limfatic şi sistemul venos se conectează secundar. Sistemul limfatic ia naştere din celule stem, numite limfangioblaste, care invadează mezenchimul şi formează sacii limfatici primitivi ce proliferează centripet către sacul jugular(1,7).
Malformaţiile limfatice se dezvoltă din sechestrarea sau blocarea congenitală a mugurilor limfatici primitivi(1,3).
În 1956, Landing şi Farber au propus o clasificare a malformaţiilor limfatice cervicale(1):
- limfangioma simplex – compusă din cele trei straturi ale canalelor limfatice;
- limfangioame cavernoase – spaţii limfatice şi dilatate, cu proliferare fibroasă avansată;
- limfangiom chistic – tapetate de un strat endotelial cu grosime variabilă, de la câţiva milimetri la centimetri.
Simptomatologia MLC este dictată de localizarea cervicală şi de raporturile cu structurile gâtului(1,4,5). Timp îndelungat, aceste MLC pot evolua asimptomatic, exceptând prejudiciul estetic generat de masa tumorală. Mărirea progresivă în volum este de obicei asociată cu instalarea fenomenelor de compresiune cervicală asupra laringelui, traheii şi esofagului, producând dispnee, disfagie şi disfonie.
În traumatisme, evoluţia MLC se poate infecta sau complica cu hemoragie intrachistică. Clinic, ambele complicaţii se traduc prin creşterea rapidă în dimensiuni a formaţiunii, adăugând febră, durere, edem şi accentuând manifestările de compresiune(5).
MLC se asociază cu alte sindroame congenitale, cum ar fi glaucomul congenital, sindromul Klippel-Trenauny sau sindromul Turner(4,8).
Diagnosticul în cazul MLC este relativ facil. Clinic, formaţiunea de volum este de consistenţă moale, fluctuantă, având aspect multilobulat. În cazul formaţiunilor voluminoase, consistenţa sporeşte, devenind chiar parenchimatoasă, fiind greu de diferenţiat clinic de alte mase tumorale cervicale. Explorările imagistice stabilesc diagnosticul şi au o contribuţie esenţială în adoptarea soluţiei terapeutice(8). Radiografia cervicală convenţională, studiile izotopice cervicale, ecografia cervicală, CT şi imagistica prin rezonanţă magnetică (IRM) sunt extrem de utile, precizând preoperatoriu relaţia MLC cu structurile vasculare, aeriene şi digestive cervicale şi eventuala progresie spre spaţiul mediastinal(1,6,10).
Diagnosticul diferenţial este vast, impunând trecerea în revistă a întregii patologii tumorale chistice sau solide cervicale:
- formaţiunile chistice cervicale – chistul de canal tireoglos, chisturile branhiale şi chisturile dermoide reprezintă afecţiuni diagnosticate şi tratate în copilărie(1,5,9);
- formaţiuni solide cervicale
- fibromatoza gâtului este o formaţiune aparţinând de muşchiul sternocleidomastoidian şi se dezvoltă în perioada neonatală şi în copilărie; ecografia stabileşte diagnosticul, imaginile fiind tipice;
- adenopatii inflamatorii, nesupurative, specifice şi nespecifice;
- neurofibroame şi teratoame;
- tumori maligne – limfoame, rabdomiosarcoame, neuroblastoame;
- adenopatii metastatice;
- tumori tiroidiene benigne sau maligne, hipertrofii tiroidiene.
Chirurgia rămâne tratamentul de elecţie al MLC, aplicată imediat după diagnostic(1,5).
Există numeroase tratamente alternative pentru MLC ale adultului, unele dintre ele fiind abandonate în trecut din cauza riscurilor posibile ale proximităţii structurilor vasculare ale gâtului şi plexului brahial. Printre acestea se numără: puncţia aspirativă a chistului, terapia sclerozantă, radioterapia externă(9).
În cazuri selectate, tratamentul cu steroizi poate induce regresia chistului. Laser-terapia prezintă o serie de avantaje estetice şi funcţionale, dar necesită multiple tratamente(2).
Cu privire la excizia chirurgicală, literatura citează o rată a mortalităţii de 3%. Rezecţia incompletă este asociată cu o rată a recidivelor de 35%. Rezecţia completă este asociată cu o rată a recidivelor de 6%(1,5,10).
Concluzii
Limfangiomul chistic cervical este o formaţiune tumorală cu conţinut lichidian, organizată pe seama sacului limfatic cervical jugular, care s-a oprit din dezvoltare în stadiul de pungă şi nu se transformă în ganglioni limfatici şi vase limfatice. Diagnosticul pozitiv presupune o formaţiune chistică laterocervicală de etiologie limfatică, confirmată prin examenul ecografic şi examenul histopatologic postoperatoriu. Diagnosticul diferenţial se efectuează, în principal, cu cel de adenopatie sau lipomatoză cervicală. Conform recomandărilor menţionate, în experienţa clinicii noastre, tratamentul a fost exclusiv chirurgical, cu excizia formaţiunii tumorale în totalitate.
Conflict of interest: none declared
Financial support: none declared
This work is permanently accessible online free of charge and published under the CC-BY.

Bibliografie
- Philip A, Matorin MD. Lymphatic malformations of the head and neck. Baylor College of Medicine, Bobby R. Alford Department of Otolaryngology – Head and Neck Surgery, Grand Rounds Archives; June 16, 1994.
- April MM, Rebeiz EE, Friedman EM, Healy GB, Shapshay SM. Laser therapy for lymphatic malformations of the upper aerodigestive tract. Arch Otolaryngol Head Neck Surg. 1992;118:205-208.
- Bill AH, Sumner DS. A unified concept of lymphangioma and cystic hygroma. Surg Gynecol Obstet. 1965;120:79-81.
- Brooks JE. Cystic hygroma of the neck. Laryngoscope. 1973;83:117-128.
- Schefter RP, Osen KD, Gaffey TA. Cervical lymphangioma in the adult. Otolaryngol Head Neck Surg. 1985;93:65-69.
- Danilă N, Andronic D, Luca B, Popa E, Nistor A, Ferariu D. Malformaţie limfatică cervicală chistică gigantă. Jurnalul de Chirurgie. 2006;II(1):68-74.
- Eichmann A, Yuan L, Moyon D, Lenoble F, Pardanaud L, Breant C. Vascular development: from precursor cells to branched arterial and venous networks. Int J Dev Biol. 2005;49(2-3):259-267.
- Filston HC. Hemangiomas, cystic hygromas and teratomas of the head and neck. Semin Pediatr Surg. 1994;3:147–159.
- Koch L. Bernadette. The Child With a Neck Mass. Appl Radiol. 2005;34(8):8-22.
- Rautio R, Keski-Nisula L, Laranne J, Laasonen E. Treatment of Lymphangiomas with OK432 (Picibanil). Cardiovasc Intervent Radiol. 2003;26:31–36. Published Online: 5 December 2002, DOI: 10.1007/s00270-002-1.
Articole din ediţiile anterioare
Particularităţile tratamentului chirurgical al pacienţilor cu melanoame faciale
Melanomul cutanat este un cancer dezvoltat din melanocite, având ca principali factori de risc expunerea la radiaţii UV şi pielea deschisă la culoa...
Rolul şi locul tratamentului chirurgical în cancerul de rinofaringe
Tumorile maligne rinofaringiene reprezintă aproximativ 4% din patologia tumorală malignă ORL şi 1% din totalul cancerelor. Etiologia acestora es...
Mucocelul fronto-etmoidal exteriorizat - provocare diagnostică şi terapeutică
Mucocelul fronto-etmoidal este o patologie relativ rar întâlnită în practica ORL curentă. Cel mai frecvent, la prima prezentare la medic mucocelul ...
Rinosinuzita fungică maxilo-etmoidală dreaptă - comentarii pe baza unui caz clinic
În practica de zi cu zi a ultimilor ani, o pondere destul de importantă în patologia sinuzală o are rinosinuzita fungică, cu afectarea unuia sa...