Pediatric autoimmune connective tissue diseases are a group of disorders characterized by the presence of antibodies formed against tissue antigens. These diseases include: systemic lupus erythematosus (SLE), dermatomyositis (DM), polymyositis (PM), scleroderma (SSc) and Sjögren’s syndrome. The incidence is reduced in children and among the most frequent are lupus erythematosus, dermatomyositis and scleroderma. There are many studies based on these disorders in adult population, but only a few describe the pathogenesis and clinical manifestations in children which are essential for the choice of treatment and outcome. In addition to morbidity and mortality due to internal organs damage, the prognosis is also influenced by the adverse effects of immunosuppresive drugs and by emotional, mental, social and economic factors which can have an impact on patients and their families.
Colagenozele la copil – aspecte epidemiologice, clinice, diagnostice şi terapeutice
Pediatric autoimmune connective tissue diseases – epidemiology, clinical manifestations, diagnosis and treatment
First published: 19 martie 2020
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.57.1.2020.3067
Abstract
Rezumat
Colagenozele sunt un grup heterogen de boli inflamatorii sistemice caracterizate de prezenţa autoanticorpilor formaţi împotriva antigenelor din ţesuturi, având răsunet sistemic. Acestea cuprind lupusul eritematos sistemic (LES), dermatomiozita (DM), sindroamele sclerodermiforme (SSc), boala mixtă de ţesut conjunctiv (MCTD) şi sindromul Sjögren (SS). Incidenţa acestor boli este redusă la copil, iar dintre colagenoze, cel mai frecvent întâlnite sunt lupusul eritematos sistemic, dermatomiozita şi sclerodermia. În literatura de specialitate se găsesc numeroase studii privind datele demografice şi clinice ale colagenozelor la adult, în timp ce la copil sunt mai puţin descrise, având în vedere incidenţa mai scăzută a acestor boli. Mecanismele patogenetice şi caracteristicile clinice la copil pot fi fundamental diferite faţă de adult, iar înţelegerea acestor diferenţe este esenţială în tratamentul specific şi evoluţia bolii. Pe lângă morbiditatea şi mortalitatea asociate cu afectarea organelor interne, la prognosticul bolii contribuie şi efectele adverse toxice ale medicaţiei imunosupresoare. Colagenozele cu debut juvenil au un important impact psihic, emoţional, mental, social şi economic asupra pacienţilor şi a familiilor.
Introducere
Colagenozele sunt un grup heterogen de boli inflamatorii sistemice, caracterizate de prezenţa autoanticorpilor formaţi împotriva antigenelor din ţesuturi, având răsunet sistemic. Acestea cuprind lupusul eritematos sistemic (LES), dermatomiozita (DMJ), sindroamele sclerodermiforme (SSc), boala mixtă de ţesut conjunctiv (MCTD) şi sindromul Sjögren (SS). Incidenţa acestor boli este redusă la copil, iar dintre colagenoze, cel mai frecvent întâlnite sunt lupusul eritematos sistemic, dermatomiozita şi sclerodermia(1).
Inflamaţia persistentă mediată imunologic cuprinde o varietate largă de simptome ce includ manifestări clinice uşoare până la condiţii ameninţătoare de viaţă. În practica clinică, în faţa unui caz cu afectare multiorganică este foarte important să se ia în considerare diagnosticul de colagenoză. Multiple simptome nespecifice, cum sunt febra, fatigabilitatea şi inapetenţa, pot apărea cu săptămâni sau chiar luni anterior debutului simptomatologiei specifice. Manifestările clinice care pot fi întâlnite în faţa unei posibile colagenoze sunt: febra persistentă, sindromul Raynaud, aftele bucale, erupţia cutanată (rash malar, noduli cutanaţi, fibroza tegumentului), alopecia, fotosensibilitatea, artrita, serozitele, astenia, scăderea ponderală şi afectarea organică(2).
Recunoaşterea cât mai precoce a colagenozelor este importantă deoarece tratamentul corect instituit poate preveni apariţia complicaţiilor sistemice, cum ar fi contracturile articulare şi dizabilităţile funcţionale, afectarea pulmonară, neurologică, cardiacă şi renală, reducând astfel morbiditatea şi mortalitatea(1).
În literatura de specialitate se găsesc numeroase studii privind datele demografice şi clinice ale colagenozelor la adult, în timp ce la copil sunt mai puţin descrise, având în vedere incidenţa mai scăzută a acestor boli. La copil şi adult se descriu multiple asemănări, dar şi deosebiri privind mecanismele patogenetice, caracteristicile clinice şi diagnostice, iar înţelegerea acestor diferenţe este esenţială în tratamentul specific şi în evoluţia bolii(3).
Aspecte epidemiologice, clinice, diagnostice şi terapeutice
Lupusul eritematos sistemic este o boală sistemică ce afectează tegumentul, articulaţiile, inima, sistemul nervos şi cel renal, având astfel o morbiditate mult crescută. Incidenţa LES la nivel mondial variază între 0,3 şi 2,2 la 100.000 de copii pe an, cu afectarea mai frecventă a sexului feminin, indiferent de vârstă(4). Mecanismul patogenetic este complex, implicând factori genetici, imunologici, hormonali şi de mediu, cum sunt medicamentele şi radiaţiile ultraviolete(2,5).
La adult, afectarea cutanată este mai frecventă la sexul feminin, comparativ cu vârsta pediatrică, unde raportul pe sexe este egal până la vârsta prepubertară. În perioada pubertară, forma cutanată predomină la sexul feminin, cu un raport de 4,5:1. La ambele categorii de vârstă, cea mai frecventă formă cutanată este eritemul malar, fiind descris la peste 80% din pacienţi(6-9). Afectarea cutanată include şi fotosensibilitatea şi rash-ul discoid, iar la nivelul mucoaselor se descriu ulcere nazale sau orale(4).
Incidenţa bolii vasculare cutanate este mai mare la copii (42%) faţă de adulţi (10-20%), sugerând o formă mai severă la vârstele mai mici(7). De asemenea, manifestările clinice pot include: artralgii şi artrite, poliserozite, simptome urinare, neurologice şi psihiatrice(4).
Analizele de laborator, pe lângă modificările hematologice (leucopenie, anemie, trombocitopenie), pot releva prezenţa anticorpilor antinucleari (ANA), anti-ADN dublu catenar (anti-ADNdc), anticorpi anti-antigen nuclear extractabil (ENA) şi antifosfolipidici. Criteriile de clasificare ACR (American College of Rheumatology) sau SLICC (Systemic Lupus International Collaborating Clinics) pot fi utile în faţa unui caz cu suspiciunea de LES. Diagnosticul pozitiv include cel puţin patru criterii cu minimum o manifestare cutanată şi o analiză imunologică modificată sau diagnosticul de nefrită lupică pe biopsia renală cu anticorpi anti-ADNdc sau ANA pozitivi. Tratamentul are la bază antiinflamatoare nesteroidiene (AINS), corticoizi, hidroxicloroquină, micofenolat de mofetil, azatioprină, metotrexat (MTX), ciclofosfamidă sau tratamentul monoclonal(4).
Managementul LES la copii este similar cu cel al adultului, necesitând corticoterapie în asociere cu terapie antimalarică(1). Copiii prezintă o evoluţie mai agresivă a bolii în comparaţie cu adulţii, fiind mai frecvente apariţia nefritei, a rash-ului malar, a anemiei hemolitice şi prezenţa anticorpilor anti-ADNdc(7,11).
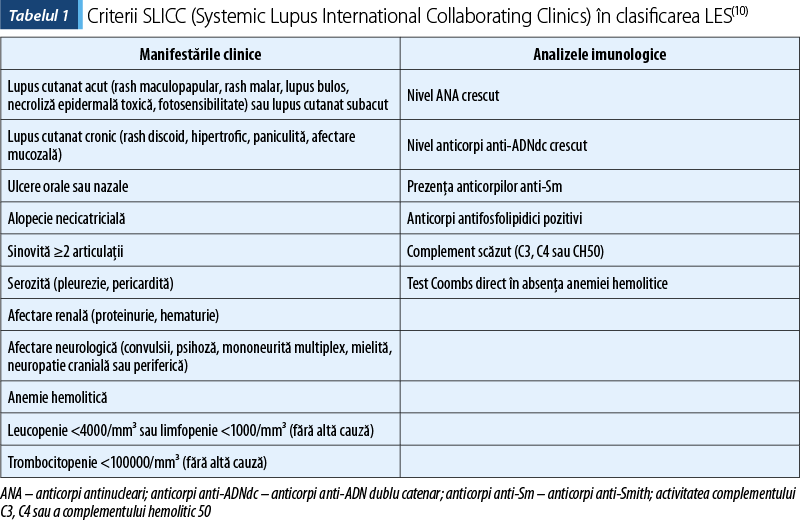
Prognosticul pe termen lung în cadrul LES juvenil este favorabil, având rate de supravieţuire ridicate, deşi aproximativ 50% din pacienţi prezintă o formă cronică activă de boală. Evoluţia pe termen lung este influenţată de aderenţa la tratament, de apariţia complicaţiilor renale, cardiovasculare, neurologice şi infecţioase. LES reprezintă a 15-a cauză de deces la fetele cu vârste cuprinse între 10 şi 14 ani şi a 10-a cauză de deces la cele cu vârste între 15 şi 24 de ani în SUA(4).
Sclerodermia este o boală autoimună de ţesut conjunctiv, multisistemică, fiind caracterizată de afectarea fibrotică simetrică a tegumentului, asociată cu modificarea fibrotică a structurii organelor interne, implicând plămânii şi inima, rinichii şi sistemul digestiv. Incidenţa formei sistemice variază între 0,27 şi 2,9 cazuri la un milion de copii pe an, iar forma localizată este de zece ori mai frecventă. Clasificarea sclerodermiei sistemice are la bază extinderea afectării cutanate şi implicarea organelor interne(12,13).
Deşi sunt puţine studii referitoare la forma sistemică a sclerodermiei, aceasta este mult mai rar întâlnită la copil faţă de adult. Debutul bolii la vârsta pediatrică este mai puţin sever decât cel al adultului, fiind mai rar afectate organele interne, printre care rinichii, sistemul nervos central, cardiovascular, gastrointestinal şi respirator. Implicarea articulară şi sindromul Raynaud sunt mai des întâlnite la copii decât la adulţi(1).
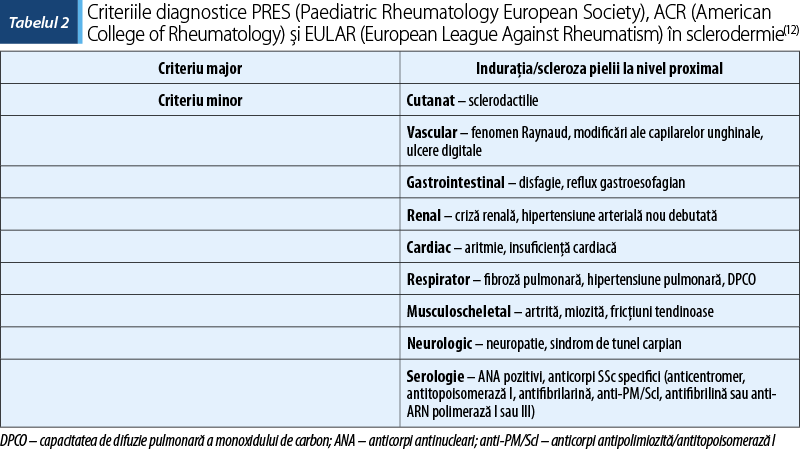
Morfeea (sclerodermia localizată) este manifestată printr-o placă eritematoasă atrofică şi indurată. Există mai multe subtipuri de boală – profundă, generalizată, liniară şi mixtă. Morfeea liniară este cel mai des întâlnită formă de sclerodermie la copii, aproximativ 67% din cazuri fiind diagnosticate la vârste mici. La populaţia pediatrică, acest subtip implică straturile profunde, cum ar fi ţesutul muscular şi osos, putând duce la contracturi permanente, impotenţă funcţională, complicaţii oculare, dentare şi neurologice. Astfel, în funcţie de afectare, implicarea extremităţilor poate fi asociată cu contracturi permanente, iar leziunile capului şi gâtului (en coup de sabre) pot fi însoţite de complicaţii neurologice(1). Copiii prezintă frecvent parotidită recurentă şi mai rar simptome sicca, faţă de adulţi, care prezintă mai des simptome sicca(7).
Asociaţi manifestărilor clinice, se pot evidenţia anticorpii antitopoizomeraza 1 (Scl-70) şi anticentromer. În anul 2007, PRES (Paediatric Rheumatology European Society), ACR şi EULAR (European League Against Rheumatism) au definit criteriile diagnostice. Diagnosticul pozitiv de sclerodermie la un copil sub 16 ani cuprinde criteriul major şi cel puţin două din cele 20 de criterii minore. Pe baza acestor criterii s-au formulat recomandările terapeutice care includ tratamentul imunomodulator şi antifibrotic(12,14).
Deşi toate aceste date ajută la formarea unor protocoale de tratament, este nevoie de o standardizare între clinicieni, în special între cei de diferite specialităţi. De exemplu, morfeea este tratată de reumatologi utilizând corticoizi şi metotrexat (MTX), pe când dermatologii administrează terapie topică şi fototerapie. CARRA (Childhood Arthritis and Rheumatology Research Alliance) recomandă la ambele grupe de vârstă MTX sau MTX şi corticoterapie, în funcţie de severitate. Unele forme de morfee pot produce contracturi permanente şi limitare funcţională, ducând la dizabilităţi uşoare sau moderate la 25% din pacienţi după 20 de ani de evoluţie a bolii(5,15,16).
Supravieţuirea pacienţilor pediatrici la 5 ani este de 90-94%, mult mai crescută faţă de supravieţuirea la pacienţii adulţi. Acest avantaj persistă la 20 de ani de urmărire clinică, prin afectarea în timp a organelor interne(1).
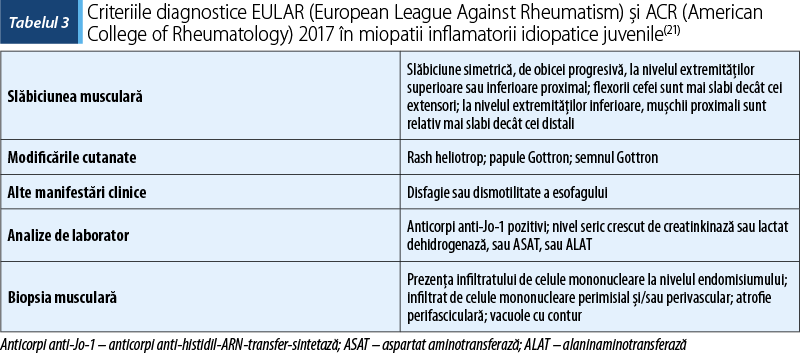
Dermatomiozita (DMJ) şi polimiozita juvenilă (PMJ) sunt miopatii autoimune rare cu debut în copilărie. În dermatomiozită predomină infiltratul pericapilar, pe când polimiozita are la bază depunerea celulelor T la nivelul fibrelor musculare. Incidenţa DMJ este de 2-4 cazuri la un milion de copii pe an. Această boală este mai des întâlnită la sexul feminin, la categoria juvenilă, comparativ cu adulţii. În aceste boli este prezentă slăbiciunea musculară, asociind erupţie cutanată şi artrită, putând fi afectate tubul digestiv şi tractul respirator(17).
Manifestările cutanate în dermatomiozită sunt similare la copii şi adulţi, dar la vârsta juvenilă se asociază frecvent calcinoza şi anomaliile metabolice şi mai rar afectarea pulmonară şi malignitatea, care sunt mai comune la cei de peste 18 ani. Simptomatologia este asemănătoare la cele două categorii de vârstă şi include febra, creşterea cuticulară importantă şi slăbiciunea musculară simetrică. Slăbiciunea distală, atrofia musculară şi episoadele de cădere sunt mai frecvente la populaţia pediatrică. „Mâinile de mecanic”, sindromul de tunel carpian şi sindromul Raynaud, dispneea şi palpitaţiile sunt mai comune la adulţi(17-19).
Dintre investigaţiile paraclinice se evidenţiază prezenţa sindromului inflamator, a enzimelor de afectare musculară şi a autoanticorpilor (ANA, anticorpi specifici pentru miozită). Biopsia musculară descrie infiltrat inflamator perivascular şi expresia crescută a complexului de histocompatibilitate clasa majoră I. CARRA a stabilit terapia la această categorie de boală, care se bazează pe corticosteroizi şi metotrexat(17-20).
Mortalitatea este mai crescută la copii decât la adulţi, fiind de 2-3%(1,17). Prognosticul este influenţat de scorul de activitate iniţial crescut şi de prezenţa unei forme cronice continue sau policiclice. Evoluţia pe termen lung include forme severe care prezintă leziuni ulcerative, limitări funcţionale şi implicare organică (a tractului digestiv, sistemelor endocrin şi respirator)(17).
Prognosticul bolii şi implicaţiile psihice, emoţionale, sociale şi economice
Bolile reumatologice au un impact fizic, mental, social şi economic important asupra pacientului şi a familiei sale. Schemele de tratament sunt complexe şi necesită aderenţă constantă pe o lungă perioadă pentru atingerea succesului terapeutic şi minimizarea efectelor secundare ale medicaţiei. Pe lângă tratamentul medicamentos, este necesar sprijin prin psihoterapie, suport nutriţional şi psihosocial. Aderenţa la tratament în bolile cronice este mai redusă la copil decât la adult. Aderenţa redusă a populaţiei pediatrice este dependentă de mai mulţi factori, cum ar fi cei demografici, sociali, psihologici sau culturali, fiind influenţată de relaţia dintre pacient, familie şi medicul curant(22).
Pe baza criteriilor socioeconomice, studiile au demonstrat că resursele financiare limitate şi nivelul de educaţie scăzut al părinţilor sunt asociate cu probleme de sănătate şi cu o aderenţă redusă la tratament la nivelul populaţiei pediatrice. Factorii clinici şi severitatea bolii la momentul diagnosticului sunt decisive pentru urmărirea constantă a sfaturilor medicale(23).
Sunt puţine articole în literatură care descriu asocierea dintre aderenţa la tratament şi funcţionarea cognitivă, fiind necesare mai multe studii pentru aprecierea corectă a acestora şi pentru evaluarea impactului bolii asupra calităţii vieţii(24).
Concluzii
Colagenozele sunt boli inflamatorii sistemice complexe care au la bază interacţiunea dintre genetică, sistemul imunitar şi factorii de mediu, fiind mecanisme complexe şi incomplet elucidate, necesitând mai multe studii pentru înţelegerea acestora. Pe lângă morbiditatea şi mortalitatea asociate cu afectarea specifică a organelor interne, la prognosticul bolii contribuie şi efectele adverse toxice ale medicaţiei imunosupresoare. Colagenozele cu debut juvenil au un important impact psihic, emoţional, mental, social şi economic asupra pacienţilor şi a familiilor.
Conflict of interests: The authors declare no conflict of intersts.
Funding Acknowledgements: “Iuliu Haţieganu” University of Medicine and Pharmacy doctoral research grant
Bibliografie
-
Femia A, Vleugels RA. Pediatric Autoimmune Connective Tissue Diseases: An Update on Disease Characteristics, Associations, and Management. Current Dermatology Reports. 2013; 2(4):216-29.
-
Yun D, Stein SL. Review of the cutaneous manifestations of autoimmune connective tissue diseases in pediatric patients. World J Dermatol. 2015; 4(2):80-94.
-
Dickey BZ, Holland KE, Drolet BA, et al. Demographic and clinical characteristics of cutaneous lupus erythematosus at a paediatric dermatology referral centre. Br J Dermatol. 2013; 169(2):428-33.
-
Thakral A, Klein-Gitelman MS. An Update on Treatment and Management of Pediatric Systemic Lupus Erythematosus. Rheumatology and Therapy. 2016; 3(2):209-19.
-
Lee L. Cutaneous lupus in infancy and childhood. Lupus. 2010; 19(9):1112-7.
-
Medeiros MMDC, Bezerra MC, Braga FNHF, et al. Clinical and immunological aspects and outcome of a Brazilian cohort of 414 patients with systemic lupus erythematosus (SLE): comparison between childhood-onset, adult-onset, and late-onset SLE. Lupus. 2015; 25(4):355-63.
-
Tarvin SE, O’Neil KM. Systemic Lupus Erythematosus, Sjögren Syndrome, and Mixed Connective Tissue Disease in Children and Adolescents. Pediatric Clinics of North America. 2018; 65(4):711-37.
-
Brunner HI, Gladman DD, Ibañez D, Urowitz MD, Silverman ED. Difference in disease features between childhood-onset and adult-onset systemic lupus erythematosus. Arthritis & Rheumatism. 2008; 58(2):556-62.
-
Hoffman IEA, Lauwerys BR, Keyser FD, et al. Juvenile-onset systemic lupus erythematosus: different clinical and serological pattern than adult-onset systemic lupus erythematosus. Annals of the Rheumatic Diseases. 2008; 68(3):412-5.
-
Petri M, Orbai AM, Alarcón GS, et al. Derivation and validation of the Systemic Lupus International Collaborating Clinics classification criteria for systemic lupus erythematosus. Arthritis Rheum. 2012; 64:2677.
-
Hersh AO, Scheven EV, Yazdany J, et al. Differences in long-term disease activity and treatment of adult patients with childhood- and adult-onset systemic lupus erythematosus. Arthritis Care & Research. 2008; 61(1):13-20.
-
Zulian F, Balzarin M, Birolo C. Recent advances in the management of juvenile systemic sclerosis. Expert Review of Clinical Immunology. 2016; 13(4):361-9.
-
Martini G, Foeldvari I, Russo R, et al. Systemic sclerosis in childhood: Clinical and immunologic features of 153 patients in an international database. Arthritis & Rheumatism. 2006; 54(12):3971-8.
-
Kowal-Bielecka O, Fransen J, Avouac J, Becker M, Kulak A, Allanore Y, et al. OP0061 Update of Eular Recommendations for the Treatment of Systemic Sclerosis. Annals of the Rheumatic Diseases. 2015; 74(Suppl 2).
-
Nouri S, Jacobe H. Recent Developments in Diagnosis and Assessment of Morphea. Current Rheumatology Reports. 2013; 15(2).
-
Saxton-Daniels S, Jacobe HT. An Evaluation of Long-term Outcomes in Adults with Pediatric-Onset Morphea. Archives of Dermatology. 2010; 146(9).
-
Hutchinson C, Feldman BM. Juvenile dermatomyositis and polymyositis: Epidemiology, pathogenesis, and clinical manifestations. UpToDate. [citat 2020Mar8]. Available from: https://www.uptodate.com/contents/juvenile-dermatomyositis-and-polymyositis-epidemiology-pathogenesis-and-clinical-manifestations?search=Juvenile dermatomyositis and polymyositis: Epidemiology, pathogenesis, and clinical manifestations&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
-
Ramanan A, Feldman BM. Clinical features and outcomes of juvenile dermatomyositis and other childhood onset myositis syndromes. Rheumatic Disease Clinics of North America. 2002; 28(4):833-57.
-
Mamyrova G, Katz JD, Jones RV, et al. Clinical and Laboratory Features Distinguishing Juvenile Polymyositis and Muscular Dystrophy. Arthritis Care & Research. 2013; 65(12):1969-75.
-
Stringer E, Bohnsack J, Bowyer SL, et al. Treatment Approaches to Juvenile Dermatomyositis (JDM) Across North America: The Childhood Arthritis and Rheumatology Research Alliance (CARRA) JDM Treatment Survey. The Journal of Rheumatology. 2010; 37(9):1953-61.
-
Lundberg IE, Tjärnlund A, Bottai M, et al. 2017 European League Against Rheumatism/American College of Rheumatology classification criteria for adult and juvenile idiopathic inflammatory myopathies and their major subgroups. Ann Rheum Dis. 2017; 76(12):1955-64.
-
Cossu M, Beretta L, Mosterman P, et al. Unmet Needs in Systemic Sclerosis Understanding and Treatment: the Knowledge Gaps from a Scientist’s, Clinician’s, and Patient’s Perspective. Clinical Reviews in Allergy & Immunology. 2017; 55(3):312-31.
-
Ardalan K, Switzer GE, Zigler CK, et al. Psychometric properties of the Children’s Dermatology Life Quality Index in pediatric localized scleroderma. Journal of Scleroderma and Related Disorders. 2018; 3(2):175-81.
-
Donnelly C, Cunningham N, Jones JT, Ji L, Brunner HI, Kashikar-Zuck S. Fatigue and depression predict reduced health-related quality of life in childhood-onset lupus. Lupus. 2017; 27(1):124-33.
Articole din ediţiile anterioare
Capcane de diagnostic în tromboza copilului
În ultimii ani s-a observat o creştere a evenimentelor trombotice la copii, ceea ce creează dificultăţi în diagnosticul precoce, mai ales în lo...