Bipolar disorder (BD) is one of the major and most severe psychiatric conditions, characterized by chronic mood instability, manifested by recurrent episodes of depression, mania or hypomania and mixed, interposed with periods of remission, euthymia. So far, the psychopharmacological treatment used for BP, consisting in moodstabilisers, antipsychotics and antidepressants, has been extensively studied by specialized research groups in this field, resulting in evidence-based therapeutic guidelines. The purpose of this article is to review the recommendations of international guidelines on the prescription and monitoring of pharmacological treatment, taking into account the different clinical stages of TAB.
Sinteze de recomandări și practici terapeutice în tulburările psihice: 1. Tulburarea afectivă bipolară
Bipolar affective disorder
First published: 04 septembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Psih.48.1.2017.1005
Abstract
Rezumat
Tulburarea afectivă bipolară (TAB) reprezintă una dintre bolile psihiatrice majore şi cele mai severe, fiind caracterizată de un dezechilibru dispoziţional cronic, manifestat prin episoade recurente de depresie, manie sau hipomanie şi mixte, intercalate cu perioade de eutimie, remisiune. Până în prezent, tratamentul psihofarmacologic, reprezentat de medicația timostabilizatoare, antipsihotică și antidepresivă utilizată în TAB, a fost studiat pe larg în cadrul grupurilor de cercetare specializate în acest domeniu, rezultând ghiduri terapeutice bazate pe dovezi. Scopul acestui articol este de a trece în revistă recomandările ghidurilor internaționale în ceea ce privește prescrierea și monitorizarea tratamentului farmacologic în funcție de fazele evolutive ale TAB.
Tulburarea afectivă bipolară (TAB) reprezintă o tulburare afectivă ciclică, asociată cu o importantă povară a bolii, cu disfuncție ocupațională, o deteriorare la nivel de interacțiuni sociale, precum și cu o rată crescută de morbiditate și mortalitate. Tulburarea afectivă bipolară este adesea însoțită de numeroase comorbidități (abuz de substanțe psihoactive, tulburări de personalitate, tulburări de anxietate și ADHD), cu implicații semnificative pentru tratamentul și evoluția ulterioară.
Progresul în tratamentul tulburării afective bipolare a început în 1949, odată cu descoperirea efectului terapeutic al litiului în tratarea episoadelor de manie(1). Până în prezent, atât tratamentul psihofarmacologic, reprezentat de medicația timostabilizatoare, antipsihotică și antidepresivă, cât și terapiile psihosociale utilizate în TAB au fost studiate pe larg în cadrul grupurilor de cercetare specializate în acest domeniu, rezultând ghiduri bazate pe dovezi(2-6). Scopul acestor ghiduri este de a oferi un suport clinicienilor în procesul de management terapeutic al pacienților cu TAB.
Tratamentul tulburării afective bipolare se bazează, în principiu, pe medicație psihotropă, utilizată pentru a reduce severitatea simptomelor, a stabiliza dispoziția și a preveni recăderile. Tratamentele sunt determinate de faza bolii și de subtipul tulburării. Există o variație individuală în ceea ce privește răspunsul la medicație, fapt ce va determina alegerea acesteia, alături de alți indicatori, precum vârsta, potențiale efecte adverse, interacțiuni medicamentoase, vârsta fertilă, istoricul bolii, comorbidități somatice și preferința individuală. Informațiile clare despre această patologie, opțiuni terapeutice, beneficii și efecte adverse trebuie discutate și oferite pacientului și aparținătorilor. O variație individuală a răspunsului la tratament va fi, de cele mai multe ori, factorul determinant în alegerea medicației, luând în considerare efectele adverse, interacțiunile și precauțiile asociate, nevoia instalării unui răspuns rapid, vârsta fertilă, istoricul și preferințele individuale.
Tulburarea afectivă bipolară tinde să fie o provocare pe termen lung. În prezent, se recomandă un tratament continuu, cu medicamente administrate per os, pentru prevenția recăderilor. Decizia referitoare la nevoia continuării unui tratament de durată este cel mai bine luată împreună cu pacienții (și, uneori, și cu aparținătorii) atunci când aceștia se află în remisiune și, în mod ideal, ar trebui să implice psihoeducație și date despre eficacitatea și siguranța oricărui tratament pe perioade lungi. Există, de asemenea, o varietate de intervenții psihologice și psihosociale care pot fi folosite, unele fiind elaborate specific pentru TAB.
Educarea pacienților și obținerea colaborării lor în vederea recunoașterii precoce a semnelor de recădere sunt foarte importante în managementul terapiei pacienților cu TAB. Intervențiile psihosociale (psihoeducație de grup, terapie cognitiv-comportamentală, interpersonală și a ritmului social) și-au dovedit utilitatea ca terapii adjuvante tratamentului farmacologic, atât în episoadele acute de depresie, cât și în menținerea tratamentului pe termen lung. Aceste asocieri conduc la scăderea riscului de recădere, a instabilității emoționale, a necesității spitalizării și cresc aderența la tratament și funcționalitatea psihosocială(7,14,15). Psihoterapia focalizată pe familie ajută aparținătorii să-și dezvolte resursele de management al bolii și de autoîngrijire și duc la scăderea eficientă a simptomelor depresive atât pentru membrii familiei, cât și pentru pacienți(16). De asemenea, creșterea disponibilității strategiilor de intervenție online a condus la o eficiență semnificativă în reducerea simptomelor depresive și îmbunătățirea calității vieții pacienților cu TAB(17-19).
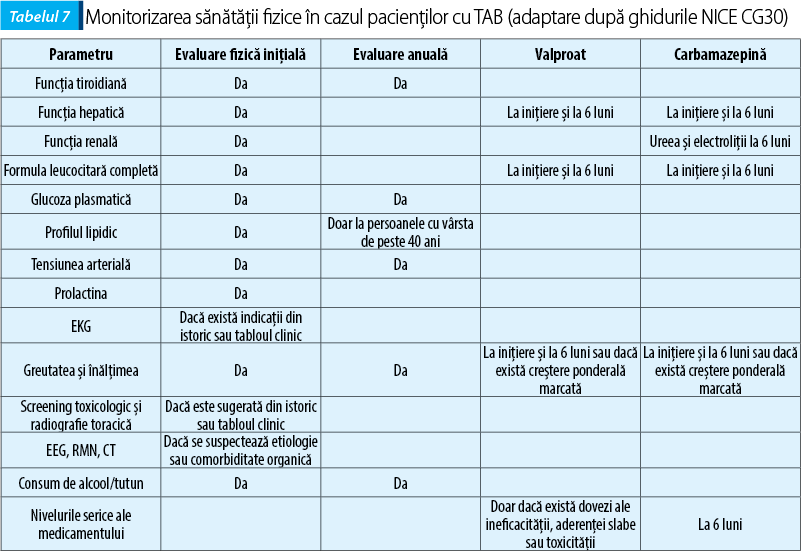
Tulburarea afectivă bipolară se asociază cu probleme somatice, iar medicația psihotropă oferită poate avea un efect de deteriorare suplimentar. Ghidurile NICE (Ghidul Clinic 185, revizuit în februarie 2016, National Institute for Health and Care Excellence, Marea Britanie)(21) recomandă o examinare fizică completă în cazul persoanelor cu TAB, cu o frecvență cel puțin anuală, care să includă greutatea și Indicele de Masă Corporală (IMC), dieta și statusul nutrițional, nivelul de activitate fizică, statusul cardiovascular (inclusiv AV și HTA), statusul metabolic (inclusiv nivelul glicemic, HbA1c), nivelul seric al prolactinei, profilul lipidic și funcția hepatică. Se recomandă o evaluare a funcției renale și tiroidiene, precum și a nivelului seric de calciu, în cazul persoanelor care se află sub tratament de întreținere cu litiu.
În cazul persoanelor care prezintă o creștere ponderală rapidă sau excesivă, al celor care suferă de HTA, diabet zaharat, dislipidemie, obezitate (sau factori de risc) sau al celor cu o viață sedentară, se recomandă o monitorizare a sănătății fizice, în acord cu ghidurile NICE relevante.
Impactul consumului de alcool, tutun și substanțe ilicite asupra sănătății fizice și psihice, precum și potențialele interacțiuni medicamentoase ar trebui discutate împreună cu pacientul.
Tratamentul episoadelor de manie
O metaanaliză pe 68 de studii, cu 16073 de subiecți și 14 variante de medicamente (aripiprazol, asenapină, carbamazepină, valproat, gabapentin, haloperidol, lamotrigină, litiu, olanzapină, paliperidonă, quetiapină, risperidonă, topiramat, ziprasidonă și placebo), comparate din punctul de vedere al eficacității și tolerabilității în tratamentul episodului maniacal, a arătat că haloperidolul, risperidona, olanzapina, litiul, quetiapina, aripiprazolul, carbamazepina, asenapina, valproatul și ziprasidona sunt semnificativ mai eficiente decât placebo, iar gabapentina, lamotrigina și topiramatul nu au depășit pragul de eficiență al placebo(10). În ceea ce privește rata de discontinuare, olanzapina, risperidona și quetiapina au avut un scor mai bun decât placebo în tratamentul maniei acute(10).
Conform metaanalizei, haloperidolul este semnificativ cel mai eficient medicament în tratamentul maniei acute, urmat de risperidonă și olanzapină, dar, în ceea ce privește toleranța la tratament, olanzapina, risperidona și quetiapina au obținut scoruri semnificativ mai bune decât acesta(10).
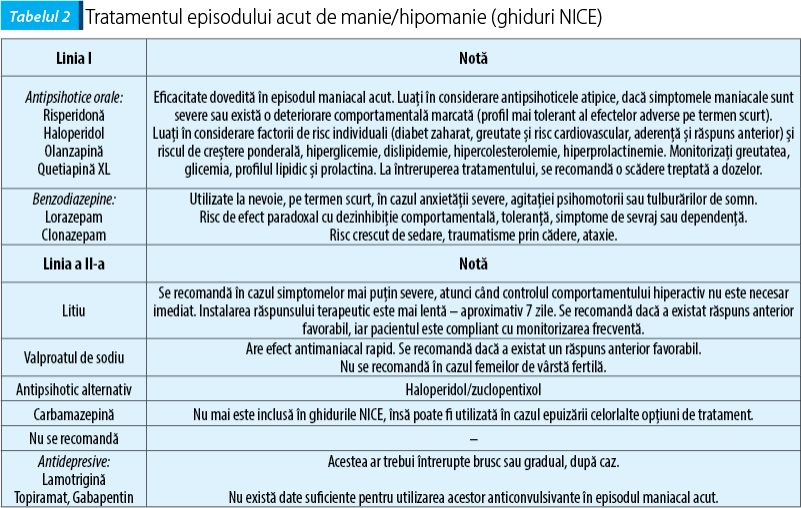
Conform CANMAT și ISBD, primul pas în evaluarea pacientului care se prezintă în episod maniacal este determinarea riscului pe care îl reprezintă pentru el sau pentru ceilalți, determinarea nivelului de conștientizare a bolii și a capacității de aderență la tratament. Ulterior se examinează pacientul din punct de vedere somatic și se efectuează analizele paraclinice. În funcție de rezultatul evaluării generale, se decide asupra modalității necesare de abordare terapeutică (ambulator, internare voluntară, nevoluntară)(9). Dacă este cazul, se întrerupe orice tratament cu antidepresive și se procedează la excluderea altor cauze care ar putea precipita un episod maniacal (medicație, uzul de substanțe psihoactive, boli endocrine)(2). Tabelul 1 conține recomandările de tratament psihofarmacologic pentru mania acută, conform Rețelei Canadiene pentru Tratamentul Tulburărilor de Dispoziție și Anxietate(7) și Societății Internaționale pentru Tulburările Bipolare (ISBD)(2).
Ghidul NICE are următoarele recomandări pentru tratamentul episodului maniacal sau hipomaniacal(21):
În cazul în care o persoană are deja prescris un tratament cu un antidepresiv, se recomandă oprirea acestuia la instalarea simptomatologiei maniacale, brusc sau treptat, după caz, din cauza riscului de exacerbare a simptomatologiei.
În cazul pacienților care prezintă un episod maniacal sau hipomaniacal, fără a se afla sub tratament cu un stabilizator afectiv sau un antipsihotic, se recomandă inițierea unui tratament cu un antipsihotic pe cale orală (haloperidol, olanzapină, quetiapină sau risperidonă), în funcție de preferințe, comorbidități, răspuns anterior și efecte secundare.
În cazul în care monoterapia se dovedește ineficientă, se poate lua în considerare utilizarea unei combinații de antipsihotic cu stabilizator afectiv.
În primă instanță, se recomandă adăugarea de litiu, ca timostabilizator.
Dacă tratamentul cu litiu nu este adecvat sau este ineficace, se recomandă adăugarea de valproat (nerecomandat în cazul femeilor de vârstă fertilă).
Suplimentar, poate fi luat în considerare un tratament de scurtă durată cu benzodiazepine, pentru a controla agitația psihomotorie.
De obicei, carbamazepina nu ar trebui să fie utilizată ca timostabilizator, însă este autorizată în cazul persoanelor care nu tolerează litiul sau al celor pentru care tratamentul cu litiu se dovedește ineficient.
Lamotrigina nu este recomandată pentru tratamentul episoadelor maniacale.
În eventualitatea apariției unui episod maniacal acut, cu debut sub tratament de întreținere, ghidurile NICE recomandă (tabelul 2):.
Dacă pacientul prezintă o recădere maniacală în timp ce se află sub tratament cu antipsihotic, doza acestuia ar trebui optimizată. Dacă nu se observă niciun răspuns terapeutic, ar trebui să fie oferit, suplimentar, tratament cu litiu sau valproat.
Dacă pacientul prezintă o recădere maniacală în timpul tratamentului cu litiu, se recomandă verificarea litemiei și ajustarea dozelor. Dacă răspunsul terapeutic nu este adecvat, trebuie luată în considerare augmentarea cu un antipsihotic.
Dacă pacientul prezintă o recădere maniacală în timpul tratamentului cu valproat, doza acestuia ar trebui crescută până se observă o reducere a simptomatologiei, luând în considerare efectele adverse. Dacă nu se observă niciun beneficiu terapeutic, se poate lua în considerare augmentarea cu un antipsihotic.
Dacă pacientul prezintă o recădere maniacală severă în timpul tratamentului cu litiu sau valproat, se recomandă creșterea dozei și adăugarea unui antipsihotic.
Dacă pacientul prezintă o recădere maniacală în timpul tratamentului cu carbamazepină, ar trebui luată în considerare adăugarea de antipsihotic (cu atenție la interacțiuni).
Tratamentul pe termen lung ar trebui să fie discutat cu pacientul/familia în termen de 4 săptămâni de la dispariția simptomelor. Dacă este cazul, tratamentul episoadelor acute poate continua încă 3-6 luni, după care se recomandă o reevaluare a schemei terapeutice.
Tratamentul episoadelor depresive în TAB
O metaanaliză recentă pe 29 de studii și 8331 de subiecți a comparat multiple medicamente din punctul de vedere al eficacității și riscului de viraj către manie, arătând că terapia combinată cu olanzapină și fluoxetină are semnificativ cea mai mare eficiență în tratamentul episodului depresiv din TAB, comparativ cu celelalte variante de tratament studiate(12). În ceea ce privește posibilitatea de viraj către manie, ratele cele mai scăzute s-au raportat la ziprasidonă și apoi la quetiapină(12). Autorii metaanalizei concluzionează că terapia combinată olanzapină + fluoxetină reprezintă prima linie de tratament în depresia TAB, olanzapina, quetiapina, lurasidona, valproatul și ISRS fiind de asemenea recomandate, litiul și antidepresivele triciclice pot fi luate în considerare, dar lamotrigina, IMAO, ziprasidona, aripiprazolul și risperidona nu ar trebui să fie utilizate, din cauza lipsei evidențelor care să le susțină eficacitatea(12).
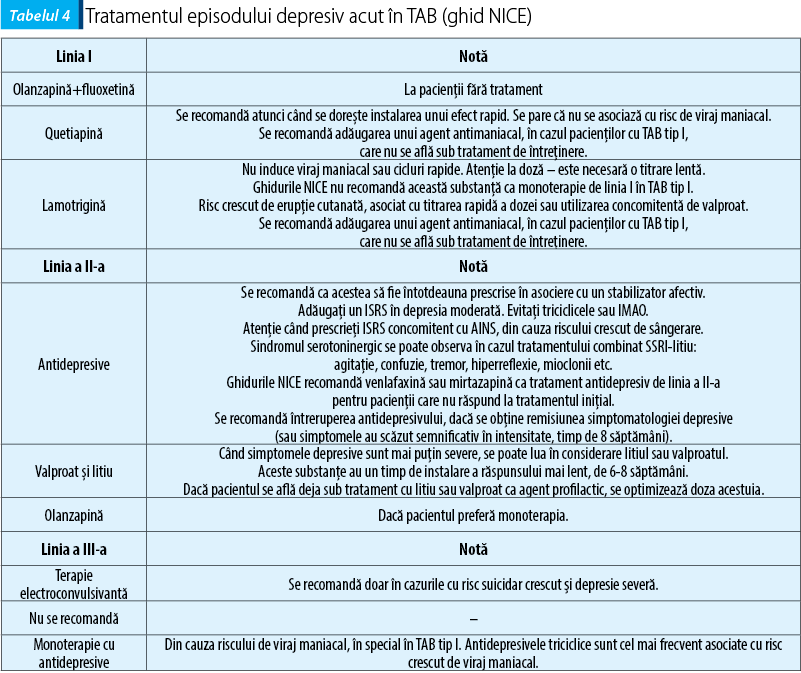
Primul pas în evaluarea pacientului care se prezintă în episod depresiv este determinarea riscului de suicid sau comportament autovătămător, a abilității de aderență la planul de tratament, a prezenței rețelei de suport psihosocial și a capacității de funcționare. În conformitate cu rezultatul evaluării generale, se decide asupra modalității necesare de abordare terapeutică (ambulator, internare voluntară, nevoluntară). Se evaluează tratamentul farmacologic, pentru direcționarea deciziilor terapeutice ulterioare(2). Tabelul 3 prezintă recomandările de tratament psihofarmacologic pentru depresie, conform CANMAT și ISBD(2).
Din cauza riscului foarte mare de viraj spre hipomanie/manie și al apariției stărilor mixte, utilizarea antidepresivelor în tratamentul depresiei din TAB este controversată. Societatea Internațională pentru Tulburările Afective Bipolare (ISBD) observă o incongruență importantă între folosirea pe scară largă a antidepresivelor (AD) și evidențele slabe ale eficacității și siguranței tratamentului antidepresiv în depresia din TAB(11). De asemenea, dovezile sunt insuficiente pentru a susține un beneficiu al tratamentului combinat, de antidepresive și timostabilizatoare(11). Totuși, raportul ISBD recunoaște că, la anumiți pacienți cu TAB, tratamentul antidepresiv poate fi benefic și recomandă prescrierea acestuia doar ca adjuvant al celui timostabilizator, preferându-se utilizarea inhibitorilor recaptării de serotonină (ISRS) și bupropionului, comparativ cu AD triciclice, tertraciclice și inhibitorilor recaptării de serotonină-norepinefrină (SNRI), aceștia din urmă prezentând un risc mai mare pentru virajul maniacal(11).
Ghidul NICE are următoarele recomandări pentru tratamentul episodului depresiv în TAB (tabelul 4). În cazul persoanelor care dezvoltă simptomatologie depresivă de intensitate moderată sau severă, fără a se afla sub tratament cu medicație psihotropă pentru tulburarea afectivă bipolară, se recomandă, ca opțiune de primă intenție, fluoxetină în combinație cu olanzapină sau monoterapia cu quetiapină, în funcție de preferințe și răspunsul anterior. Dacă se preferă, poate fi luat în considerare tratamentul cu olanzapină, fără fluoxetină, sau tratamentul cu lamotrigină. În cazul în care nu se observă un răspuns al simptomatologiei la tratamentul combinat, fluoxetină cu olanzapină, sau la monoterapia cu quetiapină, se poate lua în considerare monoterapia cu lamotrigină.
În cazul persoanelor care se află deja sub tratament cu litiu, se recomandă o verificare a nivelului plasmatic al acestuia, precum și o ajustarea a dozelor. Dacă litemia se află la limita superioară, iar răspunsul este inadecvat, se impune adăugarea unui tratament suplimentar, fie în varianta de combinație fluoxetină cu olanzapină, fie cu quetiapină. Alternativ, adăugarea de olanzapină sau lamotrigină la litiu poate fi luată în considerare. Dacă nu există niciun răspuns terapeutic la adăugarea de fluoxetină combinată cu olanzapină sau la adăugarea de quetiapină, se recomandă stoparea tratamentului suplimentar și adăugarea de lamotrigină la litiu.
În cazul persoanelor care se află deja sub tratament cu valproat, doza acestuia trebuie ajustată, în intervalul terapeutic, în funcție de toleranță. Dacă se observă un răspuns limitat la doze optime de valproat, se impune adăugarea de fluoxetină în combinație cu olanzapină sau adăugarea de quetiapină, în funcție de preferințele persoanei și de răspunsul anterior la tratament. În cazul în care persoana preferă, luați în considerare adăugarea de olanzapină (fără fluoxetină) sau lamotrigină la valproat.
În cazul în care nu există niciun răspuns la adăugarea de fluoxetină în combinație cu olanzapină, sau la adăugarea de quetiapină, se recomandă stoparea tratamentului suplimentar și adăugarea de lamotrigină la valproat.
Medicația antidepresivă poate fi prescrisă în episoadele depresive din tulburarea afectivă bipolară, doar ca adjuvant la tratamentul cu stabilizatori afectivi (de exemplu, litiu, valproat, lamotrigină, olanzapină) din cauza riscului de viraj maniacal și de accelerare a ciclării rapide. Aceste riscuri pot fi mai reduse în cazul tratamentului cu antidepresive de tipul SSRI.
Dacă pacienții nu se află sub tratament cu medicație psihotropă, ghidurile NICE recomandă combinația fluoxetină-olanzapină sau monoterapia cu quetiapină.
Dacă fluoxetina nu este potrivită, se recomandă un antidepresiv alternativ, conform ghidurilor NICE de depresie.
Dacă pacientul preferă, luați în considerare monoterapia cu olanzapină sau lamotrigină.
Dacă pacientul se află deja sub tratament cu un stabilizator afectiv, dozele acestuia trebuie optimizate, iar apoi se oferă tratamentul descris mai sus.
Tratamentul de întreținere în TAB
O metaanaliză pe 33 de studii, totalizând 6846 de subiecți și 17 variante de medicamente comparate din perspectiva eficacității și tolerabilității în tratamentul de menținere al TAB, a arătat că participanții, indiferent de tratamentul prescris, au avut un risc semnificativ scăzut de recădere sau recurență comparativ cu placebo, mai puțin cei cărora li s-a administrat aripiprazol, carbamazepină, imipramină și paliperidonă(13).
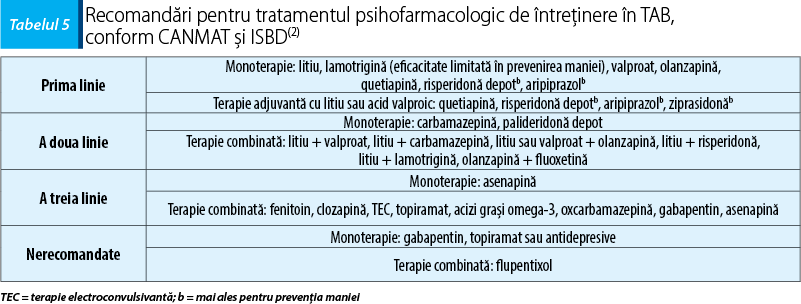
În multiple cercetări, aderența la tratament este asociată pozitiv cu satisfacția crescută față de medicație, monoterapia, absolvirea studiilor universitare, teama de recădere și invers corelată cu consumul de substanțe, spitalizări în antecedente, simptome psihotice, conștiință scăzută asupra bolii, efecte secundare ale tratamentului, noncomplianță la tratament(2). Având în vedere că multiple tratamente de prima linie pentru episoadele de manie și depresie și-au dovedit eficacitatea în profilaxie, se recomandă în general continuarea acestora(2). Pentru pacienții care nu urmează un tratament curent trebuie luate în considerare istoricul bolii (predominanța unui pol, ultimul episod acut), istoricul familial și răspunsul la tratamente anterioare(2). De asemenea, având în vedere că, la majoritatea pacienților cu TAB, polul predominant este cel depresiv și această populație are risc crescut pentru comportamentul suicidar, tratamentul de menținere cu litiu ar trebui avut primul în vedere, datorită evidențelor eficienței lui în profilaxia TAB și în combaterea riscului suicidar(2).
Tabelul 5 prezintă recomandările de tratament psihofarmacologic pentru tratamentul de întreținere în TAB, conform CANMAT și ISBD(2):
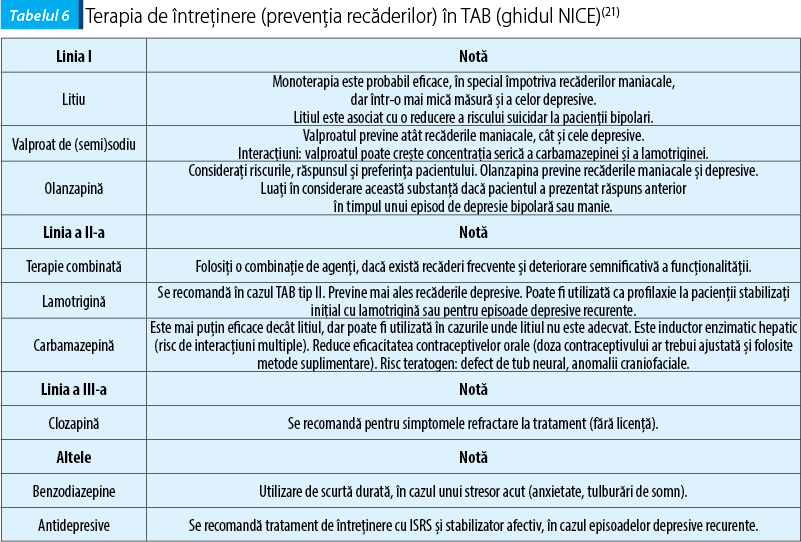
Ghidul NICE are următoarele recomandări pentru tratamentul de întreținere în TAB (tabelul 6)(21):
Litiul rămâne cel mai eficient tratament pentru prevenția recăderilor și a spitalizărilor în cazul pacienților cu tulburare afectivă bipolară tip I. Această medicație ar trebui să fie luată în considerare pentru toți pacienții cu tulburare afectivă bipolară tip I care sunt aderenți la schema terapeutică și la verificarea frecventă a litemiei.
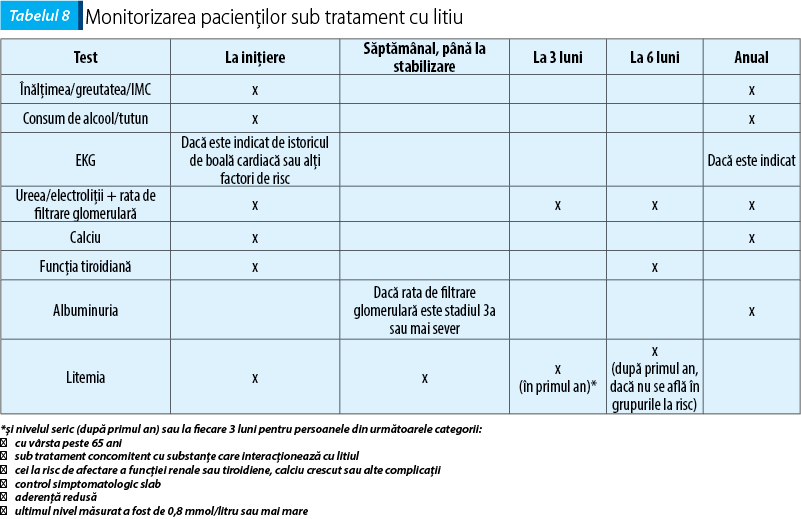
Datele din literatura de specialitate confirmă eficacitatea tratamentului cu litiu în prevenția recăderilor maniacale și, mai ales, a celor depresive (reduce riscul suicidar). Se recomandă a se utiliza cea mai mare doză tolerată, în intervalul terapeutic, care produce cele mai puține reacții adverse. Concentrațiile de sub 0,6 mmol/l sunt posibil prea scăzute pentru a fi pe deplin eficiente, iar reacțiile și efectele adverse devin semnificative odată ce s-a depășit valoarea de 0,8 mmol/l. Ca monoterapie, tratamentul cu litiu poate fi eficace la o minoritate de pacienți.
Există date limitate care susțin eficacitatea valproatului în monoterapie. Se consideră că acest timostabilizator este mai puțin eficace decât tratamentul cu litiu, în profilaxia recăderilor și nu ar trebui să fie luat în considerare, în mod uzual, pentru femeile de vârstă fertilă.
Carbamazepina, ca monoterapie, este mai puțin eficace decât litiul, are un efect minim asupra recăderilor depresive și este de natură să interfereze cu metabolismul altor medicamente.
Lamotrigina este eficace împotriva recăderilor depresive în tratamentul pe termen lung și ar trebui să fie luată în considerare în cazurile în care depresia reprezintă povara majoră a bolii.
Antagoniștii/agoniștii parțiali ai receptorilor de dopamină reduc riscul recăderilor și nevoia de spitalizare, atunci când se folosesc în tratamentul pe termen lung. Efectele relative asupra polilor maniacali și depresivi ai bolii par să depindă de farmacologia complexă a medicamentelor, dar pot fi prezise de efectele tratamentului acut.
Antidepresivele la care pacienții au prezentat un răspuns terapeutic în timpul episodului acut pot să fie continuate pe termen lung, atunci când riscul unei recăderi depresive severe este mare. În tulburarea afectivă bipolară tip I, acestea ar trebui să fie utilizate în combinație cu un medicament care are eficacitate antimaniacală pe termen lung.
Întreruperea tratamentului de întreținere nu este indicată atunci când există un control clinic bun al bolii. Atunci când este necesar, aceasta ar trebui să se facă treptat. În cazul litiului, există un risc crescut de recădere maniacală în cazul în care tratamentul este discontinuat într-un interval de două săptămâni. Aderența scăzută este o contraindicație la tratamentul cu litiu, din cauza riscului instalării unor noi episoade de boală la întreruperea medicației.
Managementul de succes pe termen lung pare să necesite un tratament combinat, de cele mai multe ori. Combinația de litiu cu valproat sau de quetiapină cu litiu ori cu valproat este superioară monoterapiei. În prezent, există puține date pentru a ghida practica clinică, cu excepția problemelor de siguranță și a unor rezultate pragmatice în cazuri individuale. Valoarea pe termen lung a tratamentului cu antidepresive este insuficient stabilită. Extrapolarea strategiilor pe termen lung pentru tulburarea afectivă bipolară tip I, tip II sau în cadrul spectrului bipolar rămâne speculativă.
NICE recomandă ca tratamentul pe termen lung să fie discutat cu utilizatorul de servicii/aparținătorii, în termen de 4 săptămâni de la soluționarea fiecărui episod de manie sau depresie bipolară.
Selectarea tratamentului farmacologic de întreținere ar trebui să ia în considerare medicamentele care au fost eficiente în timpul episoadelor acute de manie sau de depresie bipolară.
Litiul ar trebui să fie oferit ca primă linie a tratamentului farmacologic pe termen lung. Dacă acesta este ineficient, NICE recomandă adăugarea de valproat. Dacă litiul este slab tolerat sau nu este adecvat, se recomandă înlocuirea acestuia cu valproat, olanzapină sau quetiapină, în cazul în care substanța respectivă a fost eficace în timpul unui episod de manie sau depresie bipolară.
O intervenție psihologică structurată (individuală, de grup sau de familie), concepută pentru tulburarea bipolară, este recomandată ca parte a managementului pe termen lung.
Tratamentul farmacologic al tulburării afective bipolare, forma cu cicluri rapide
Ghidurile NICE sugerează faptul ca pacienții care prezintă minimum patru episoade acute (depresive, maniacale, hipomaniacale sau mixte) pe an se încadrează în TAB forma cu cicluri rapide(21). NICE recomandă ca, în cazul persoanelor cu tulburare afectivă bipolară cu cicluri rapide, să se ofere aceleași intervenții ca și pentru persoanele cu alte tipuri de tulburare bipolară.
În literatura de specialitate nu există dovezi suficiente referitoare la un tratament specific pentru această formă de patologie afectivă. Un element important constă în evitarea psihotropelor care ar putea induce viraj maniacal, în special antidepresive (risc de viraj maniacal de 12-20%).
Tratamentul oferit ar trebui să fie similar celui recomandat pentru episodul maniacal sau depresiv, cu câteva mențiuni suplimentare:
Dacă pacientul este sub tratament cu antidepresiv, acesta trebuie întrerupt, din cauza riscului de viraj maniacal.
Se recomandă reevaluarea eficienței tratamentelor anterioare, optimizarea dozelor în tratamentul acut și în tratamentul de întreținere.
Fiecare cură de medicație ar trebui să dureze minimum 6 luni.
În cele mai multe cazuri, tratamentele combinate sunt recomandate.
Luați în considerare un tratament combinat cu litiu și valproat.
Luați în considerare opțiuni de tratament cu augmentare de antipsihotic:
- aripiprazol (15 mg – 30 mg/zi)
- carbamazepină
- clozapină (doze uzuale; fără licență)
- lamotrigină (până la 225 mg/zi)
- olanzapină (doze uzuale)
- quetiapină (300 – 600 mg/zi) – cele mai multe date de eficacitate.
- risperidonă (până la 6 mg/zi).
Încercați o abordare psihoeducațională și încurajați pacientul să își monitorizeze evoluția zilnică, frecvența și intensitatea simptomelor.
Identificați și controlați eventualii factori precipitanți (consum de droguri/alcool, disfuncție tiroidiană, stresori externi).
Tratamentul episodului mixt
O mică proporție dintre pacienți vor prezenta episoade afective mixte (combinație de simptome depresive, maniacale și disforie marcată). Acești pacienți prezintă un risc crescut de viraj maniacal sub tratament cu antidepresive.
Se recomandă:
- Întreruperea antidepresivului.
- Tratament similar celui oferit în cazul episoadelor hipomaniacale/maniacale.
- Creșterea dozei de stabilizator afectiv.
Monitorizarea tratamentului în TAB
Atunci când se efectuează o reevaluare a tratamentului, se recomandă ca pacienții să fie întrebați, în mod specific, despre eficacitatea medicației, funcționare, concordanță și efecte adverse. Dozele și deciziile de continuare a tratamentului trebuie revizuite cu regularitate.
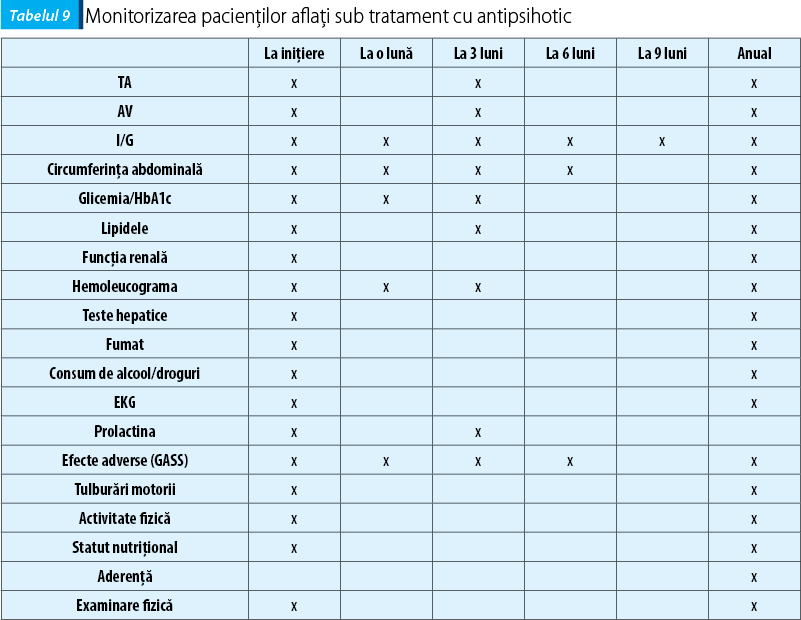
TAB se asociază cu probleme somatice, iar medicația psihotropă poate contribui suplimentar. Pacienții se află la risc de a dezvolta sindrom metabolic. Ghidurile NICE recomandă o evaluare a stării fizice înainte de inițierea tratamentului psihotrop, iar apoi anual, după cum este prezentat în tabelul 9.
Bibliografie
- Cade JF. Lithium salts in the treatment of psychotic excitement. Med J Aust. 1949;2(10):349-52.
- Yatham LN, Kennedy SH, Parikh SV, Schaffer A, Beaulieu S, Alda M, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) collaborative update of CANMAT guidelines for the management of patients with bipolar disorder: update 2013. Bipolar Disord. 2013;15(1):1-44.
- Grunze H, Vieta E, Goodwin GM, Bowden C, Licht RW, Moeller H-J, et al. The World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for the biological treatment of bipolar disorders: update 2009 on the treatment of acute mania. The World Journal of Biological Psychiatry. 2009;10(2):85-116.
- Grunze H, Vieta E, Goodwin GM, Bowden C, Licht RW, Moller HJ, et al. The World Federation of Societies of Biological Psychiatry (WFSBP) Guidelines for the Biological Treatment of Bipolar Disorders: Update 2010 on the treatment of acute bipolar depression. World J Biol Psychiatry. 2010;11(2):81-109.
- Grunze H, Vieta E, Goodwin GM, Bowden C, Licht RW, Moller HJ, et al. The World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for the biological treatment of bipolar disorders: update 2012 on the long-term treatment of bipolar disorder. World J Biol Psychiatry. 2013;14(3):154-219.
- Goodwin GM, Haddad PM, Ferrier IN, Aronson JK, Barnes T, Cipriani A, et al. Evidence-based guidelines for treating bipolar disorder: Revised third edition recommendations from the British Association for Psychopharmacology. J Psychopharmacol. 2016;30(6):495-553.
- Yatham LN, Kennedy SH, O’Donovan C, Parikh SV, MacQueen G, McIntyre RS, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) guidelines for the management of patients with bipolar disorder: update 2007. Bipolar Disord. 2006;8(6):721-39.
- Pauls DL, Morton LA, Egeland JA. Risks of affective illness among first-degree relatives of bipolar I old-order Amish probands. Archives of general psychiatry. 1992;49(9):703-8.
- Kendall T, Morriss R, Mayo-Wilson E, Marcus E, Guideline Development Group of the National Institute for H, Care E. Assessment and management of bipolar disorder: summary of updated NICE guidance. BMJ. 2014;349:g5673.
- Cipriani A, Barbui C, Salanti G, Rendell J, Brown R, Stockton S, et al. Comparative efficacy and acceptability of antimanic drugs in acute mania: a multiple-treatments meta-analysis. Lancet. 2011;378(9799):1306-15.
- Pacchiarotti I, Bond DJ, Baldessarini RJ, Nolen WA, Grunze H, Licht RW, et al. The International Society for Bipolar Disorders (ISBD) task force report on antidepressant use in bipolar disorders. Am J Psychiatry. 2013;170(11):1249-62.
- Taylor DM, Cornelius V, Smith L, Young AH. Comparative efficacy and acceptability of drug treatments for bipolar depression: a multiple-treatments meta-analysis. Acta Psychiatr Scand. 2014;130(6):452-69.
- Miura T, Noma H, Furukawa TA, Mitsuyasu H, Tanaka S, Stockton S, et al. Comparative efficacy and tolerability of pharmacological treatments in the maintenance treatment of bipolar disorder: a systematic review and network meta-analysis. Lancet Psychiatry. 2014;1(5):351-9.
- Yatham LN, Kennedy SH, O’Donovan C, Parikh S, MacQueen G, McIntyre R, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) guidelines for the management of patients with bipolar disorder: consensus and controversies. Bipolar Disord. 2005;7 Suppl 3:5-69.
- Yatham LN, Kennedy SH, Schaffer A, Parikh SV, Beaulieu S, O’Donovan C, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) collaborative update of CANMAT guidelines for the management of patients with bipolar disorder: update 2009. Bipolar Disord. 2009;11(3):225-55.
- Perini S, Titov N, Andrews G. Clinician-assisted Internet-based treatment is effective for depression: randomized controlled trial. Aust N Z J Psychiatry. 2009;43(6):571-8.
- Clarke G, Kelleher C, Hornbrook M, Debar L, Dickerson J, Gullion C. Randomized effectiveness trial of an Internet, pure self-help, cognitive behavioral intervention for depressive symptoms in young adults. Cogn Behav Ther. 2009;38(4):222-34.
- Barnes E, Simpson S, Griffiths E, Hood K, Craddock N, Smith DJ. Developing an online psychoeducation package for bipolar disorder. J Ment Health. 2011;20(1):21-31.
- Smith DJ, Griffiths E, Poole R, di Florio A, Barnes E, Kelly MJ, et al. Beating Bipolar: exploratory trial of a novel Internet-based psychoeducational treatment for bipolar disorder. Bipolar Disord. 2011;13(5-6):571-7.
- Colom F, Vieta E, Martinez-Aran A, Reinares M, Goikolea JM, Benabarre A, et al. A randomized trial on the efficacy of group psychoeducation in the prophylaxis of recurrences in bipolar patients whose disease is in remission. Arch Gen Psychiatry. 2003;60(4):402-7.
- NICE guidance for treatment of Bipolar Disorder. Available at www.nice.org.uk
Articole din ediţiile anterioare
Managementul terapeutic al simptomelor non-cognitive ale demenţei
Se estimează că, odată cu creşterea speranţei de viaţă a populaţiei, una din două persoane cu vârsta de peste 85 de ani va fi diagnosticată cu o fo...
Tratamentul farmacologic în tulburarea depresivă majoră
Ghidurile de tratament oferă recomandări bazate pe dovezi pentru a-i asista pe practicieni în situaţii clinice specifice. Ele reprezintă un instrum...
Noua generaţie de antidepresive: sunt aceşti agenţi farmacologici capabili să schimbe paradigma terapeutică în tulburarea depresivă majoră?
Evoluţia cercetării în domeniul farmacologiei antidepresivelor a înregistrat o perioadă de aparentă stagnare după apariţia în uz clinic a agenţilor...
Intervenţii psihosociale în tulburările legate de consumul de alcool – dependenţa şi consumul abuziv
Termenul de intervenţii psihosociale acoperă o gamă de abordări nefarmacologice utilizate frecvent în tratamentul dependenţelor de substanţe. Acest...