Hypersensitivity reactions induced by eye drops administration are one of the reasons patients address the allergist.
Eye drops are commonly used and are widely recommended by ophthalmologists, but can also be purchased without a prescription. The clinical manifestations are similar for allergic and irritant contact reactions. Although the most common reactions are local, we should not overlook the possibility of developing systemic reactions. Given the composition of eye drops, which contain both active substances and excipients, it is often difficult to determine the culprit allergen. The allergological diagnosis implies a thorough anamnesis and patch testing. The lack of standardization of patch skin test materials and methods can make the diagnostic process difficult.
Reacţii de hipersensibilitate induse de coliruri – scurt update
Hypersensitivity reactions to ophthalmic solutions – short update
First published: 10 octombrie 2020
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Aler.4.3.2020.3660
Abstract
Rezumat
Reacţiile de hipersensibilitate induse de coliruri reprezintă unul dintre motivele de adresabilitate a pacienţilor către medicul specialist alergolog. Colirurile sunt utilizate frecvent şi sunt recomandate pe scară largă de medicii specialişti oftalmologi, dar pot fi procurate şi fără prescripţie medicală.
Manifestările clinice sunt similare atât pentru reacţiile alergice, cât şi pentru cele iritative de contact. Deşi cele mai frecvente reacţii sunt locale, nu trebuie să trecem cu vederea posibilitatea dezvoltării reacţiilor sistemice. Având în vedere compoziţia colirurilor, acestea conţinând atât substanţe active, cât şi excipienţi, identificarea alergenului incriminat este deseori dificilă. Diagnosticul alergologic implică o anamneză riguroasă, alături de efectuarea testării cutanate patch. Lipsa standardizării materialelor şi a metodelor de testare cutanată patch pentru coliruri poate îngreuna diagnosticul.
Introducere
Colirurile reprezintă prima linie terapeutică utilizată în practica oftalmologică curentă. Acestea conţin o gamă eterogenă de substanţe şi constituie tratamentul principalelor afecţiuni ale globului ocular şi ale anexelor (conjunctivă, pleoape, aparat lacrimal)(1). Administrarea topică asigură o concentraţie crescută a medicamentului în segmentul ocular anterior şi în acelaşi timp limitează efectele adverse sistemice(2).
Farmacologie
Majoritatea colirurilor conţin una sau mai multe substanţe active, la care se adaugă excipienţi, care contribuie la conservarea, menţinerea stabilităţii, a vâscozităţii şi a pH-ului produsului(3). Excipienţii cei mai comuni sunt reprezentaţi de parahidroxibenzoat, clorobutanol, surfactanţi cationici, precum clorura de benzalconiu, compuşi organo-mercurici, precum tiomersalul sau acetatul fenilmercuric, şi alcooli aromatici(2,4). Deşi rolul excipienţilor este foarte important, aceştia pot determina frecvent afectare corneană, favorizând absorbţia unei doze mai mari de medicament. De asemenea, pot provoca ei înşişi reacţii adverse prin toxicitatea directă asupra ţesuturilor oftalmice, dar şi prin reacţii de hipersensibilitate, determinate în special de compuşii mercurici(4). Cele mai utilizate coliruri sunt cele care conţin substanţe active din următoarele clase terapeutice: antibiotice, corticosteroizi, simpatomimetice, beta-blocante, parasimpatomimetice şi antiinflamatoare nesteroidiene (tabelul 1)(1).
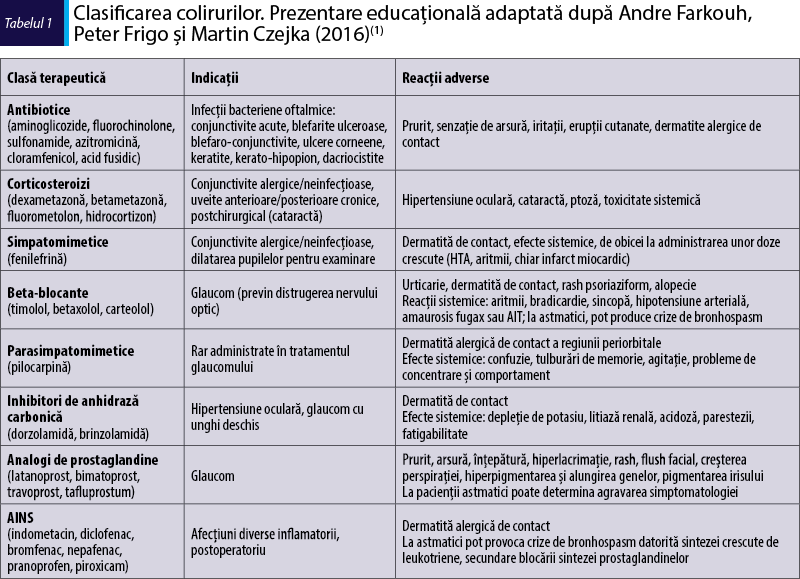
Varietatea substanţelor care pot intra în compoziţia colirurilor, dar şi absorbţia facilă a acestora prin bariera hemato-oculară influenţează apariţia unui spectru vast de reacţii secundare. Având în vedere administrarea topică, este evidentă proporţia mai mare a reacţiilor locale, dintre care cele mai importante sunt reacţiile de contact iritative sau alergice(2,5). Dintre factorii predispozanţi ai apariţiei reacţiilor de contact postadministrare de coliruri se pot enumera:
-
expunerea la o cantitate mare sau pe o perioadă lungă la medicamentul incriminat;
-
absorbţia crescută la nivelul pleoapelor;
-
leziunile iritative şi transferul alergenic prin intermediul mâinilor în condiţiile fricţiunii/atingerii oculare frecvente(6).
Sunt descrise însă în literatură şi reacţii sistemice, iar unele dintre acestea pot fi severe sau chiar ameninţătoare de viaţă. Dintre reacţiile sistemice, ar fi de menţionat erupţiile cutanate fixe postmedicamentoase, reacţiile cutanate generalizate (de exemplu, necroliza epidermică toxică, dermatita de contact sistemică), reacţiile lichenoide, crizele de bronhospasm şi chiar anafilaxia(1,5).
Aspecte clinice ale reacţiilor alergice locale oculare
Suprafaţa oculară care are primul contact cu mediul exterior – şi, astfel, şi cu alergenii din coliruri – este reprezentată de conjunctivă. Din acest motiv conjunctiva este cel mai frecvent afectată, uneori chiar existând fuziunea termenului „alergie oculară” cu „conjunctivită alergică”. Reacţiile de hipersensibilitate provocate de coliruri pot fi însă localizate şi la nivelul corneei (keratită), pleoapelor (dermatită, afectarea conjunctivei tarsale) şi al uveei, constituită din iris, corp ciliar şi coroidă (uveită)(7).
Principalele semne şi simptome clinice în reacţiile alergice oculare
-
Pruritul ocular este simptomul definitoriu pentru o reacţie de tip alergic, fiind provocat prin stimularea receptorilor h1 din terminaţiile nervoase secundar eliberării de histamină din mastocitele conjunctivale.
-
Eritemul, de obicei difuz (hiperemia oculară), este un semn important al reacţiilor alergice, fiind provocat de vasodilataţia locală.
-
Chemosisul (edemul conjunctival), semn tipic conjunctivitei alergice, poate fi observat direct dacă este proeminent sau cu aparatură oftalmologică specializată dacă este discret.
-
Edeme palpebrale.
-
Hiperlăcrimarea este un alt semn frecvent prezent, dar fără specificitate, fiind de asemenea prezentă în conjunctivitele infecţioase sau traumatice.
-
Secreţii apoase sau seroase.
-
Vedere înceţoşată, uşoare tulburări de vedere reversibile.
De remarcat afectarea oculară bilaterală în majoritatea reacţiilor alergice locale, fără a se exclude însă posibilitatea întâlnirii formelor unilaterale(8).
Clasificarea reacţiilor locale induse de coliruri
Reacţii alergice de contact (conjunctivita, blefarita şi dermatita perioculară) sunt reacţii de hipersensibilitate de tip IV. Simptomatologia constă în eritem palpebral, hiperlăcrimare, prurit, hiperemie conjunctivală, senzaţie de înţepătură şi senzaţie de presiune oculară sau palpebrală dacă se însoţeşte de angioedem. Vasodilataţia urmată de apariţia chemosisului şi a secreţiilor oculare seroase denotă afectarea conjunctivală. Uneori se pot observa îngroşarea pleoapei, apariţia unor ulceraţii, vezicule, papule şi pustule. Persistenţa inflamaţiei poate conduce la obstrucţia ductelor lacrimale, la cicatrizare conjunctivală, iar corneea se poate keratiniza. Pot exista tulburări temporare de vedere, dar pierderea ireversibilă a vederii nu este obişnuită.
Reacţiile iritative de contact pot apărea frecvent în contextul aplicării topice a medicamentelor, fără a fi nevoie de un contact sensibilizant anterior cu substanţa respectivă. Din punctul de vedere al patogeniei reacţiilor iritative, se descriu perturbarea integrităţii barierei cutanate şi eliberarea unor mediatori proinflamatori keratinocitari (TNF-α, IL-1α, IL-1β), care induc apariţia inflamaţiei şi a eczemei. Severitatea reacţiilor este de obicei proporţională cu durata expunerii, concentraţia substanţei şi cu potenţialul ei iritativ(9). Clinic, multe dintre semnele şi simptomele reacţiilor iritative se suprapun cu cele ale reacţiilor alergice de contact. Xeroza, descuamarea cutanată, eritemul şi lichenificarea sunt semnele clasice, urmate uneori de formarea fisurilor şi ragadelor. De obicei, aceste reacţii apar după expunerea repetată la un agent iritativ, reacţia este bine delimitată, la nivelul locului de contact, iar pruritul nu este la fel de intens ca în reacţiile alergice.
Conjunctivita alergică acută este definită ca o reacţie imediată, care poate fi atât Ig E-mediată, cât şi non-Ig E-mediată sau toxică. Clinic, se observă o afectare uni‑ sau bilaterală reprezentată de chemosis, eritem palpebral, angioedem, hiperlăcrimare şi prurit, care poate persista 1-3 zile(10).
Conjunctivita indusă medicamentos, secundară administrării de midriatice, agonişti alfa-adrenergici, medicamente topice pentru glaucom, antibiotice topice, coliruri cu extracte din plante şi excipienţi, precum clorura de benzalconiu, tiomersal, parabeni şi EDTA (acid etiltendiaminotetraacetic). Mecanismul patogenic poate fi reprezentat de o acţiune toxică directă sau de o reacţie de hipersensibilitate mediată celular. Din spectrul semnelor clinice pot face parte: o reacţie foliculară însoţită de hiperemie, edemul sau obstrucţia punctelor lacrimale, afectarea corneei (keratită punctată difuză), eritemul, edemul şi escoriaţiile pleoapei(10).
Workup alergologic
Testarea cutanată patch este folosită ca instrument diagnostic încă de la sfârşitul secolului al XIX-lea(11). Aceasta este o procedură nedureroasă, efectuată în cabinetul medicului alergolog şi este folosită pentru diagnosticarea dermatitei alergice de contact, având o sensibilitate de 70% şi o specificitate de 80%(12).
În cadrul acestei proceduri, fiecare alergen se diluează conform protocoalelor într-o substanţă numită vehicul. Până în prezent nu s-a descoperit niciun vehicul care să fie considerat optim pentru toate substanţele testate. Cel mai utilizat la momentul actual este petrolatumul, întrucât permite o ocluzie bună şi are, de asemenea, capacitatea de a menţine alergenii stabili(11). Trebuie însă menţionată incompatibilitatea chimică dintre anumiţi alergeni şi petrolatum, în aceste situaţii fiind necesară considerarea altui alt vehicul (de exemplu, formaldehida va fi dizolvată în apă)(13,14).
Citirea testelor cutanate patch se face după 48 de ore, respectiv 72 de ore de la aplicarea acestora(12). Având în vedere că rezultatele testelor patch sunt dependente de tehnica folosită şi că reacţiile nespecifice la nivelul locului de testare sunt frecvente(13), citirea şi interpretarea rezultatelor reprezintă un proces complex care necesită instruire şi experienţă. De asemenea, relevanţa rezultatelor trebuie întotdeauna asociată istoricului clinic al dermatitei de contact(11).
Identificarea alergenului de contact poate fi dificilă din mai multe motive:
-
schimbarea medicaţiei de către oftalmologi fără a cerceta o posibilă sensibilizare la compusul suspectat;
-
lipsa unor concentraţii standard folosite în cadrul testării patch;
-
reacţiile iritative în regiunea periorbitală pot imita dermatita alergică de contact(13).
Medicul alergolog întâmpină provocări diagnostice la pacienţii cu dermatită alergică de contact în regiunea perioculară, deoarece testele patch sunt aplicate de obicei la nivelul spatelui, unde epidermul este considerabil mai gros. În acest sens ar fi de menţionat şi raportarea în literatura de specialitate a unor sensibilizări încrucişate în medicamentele cu structuri chimice similare (de exemplu, bufenol şi carteolol).
Când istoricul este puternic sugestiv, dar testul patch este negativ, se poate lua în considerare efectuarea testului de provocare cu alergenul suspectat. De asemenea, în anumite circumstanţe, se poate efectua testul de aplicare deschisă repetată (ROAT). Acesta constă în aplicarea zilnică a alergenului suspectat într-o zonă de tegument indemn, fără a face ocluzie(12).
În cazul dermatitelor de contact provocate de coliruri, Feser, alături de colaboratorii săi au raportat tiomersalul ca fiind cel mai frecvent alergen, urmat de gentamicină, neomicină şi fenilefrină(15). Nu trebuie însă ignorată posibila implicare a unui alergen dintr-o altă sursă în dezvoltarea reacţiilor perioculare de contact, cum ar fi produsele cosmetice şi de îngrijire personală (creme, produse de make-up, săpunuri, geluri ş.a.).
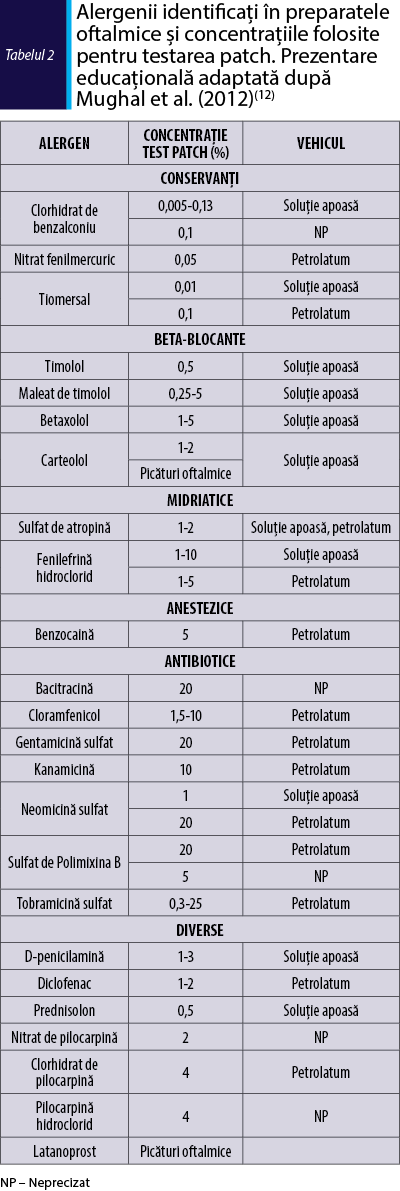
La momentul actual nu există un consens în ceea ce priveşte concentraţiile de testare pentru preparatele oftalmice. Tabelul 2 prezintă o parte dintre alergenii identificaţi în soluţii oftalmice, concentraţiile folosite pentru testarea patch, cât şi vehiculul utilizat. Pentru anumite preparate se pot observa variaţii mari în ceea ce priveşte concentraţiile folosite (de exemplu, maleatul de timolol: 0,25-5%)(12)
Concluzii
În tratamentul standard al celor mai frecvente afecţiuni oftalmologice este inclusă medicaţia topică oculară. Cu toate că această formă terapeutică este foarte eficientă şi poate proteja împotriva unei toxicităţi sistemice crescute, substanţele din coliruri pot provoca frecvent reacţii locale, precum dermatita de contact iritativă sau alergică.
Simptomatologia din cadrul reacţiilor alergice oculare este eterogenă: pacientul acuză frecvent prurit, edem şi eritem conjunctival şi/sau palpebral, hiperlacrimaţie, iar în anumite cazuri poate asocia chiar tulburări uşoare de vedere cu caracter temporar.
Istoricul clinic al pacientului dictează managementul alergologic în cazul reacţiilor locale perioculare. Testarea cutanată patch poate să nu fie întotdeauna utilă pentru diagnosticul dermatitei de contact survenite în contextul administrării de medicamente topice oculare, deoarece în mod obişnuit plasturii sunt aplicaţi pe spate, unde pielea este mai groasă. Standardizarea materialelor şi a metodelor de testare patch este esenţială pentru obţinerea unor rezultate valide şi fiabile.
Bibliografie
- Farkouh A, Frigo P, Czejka M. Systemic side effects of eye drops: A pharmacokinetic perspectives. Clinical Ophthalmology. 2016 Dec 7;10:2433-2441.
- Forrester JV, Dick AD, Paul McMenamin P et al. The eye. Basic sciences in practice. Saundres Ldt. 2015.
- Weekes L, Ramzan I. Prescription of compounded ophthalmic medications: a pharmacy perspective. Clin Exp Optom. 2020.
- American Academy of Ophtalmology. Fundamentals and Principles of Ophthalmology. 2017-2018.
- Byrom L, Zappala T, Muir J. Dermatological reactions to ophthalmic preparations: More than meets the eyes. Australian Journal of Dermatology. 2014 May;55(2):95-98.
- Pomies V, Ale I. Contact Allergy Due to Ophthalmic Drugs in Uruguay. World Allergy Organization Journal. February 2012;5(2):S133-S133.
- Brémond-Gignac D. The Clinical Spectrum of Ocular Allergy. Current Allergy and Asthma Reports. 2002 Jul;2(4):321–324.
- Leonardi A, Doan S, Fauquert JL, et al. Diagnostic tools in ocular allergy. Allergy. 2017 Oct;2(10):1485–1498.
- Slodownik D, Lee A, Nixon R. Irritant contact dermatitis: a review. Australas J Dermatol. 2008 Feb;49(1):1-11.
- Leonardi A, Bogacka E, Fauquert JL, Kowalski ML, Groblewska A, Jedrzejczak-Czechowicz M, Doan S, Marmouz F, Demoly P, Delgado L. Ocular allergy: recognizing and diagnosing hypersensitivity disorders of the ocular surface. Allergy. 2012;67:1327–1337.
- Lazzarini R, Duarte I, Lindmayer Ferreira A. Patch tests. An Bras Dermatol. 2013;88(6):879-88.
- Mughal AA, Kalavala M. Contact dermatitis to ophthalmic solutions. Clinical and Experimental Dermatology. 2012 Aug;37(6):593–597.
- Lachapelle JM, Bruze M, Elsner PU. Patch Testing Tips. Recommendations from the ICDRG. Springer. 2014.
- Chiang A, Maibach HI. Towards a perfect vehicle(s) for diagnostic patch testing: an overview. Cutaneous and Ocular Toxicology. 2013;32(1):60–66.
- Feser A, Plaza T, Vogelgsang L, Mahler V. Periorbital dermatitis – a recalcitrant disease: causes and differential diagnoses. British Journal of Dermatology. 2008 Sep;159(4):858–863.
Articole din ediţiile anterioare
Testarea practică patch în dermatita alergică de contact la copii
Incidenţa dermatitei alergice de contact (DAC) la copii pare să fie în creştere, iar sensibilizarea în urma contactului tegumentar poate să înceapă...
Dermatita alergică de contact – mecanisme patogenice
Dermatita alergică de contact este o afecţiune cutanată inflamatorie frecvent întâlnită, a cărei evoluţie este studiată de societăţile europene şi ...
Molecule utilizate ca haptene în diagnosticul alergologic din cosmetica unghiilor
Haptenele individuale utilizate ca molecule pentru diagnosticul in vivo prin testare cutanată patch în alergia de contact la cosmeticele unghiilor ...
Selecţia şi importanţa haptenelor din testarea patch cu alergene de contact la pacienţii cu eczemă atopică
Fiziopatologia dermatitei atopice este complexă şi multifactorială, la dezvoltarea ei contribuind predispoziţia genetică, defectele de barieră cuta...