Allergy doctors have an important role in thediagnosis, evaluation and treatment of immunoallergic reactions to drugs. Doctors are also responsible for declaring these side effects, so that the safety profile of the drugs is complete. The mass vaccination campaign against COVID-19, through the imposed protocols that promoted the importance of reporting the adverse reactions, provided the opportunity to actively participate in the pharmacovigilance process.
Rolul farmacovigilenţei în bolile alergice
Farmacovigilance in allergic diseases
First published: 27 aprilie 2021
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Aler.5.2.2021.4895
Abstract
Rezumat
Medicii alergologi au un rol important în diagnosticul, evaluarea şi tratamentul reacţiilor imunoalergice la medicamente. Medicii au, în plus, responsabilitatea declarării acestor efecte adverse, astfel încât profilul de siguranţă al medicamentelor să fie complet. Campania de vaccinare în masă anti-COVID-19, prin protocoalele impuse care au promovat necesitatea raportării reacţiilor adverse, a oferit ocazia de a participa activ la procesul de farmacovigilenţă.
Pandemia actuală de COVID-19 şi programul de vaccinare în masă au oferit medicilor ocazia de reamintire a necesităţii participării la sistemul de farmacovigilenţă. Pentru unii dintre pacienţi este ocazia să afle pentru prima oară de existenţa acestui sistem prin care oricine care a primit un medicament şi care a dezvoltat o reacţie adversă poate să raporteze acest lucru autorităţilor cu rol de reglementare în utilizarea medicamentelor.
Ce este farmacovigilenţa?
Farmacovigilenţa se ocupă de detectarea, înregistrarea, evaluarea şi prevenirea efectelor adverse ale medicamentelor. Informaţiile sunt colectate din studii epidemiologice, din studii clinice, dar şi prin raportările spontane ale unor cazuri individuale. Dacă în procesul de dezvoltare a studiilor clinice participă un număr mic de medici, mai ales cei implicaţi în activitatea de cercetare, în activitatea de raportare spontană ar trebui să participe toţi profesioniştii din sistemul sanitar (medici, asistenţi, farmacişti), precum şi pacienţii.
Anual, în România se raportează un număr de aproximativ 5000 de reacţii adverse, pentru toate medicamentele disponibile pe piaţă(1). Prin comparaţie, de la începutul campaniei de vaccinare s-au trimis aproximativ 5800 de rapoarte de reacţii adverse în două luni, pentru cele trei medicamente folosite la vaccinare(2). Acest lucru a fost posibil datorită campaniei care a încurajat acest lucru, la care se asociază şi un alt element important: noutatea produselor terapeutice. În 2019 s-au primit 5900 de rapoarte de reacţii adverse (dintre care 2014 grave) din toate sursele (pacienţi, profesionişti din domeniul sănătăţii, deţinători de autorizaţie de punere pe piaţă, Institutul Naţional de Sănătate Publică). În 2019 au fost raportate 21 de reacţii adverse la vaccinuri(1). Este evident că numărul anual de pacienţi vaccinaţi sau trataţi cu alte medicamente este mult mai mare, unele dintre ele având reacţii adverse mult mai frecvente şi mai grave. Cu toate acestea, cea mai mare parte a acestor reacţii adverse nu se raportează. Chiar şi în ţările unde sistemul de farmacovigilenţă pentru raportare spontană este bine pus la punct, prin reţele de farmacovigilenţă şi colaborare strânsă cu medicii raportori, subraportarea spontană este endemică. Procentajul de reacţii adverse grave raportate din numărul total al acestora este extrem de variabil şi depinde de clasa de medicamente şi de gradul de noutate al acestora. Astfel, pentru medicamentele mai vechi, cu reacţii adverse cunoscute, raportările sunt mai rare decât pentru medicamentele mai nou autorizate. Depinde, de asemenea, şi de modul de organizare a sistemului de raportare la nivel naţional. Studii din literatură au evaluat gradul de raportare pentru diferite situaţii şi, de exemplu pentru anticoagulantul warfarină, numai aproximativ 5% dintre cazurile severe de hemoragie care au determinat spitalizare au fost raportate spontan(3). Într-un studiu care a evaluat numărul de raportări de reacţii adverse la ranitidină, s-a arătat că în România au fost raportate de 13 ori mai puţine reacţii adverse faţă de Olanda, la o populaţie asemănătoare ca număr(4). Diferenţa este dată în principal de raportarea mai redusă din ţara noastră, nu din cauza prevalenţei mai reduse a reacţiilor adverse.
Care sunt explicaţiile pentru această subraportare?
Medicii neglijează raportările din cauza birocraţiei. Până la modificarea site-ului agenţiei, https://adr.anm.ro/, în 2016, care permite în prezent raportarea online a reacţiilor adverse, acest lucru era într-adevăr foarte dificil şi birocratic (documentul de raportare trebuia trimis prin fax sau prin poştă). De exemplu, în întreg anul 2013 medicii au trimis doar 295 de rapoarte de reacţii adverse(1). Acum acest proces este mult mai uşor, dar din păcate nu toţi medicii cunosc acest lucru. Este puţin cunoscut şi faptul că medicilor şi farmaciştilor cărora li s-au validat raportările li se acordă 10 puncte EMC sau EFC. Acest mecanism a fost introdus tocmai pentru a încuraja raportările.
Gestul de raportare nu a intrat în automatismul actului medical. Campanii de educare sunt necesare pentru ameliorarea acestui aspect.
Pacienţii nu sunt conştienţi că pot raporta uşor efectele adverse resimţite, fără să fie nevoiţi să contacteze obligatoriu medicul.
Medicii alergologi, prin natura specialităţii lor, pot întâlni frecvent în practica lor pacienţi care dezvoltă reacţii adverse imunoalergice la medicamente sau asemănătoare acestora, însă foarte puţine ajung să fie raportate, din cauzele enumerate anterior. Majoritatea nu sunt reacţii severe şi de aceea sunt privite ca neimportante, dar trebuie să conştientizăm că nimic nu este neglijabil din punctul de vedere al farmacovigilenţei. Chiar dacă nu raportăm noi înşine aceste reacţii nonsevere, pacienţii trebuie încurajaţi să o facă, deoarece pentru ei acest lucru este important, fiind o recunoaştere a problemei şi pot scuti medicii de munca birocratică. În privinţa reacţiilor grave sau neaşteptate (cu frecvenţă necunoscută), ANMDMR încurajează medicii să le raporteze imediat.
Când medicul are o suspiciune de reacţie imunoalergică, evaluarea alergologică este absolut necesară. Medicul alergolog va ţine cont de manifestările clinice, de cronologia simptomelor (expunerile anterioare, momentul apariţiei reacţiei, întârzierea răspunsului, manifestările la întreruperea şi reluarea tratamentului), de alte medicamente luate şi de istoricul alergic al pacientului (alergiile medicamentoase, dar şi alte forme de manifestare a alergiei). Criteriile de imputabilitate au fost detaliate de European Network of Drug Allergy (ENDA) într-un chestionar standardizat, pentru a armoniza procedurile de diagnostic al reacţiilor alergice medicamentoase(6).
Este important să înţelegem că suntem rar în poziţia în care un eveniment indezirabil poate fi asociat cauzal cu un medicament anume cu o siguranţă de 100%, cum ar fi, de exemplu, reacţia anafilactică imediată după administrarea unui medicament. De cele mai multe ori, avem doar o suspiciune de reacţie adversă, fie din cauză că manifestarea nu este specifică, fie pentru că avem o asociere de medicamente şi nu putem preciza care dintre ele a provocat reacţia adversă sau în cazurile în care reacţiile adverse apar după o perioadă mai lungă de la prima administrare a medicamentului. Această incertitudine este dezarmantă şi poate împiedica mulţi medici să raporteze suspiciunile de reacţii adverse şi astfel să contribuie la evaluarea riscurilor legate de medicamente.
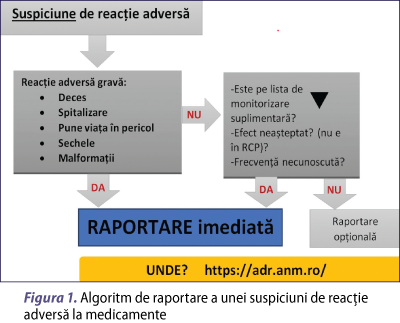
Revenind la campania de vaccinare, majoritatea efectelor adverse raportate postvaccinare nu sunt reacţii alergice, ci sunt reacţii datorate răspunsului imun protectiv. Dar, având în vedere extinderea campaniilor de vaccinare în masă în întreaga lume, este posibil ca aceste reacţii să genereze îngrijorări în rândul pacienţilor cu antecedente alergice fără legătură cu vaccinarea anti-COVID-19, precum şi cereri suplimentare de evaluare din partea lor. De fapt, reacţiile alergice severe sunt foarte rare: un caz de reacţie anafilactică la 11 milioane de doze de vaccin administrate. Până în acest moment nu s-a confirmat niciun deces din cauza unei reacţii anafilactice severe(7).
Un exemplu de situaţie care poate fi interpretată greşit, cu consecinţe asupra pacienţilor, este cea a reacţiilor tardive locale. În studiile clinice preliminare autorizării vaccinului mRNA-1273 contra SARS-CoV-2 (Moderna) s-au raportat cazuri de reacţii locale întârziate caracterizate prin durere locală, roşeaţă, tumefiere, indurare a ţesuturilor după ziua a opta postvaccinare (cu frecvenţă de 0,8% la prima doză şi de 0,2% la doza a doua). Acestea au fost puse pe seama unei reacţii de hipersensibilitate întârziată mediată de celulele T(8). Administrarea celei de-a doua doze de vaccin nu este contraindicată şi este important ca această reacţie să nu fie confundată cu o celulită, iar pacientul să primească inutil un tratament antibiotic. Raportarea şi acumularea rapidă a acestor informaţii ar putea să reducă din preocupările pacienţilor, să încurajeze finalizarea vaccinării şi să reducă la minimum utilizarea inutilă a altor medicamente.
Ce ne-au învăţat aceste câteva luni de utilizare a vaccinurilor? Că este nevoie de un efort colectiv pentru a aduna date din viaţa reală, astfel încât să completăm profilul de siguranţă al medicamentului obţinut din studiile clinice anterioare autorizării.
Efectul de noutate al campaniei de vaccinare în masă este unul important şi trebuie să ne folosim de el pentru a învăţa ce înseamnă farmacovigilenţa, urmând să folosim şi pentru alte medicamente obiceiurile bune dobândite în această perioadă.
Bibliografie
- Rapoartele anuale de activitate ale Agenţiei Naţionale a Medicamentelor şi dispozitivelor medicale din România, disponibile on-line la https://www.anm.ro/agentie/rapoarte-de-activitate/ consultat la data de 4.03.2021
- Ro-Vaccinare https://vaccinare-covid.gov.ro/actualizare-zilnica-04-03-evidenta-persoanelor-vaccinate-impotriva-covid-19/?fbclid=IwAR24GIXdoz4xM2Uo0Y85hXVDswveCMgXzAXl99RhH0orPcJ8gjVrbUgpAO4, consultat la data de 4.03
- Wysowski DK, Nourjah P, Swartz L. Bleeding Complications With Warfarin Use: A Prevalent Adverse Effect Resulting in Regulatory Action. Arch Intern Med. 2007;167(13):1414–1419. doi:10.1001/archinte.167.13.1414
- Bocşan IC, Sabin O, Matei D, Muntean A, Buzoianu AD. How often we diagnose allergy to ranitidine? European Review for Medical and Pharmacological Sciences. 2020; 24: 10812-10818
- Demoly P, Kropf R, Bircher A, Pichler WJ. Drug hypersensitivity: questionnaire. Allergy. 1999;54:999–1003.
- Chiriac AM, Banerji A, Gruchalla RS, Thong BYH, Wickner P, Mertes PM, et al. Controversies in Drug Allergy: Drug Allergy Pathways. J Allergy Clin Immunol Pract. 2019 Jan;7(1):46-60.e4. doi: 10.1016/j.jaip.2018.07.037.
- Shimabukuro TT, Cole M, Su JR. Reports of Anaphylaxis After Receipt of mRNA COVID-19 Vaccines in the US – December 14, 2020-January 18, 2021. JAMA. doi:10.1001/jama.2021.1967
- Blumenthal KG, Freeman EE, Saff RR, et al. Delayed Large Local Reactions to mRNA-1273 Vaccine against SARS-CoV-2. NEJM. March 3, 2021 DOI: 10.1056/NEJMc2102131
Articole din ediţiile anterioare
Recomandări cu privire la vaccinarea copiilor alergici
Imunizarea copiilor este o măsură indispensabilă de sănătate publică, eficientă în prevenţia bolilor infecţioase. Pacienţii alergici sunt încurajaţ...