Introduction. Type 1 diabetes is one of the most common serious metabolic diseases, with an onset in childhood and it may have a fatal evolution if the appropriate treatment is not administered. The pathogenic substrate of this condition is included in the spectrum of autoimmune diseases, a fact that predicts an accelerated evolution of symptoms. Materials and method. The aim of this paper is to bring to focus the clinical presentation of pediatric patients, whether through a classic symptomatology or a complicated form whose incidence is increasing worldwide. Results. The study was based on the descriptive analysis of clinical data from a group of 77 pediatric patients diagnosed with type 1 diabetes. Thus, data were obtained regarding the prevalence according to age and gender, the prevalence of autoantibodies in the diagnosis of the disease, the incidence of the symptomatology at admission, the presence of dehydration syndrome and diabetic ketoacidosis at the onset of the pathology. Conclusions. All these clinical data are extremely important in the diagnosis of the disease, but the follow-up of the child’s development parameters done by the family physician can suggest the existence of this disease, especially when predisposing factors are present, therefore the diagnosis of diabetes is possible before complications appear. The family doctor has a particularly important role, not only in the early diagnosis of patients with diabetes, but also in their multidisciplinary orientation throughout their lives.
Abordarea pacienţilor pediatrici cu diabet zaharat
The clinical approach to diabetic pediatric patients
First published: 30 mai 2023
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.153.3.2023.8188
Abstract
Rezumat
Introducere. Diabetul zaharat de tip 1 reprezintă una dintre cele mai frecvente boli metabolice grave, cu debut în copilărie, care poate avea o evoluţie fatală în lipsa administrării tratamentului corespunzător. Substratul patogenic al acestei afecţiuni este inclus în spectrul bolilor autoimune, fapt ce prevede o evoluţie accelerată a simptomatologiei. Materiale şi metodă. Scopul lucrării este de a readuce în atenţie tabloul clinic de prezentare al pacienţilor pediatrici, printr-o simptomatologie clasică sau printr-o formă complicată, a cărei incidenţă este în creştere la nivel mondial. Rezultate. Studiul s-a bazat pe analiza descriptivă a unor date clinice provenite de la un lot de 77 de pacienţi pediatrici diagnosticaţi cu diabet zaharat de tip 1. Astfel, s-au obţinut date referitoare la prevalenţa în funcţie de vârstă şi gen, prevalenţa autoanticorpilor în diagnosticul bolii, incidenţa simptomatologiei la internare, respectiv prezenţa sindromului de deshidratare şi a cetoacidozei diabetice la debutul patologiei. Concluzii. Toate aceste date clinice sunt extrem de importante în diagnosticul bolii, dar urmărirea parametrilor dezvoltării copilului de către medicul de familie poate sugera existenţa acestei boli, mai ales atunci când sunt prezenţi factori favorizanţi, iar diagnosticul de diabet zaharat poate fi pus înainte de apariţia complicaţiilor. Medicul de familie are un rol deosebit de important nu doar în diagnosticul precoce al pacienţilor cu diabet zaharat, ci şi în coordonarea multidisciplinară a acestora pe parcursul vieţii.
Introducere
Diabetul zaharat a devenit o patologie atât de comună în zilele noastre, încât atinge sau va atinge viaţa multor persoane. Marea majoritate a pacienţilor cu această patologie ajung să fie clasificaţi într-una din cele două mari categorii de diabet: diabetul zaharat de tip 1, insulinodependent, respectiv cel de tip 2, asociat cu un deficit relativ de insulină. Diabetul zaharat de tip 1 reprezintă una dintre cele mai comune boli metabolice în care organismul este incapabil să menţină un nivel optim al glicemiei. Din cauza faptului că există în lume aproximativ 35 de milioane de persoane cu diabet zaharat de tip 1, se încearcă descoperirea etiologiei exacte a acestei patologii, respectiv factorii care pledează pentru debutul ei. Pacienţii prezintă un deficit absolut de insulină, fiind dependenţi de administrarea exogenă pentru a preveni o serie de complicaţii grave acute sau cronice(2,3). Insulina constituie un hormon anabolizant secretat de celulele beta ale pancreasului, având funcţia principală de optimizare a nivelului de glucoză din sânge prin stimularea captării glucozei de către celule. De asemenea, acest hormon activează centrii din hipotalamus responsabili de senzaţia de foame şi saţietate. În lipsa lui, glucoza se acumulează în sânge în cantităţi care pot deveni toxice pentru organism(1).
Epidemiologie
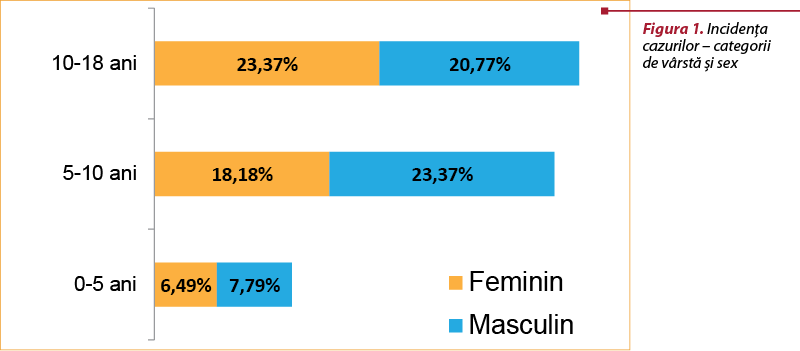
Diabetul zaharat de tip 1 este diagnosticat cel mai frecvent în rândul copiilor cu vârsta sub 15 ani. Se estimează aproximativ 500.000 de copii diagnosticaţi până în prezent(4). În urma unui studiu efectuat la un lot de 77 de pacienţi pediatrici cu vârste cuprinse între 0 şi 18 ani, luând în considerare sexul pacienţilor, s-a obţinut o incidenţă crescută a sexului feminin în intervalul de vârstă 10-18 ani, comparativ cu sexul masculin. În cadrul intervalelor de vârstă 5-10 ani, respectiv 0-5 ani, s-a observat predominanţa sexului masculin (figura 1).
Etiologie
Factorii genetici, factorii de mediu şi autoanticorpii reprezintă pilonii principali care susţin apariţia bolii. În cadrul factorilor de mediu, infecţiile constituie un factor perturbator al nivelului de glucoză din sânge, enterovirusurile (Coxsackie B) fiind evidenţiate cel mai frecvent în pancreasul pacienţilor cu diabet zaharat de tip 1. Factorii nutriţionali intervin în apariţia bolii. Alăptarea la sân oferă protecţie împotriva patologiei, pe când expunerea prematură la laptele de vacă se asociază cu predispoziţia pentru diabet zaharat. Nu în ultimul rând, stresul psihologic se asociază cu creşterea rezistenţei la insulină prin stimularea axei hipotalamo-pituitaro-adrenale(4,5).
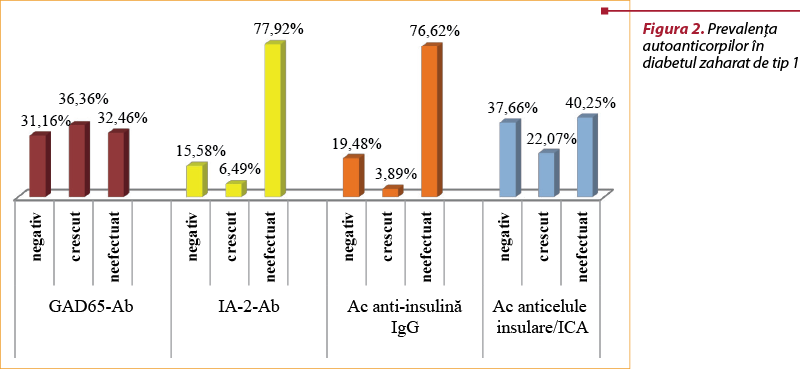
Autoanticorpii apar în circulaţie şi distrug celulele beta ale pancreasului, prin urmare stopează producţia de insulină: autoanticorpi împotriva decarboxilazei acidului glutamic 65 (GAD65), autoanticorpi antiinsulină (antiinsulină IgG), autoanticorpi împotriva tirozin-fosfatazei (IA-2), autoanticorpi anticelule insulare (ICA). Apariţia autoanticorpilor reprezintă cel mai sigur indicator al unui stadiu presimptomatic de boală(4,6).
În cadrul studiului, cel mai des efectuat titru de autoanticorpi a fost reprezentat de GAD65, obţinându-se proporţii asemănătoare între rezultatele pozitive (titru crescut) şi rezultatele negative (titru scăzut). Al doilea cel mai efectuat test a fost reprezentat de ICA, care evidenţiază o cantitate aproximativ dublă a rezultatelor negative, comparativ cu rezultatele pozitive. Studiul a arătat faptul că cel mai puţin efectuate titrări (IA-2, antiinsulină IgG) au ponderea rezultatelor negative mult mai mare în comparaţie cu cele cu titru crescut (figura 2).
Tablou clinic
Din punctul de vedere al simptomatologiei, majoritatea pacienţilor se prezintă cu un debut clasic al diabetului zaharat, respectiv simptome specifice: poliurie, polidipsie, polifagie şi o scădere marcantă în greutate, alături de simptome mai puţin specifice: fatigabilitate, dureri abdominale, vărsături, nicturie, cefalee(7).
Deşi literatura de specialitate militează pentru predominanţa triadei clasice în debutul diabetului zaharat la pacienţii pediatrici, studiul de faţă face notă discordantă, prin prevalenţa scăzută a polifagiei, însă domină simptome precum scăderea în greutate, fatigabilitatea, durerile abdominale, respectiv vărsăturile. Simptomele nespecifice, precum mialgiile şi cefaleea, care ar fi putut ridica probleme serioase de diagnostic diferenţial cu alte patologii pediatrice, au fost prezente într-o proporţie scăzută. Totuşi, simptomele caracteristice sindromului poliuro-polidipsic au dominat tabloul clinic la prezentare, fiind înalt sugestive pentru patologia descrisă (figura 3).
Asocierea complicaţiilor pe termen scurt şi lung influenţează calitatea vieţii şi scade speranţa de viaţă, pacientul necesitând o urmărire şi educare continue. O altă modalitate de debut, mult mai zgomotoasă, este reprezentată printr-o complicaţie a diabetului zaharat de tip 1, şi anume un episod de cetoacidoză diabetică inaugurală, însoţit de cele mai multe ori de un sindrom de deshidratare. Această modalitate de debut constituie o urgenţă medicală, fiind caracterizată prin hiperglicemie (valori glicemice de peste 200 mg/dL), alături de cetoză şi acidoză metabolică (pH sub 7,3)(8).
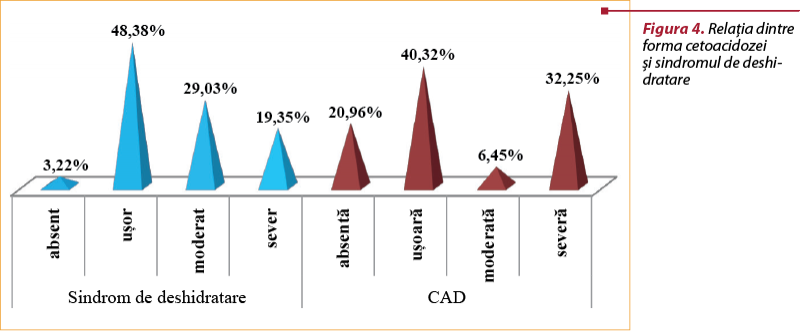
Consecinţa sindromului poliuro-polidipsic este depleţia volemică, ce duce la apariţia unui sindrom de deshidratare de grade variate, în funcţie de cantitatea pierderilor lichidiene. O mică parte dintre pacienţi se prezintă fără semne evidente de deshidratare, ceea ce denotă rapiditatea instaurării acestui sindrom în diferite grade. Sindromul de deshidratare severă presupune asistenţă în cadrul serviciului de terapie intensivă, aşadar este mai puţin probabil ca un pacient să se prezinte cu o astfel de formă, în comparaţie cu formele uşoare sau moderate (figura 4).
O complicaţie severă a diabetului zaharat de tip 1 o reprezintă cetoacidoza diabetică (CAD), caracterizată prin hiperglicemie, cetoză şi acidoză metabolică. Majoritatea pacienţilor au fost internaţi cu forme uşoare de cetoacidoză, datorită conştientizării simptomelor timpurii ale acestei complicaţii. La cealaltă extremă se situează minorii aduşi în serviciul de urgenţă cu un tablou clinic sugestiv pentru o formă severă de cetoacidoză (confuzie, status mental alterat, comă, respiraţie acidotică), fapt ce denotă rapiditatea evoluţiei nefavorabile a complicaţiei, susţinută şi prin procentajul semnificativ scăzut al formelor moderate (figura 4).
Diagnostic
Diagnosticul diabetului zaharat de tip 1 se bazează pe măsurarea glicemiei bazale sau măsurarea glicemiei la două ore în urma testului de încărcare orală cu glucoză. Un alt parametru util este reprezentat de hemoglobina glicozilată (HbA1c), marker ce evidenţiază controlul glicemic pe termen lung, respectiv confirmă sau infirmă aderenţa la tratamentul antidiabetic(9).
Criteriile pentru diagnosticul diabetului sunt(10, 11,13):
Glicemia bazală măsurată à jeun >126 mg/dL (7 mmol/L).
Glicemia la două ore după testul de încărcare cu glucoză orală >200 mg/dL (11,1 mmol/L).
Hemoglobina glicozilată (HbA1c) >6,5% (48 mmol/L).
Pacienţii cu simptomatologie clasică de diabet necesită pentru diagnostic doar o singură valoare anormală a glicemiei bazale. În schimb, diagnosticarea în cazul absenţei simptomatologiei necesită obţinerea de cel puţin două valori anormale(12).
Tratament
Tratamentul diabetului de tip 1 vizează optimizarea valorilor glicemice în vedere obţinerii unui control satisfăcător al diabetului zaharat. În general, acesta constă în asocierea insulinoterapiei cu o alimentaţie adecvată vârstei – care continuă să fie piatra de temelie în îngrijirea diabetului, în ciuda progreselor medicale, alături de activitatea fizică regulată, care îmbunătăţeşte starea de sănătate, şi atingerea unui profil glicemic corespunzător(1).
Insulinoterapia exogenă reprezintă principala metodă de tratament, fiind administrată subcutanat prin injecţii repetate sau pompe de insulină(17). În funcţie de durata de acţiune, preparatele insulinice se clasifică în următorul mod:
- Insulină cu acţiune rapidă – Lispro, Aspart.
- Insulină cu acţiune lungă – Glargine, Detemir, Deglutec.
- Insulină neutră – NPH (Hagedorn)(14).
Regimul alimentar se bazează pe trei surse majore de constituenţi alimentari, care oferă aportul necesar menţinerii nivelului glicemic(1). Proteinele reprezintă combinaţii complexe de aminoacizi, scindate în tractul digestiv în elementele componente. Acestea se pot reasambla, formând hormoni şi enzime, dar pot fi transformate şi în glucoză, însă mult mai încet. Astfel, proteinele sunt acceptate ca fiind cea mai importantă sursă din dietă în menţinerea glicemiei(1). Lipidele sunt formate din acizi graşi, care sunt metabolizaţi, stocaţi şi transformaţi în alte componente pentru a servi drept sursă de energie, fiind absolut necesari pentru menţinerea funcţionalităţii organelor esenţiale, cum ar fi creierul. Carbohidraţii afectează nivelul glicemic în cel mai nefast mod. O serie de studii evidenţiază beneficiile consumului de grăsimi nesaturate în defavoarea carbohidraţilor. Aceştia sunt alcătuiţi din lanţuri de molecule de carbon, ceea ce explică creşterea nivelului glicemiei în urma consumului acestor nutrienţi.
Activitatea fizică este recomandată zilnic, aproximativ 60 de minute, dar sunt necesare strategii pentru prevenţia hipoglicemiei pe parcursul activităţii sau în orele următoare(16). Dacă în cazul adulţilor această dozare a activităţii fizice este realizabilă şi cuantificabilă mai uşor, în ceea ce priveşte controlul activităţii fizice a copilului pot fi întâmpinate dificultăţi determinate de activităţile ce apar în mod spontan în cadrul colectivităţilor. Astfel, este necesară o consiliere nu doar a părinţilor copiilor diabetici, ci şi a acestora din urmă, indiferent de vârsta pe care o au.
Concluzii
Strategiile viitoare constau într-un tratament personalizat, respectiv monitorizarea răspunsului la terapie, utilizând biomarkeri specifici. De asemenea, alte puncte importante de studiu sunt reprezentate de managementul hipoglicemiei, dar şi al hiperglicemiei şi al complicaţiilor acesteia(15). Un rol deosebit de important în monitorizarea eficientă a copiilor diabetici îl au patch-urile şi softurile care permit alertarea în timp util atât a copilului, cât şi a adulţilor care supraveghează minorul.
Medicul de familie care monitorizează copilul de la naştere şi pe toată durata vieţii lui poate observa apariţia unor semne şi simptome ce ar sugera prezenţa diabetului, în absenţa instalării deshidratării şi a cetoacidozei. Diagnosticul precoce al diabetului zaharat şi monitorizarea eficientă a copilului nu doar întârzie apariţia complicaţiilor acestei boli, dar vor creşte şi speranţa de viaţă a pacientului.
Diabetul zaharat, prin complexitatea sa, necesită o abordare multidisciplinară, coordonată în mod eficient prin intervenţia promptă şi constantă a medicului de familie care monitorizează această categorie de pacienţi cronici. Alături de medicul de familie, atunci când cadrul legislativ din România va fi cu adevărat adaptat standardelor internaţionale, dieteticianul va avea, de asemenea, o contribuţie majoră la menţinerea stării de sănătate a acestor pacienţi.

Conflict de interese: niciunul declarat
Suport financiar: niciunul declarat
Acest articol este accesibil online, fără taxă, fiind publicat sub licenţa CC-BY.

Bibliografie
- Bernstein RK. Dr. Bernstein’s Diabetes Solution. A complete guide to achieving normal blood sugars. Little, Brown and Company, 2007.
- Roshan K, Purabi S, Yogendra K, Soumitra S, Anubhav D, Om P. A Review on diabetes mellitus: Type 1 & Type 2. World Journal of Pharmacy and Pharmaceutical Sciences. 2020;9(10):838-850.
- Wolkowicz KL, Aiello EM, Vargas E, et al. A review of biomarkers in the context of type 1 diabetes: Biological sensing for enhanced glucose control. Bioeng Transl Med. 2020;6(2):e10201.
- Dariya B, Chalikonda G, Srivani G, Alam A, Nagaraju GP. Pathophysiology, Etiology, Epidemiology of Type 1 Diabetes and Computational Approaches for Immune Targets and Therapy. Crit Rev Immunol. 2019;39(4):239-265.
- Cerna M. Epigenetic Regulation in Etiology of Type 1 Diabetes Mellitus. Int J Mol Sci. 2019;21(1):36.
- Vehik K, Bonifacio E, Lernmark Å, Yu L, Williams A, Schatz D. Hierarchical Order of Distinct Autoantibody Spreading and Progression to Type 1 Diabetes in the TEDDY Study. Diabetes Care. 2020;43(9):2066–2073.
- Haller MJ, Atkinson MA, Schatz D. Type 1 Diabetes Mellitus: Etiology, Presentation, and Management. Pediatric Clinics of North America. 2005;52(6):1553–1578.
- Castellanos L, Tuffaha M, Koren D, Levitsky LL. Management of Diabetic Ketoacidosis in Children and Adolescents with Type 1 Diabetes Mellitus. Pediatric Drugs. 2020;22(4):357–367.
- Wang M, Hng T-M. HbA1c: More than just a number. Australian Journal of General Practice. 2021;50(9):628–632.
- Cooke DW, Plotnick L. Type 1 Diabetes Mellitus in Pediatrics. Pediatrics in Review. 2008;29(11):374–385.
- Petersmann A, Müller-Wieland D, Müller UA, Landgraf R, Nauck M, Freckmann G, Schleicher E. Definition, Classification and Diagnosis of Diabetes Mellitus. Experimental and Clinical Endocrinology & Diabetes. 2019;127(S 01):S1–S7.
- Feather A, Randall D, Waterhouse M. Clinical Medicine. Elsevier Health Sciences, June 2020.
- Petersmann A, Müller-Wieland D, Müller UA, Landgraf R, Nauck M, Freckmann G, Schleicher E. Definition, Classification and Diagnosis of Diabetes Mellitus. Experimental and Clinical Endocrinology & Diabetes. 2019;127(S 01):S1–S7.
- Mathieu C, Gillard P, Benhalima K. Insulin analogues in type 1 diabetes mellitus: getting better all the time. Nature Reviews Endocrinology. 2017;13(7):385–399.
- Greenbaum C, VanBuecken D, Lord S. Disease-Modifying Therapies in Type 1 Diabetes: A Look into the Future of Diabetes Practice. Drugs. 2019;79(1):43-61.
- Chiang JL, Maahs DM, Garvey KC, et al. Type 1 Diabetes in Children and Adolescents: A Position Statement by the American Diabetes Association. Diabetes Care. 2018;41(9):2026-2044.
- Warshauer JT, Bluestone JA, Anderson MS. New Frontiers in the Treatment of Type 1 Diabetes. Cell Metabolism. 2020;31(1):46–61.
Articole din ediţiile anterioare
Impactul dietei mediteraneene în managementul pacientului cu diabet zaharat de tip 2. Studiu intervenţional în cabinetul medicului de familie
În ultimele decenii a crescut semnificativ incidenţa diabetului zaharat de tip 2 în toate ţările, indiferent de gradul de dezvoltare economică, iar...
Disfuncţia erectilă la pacientul cu diabet zaharat
Disfuncţia erectilă (DE) reprezintă incapacitatea de a obţine sau menţine o erecţie suficientă pentru o performanţă sexuală satisfăcătoare(3).
Investigaţii utile medicului de familie pentru monitorizarea pacienţilor cu diabet zaharat
Metabolismul glucidelor cuprinde totalitatea reacţiilor biochimice de catabolism şi anabolism ale acestora, reglate prin mecanisme proprii sau de ...
Diabetul zaharat în sarcină – efecte asupra mamei şi copilului. Managementul în cabinetul medicului de familie
În ultimii ani se înregistrează, la nivel mondial, dar şi în ţara noastră, o creştere alarmantă a vârstei de concepţie, a obezităţii şi a diabet...