The establishment of the National Cancer Registry and its implementation as a computer and information system will help to understand the real burden of cancer diseases in Romania and could be the foundation on which to design, implement and run prevention programs. Its emergence is due to the rise in cancer incidence and mortality and represents the last step taken by the political decision-maker for the management of these pathologies. The need for clear records began to be formulated from a legislative point of view as early as 1980 when, by order of the Ministry of Health, reporting of these pathologies was made compulsory. Subsequently, in 2008, the establishment of Regional Cancer Registries began. According to the registered data, a report of the European Journal of Oncology highlighted the doubling of the number of deaths caused by cancer diseases in Romania in 2018, compared to 2009. The centralized data showed that prostate cancer ranked third when the incidence is analyzed in both sexes and second when the incidence analysis refers only to the male sex. The true extent of prostate cancer can only be determined by early and correct diagnosis. This involves presenting the patient to the doctor when symptoms appear which may be suggestive of potentially malignant prostate disease. Unfortunately, many information channels promote remedies that relieve such symptoms, remedies available both in pharmacies and through online orders, and this can delay the presentation to the doctor and, thus, the diagnosis.
Optimizarea diagnosticului în ceea ce priveşte patologia malignă a prostatei
Optimizing the diagnosis of prostate malignancy
First published: 30 septembrie 2023
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.154.4.2023.8712
Abstract
Rezumat
Înfiinţarea Registrului Naţional de Cancer şi implementarea lui ca sistem informatic şi informaţional vor ajuta la înţelegerea ponderii reale pe care o au bolile oncologice în România şi ar putea reprezenta temelia pe care să fie concepute, implementate şi derulate programele de prevenţie. Apariţia acestuia este datorată creşterii incidenţei şi mortalităţii prin cancer şi reprezintă ultima etapă parcursă de decidentul politic pentru managementul acestor patologii. Necesitatea unor evidenţe clare a început să fie formulată din punct de vedere legislativ încă din 1980, când, printr-un ordin al Ministerului Sănătăţii, raportarea acestor patologii era obligatorie. Ulterior, în anul 2008, a început constituirea Registrelor Regionale de Cancer. Conform datelor înregistrate, un raport al Jurnalului European de Oncologie evidenţia dublarea numărului de decese provocate de bolile oncologice în România în 2018, faţă de 2009. Datele centralizate au evidenţiat locul al treilea pe care îl ocupă cancerul de prostată atunci când este analizată incidenţa la ambele sexe, respectiv locul al doilea atunci când analiza incidenţei se referă doar la sexul masculin. Ponderea reală pe care o are cancerul de prostată poate fi stabilită doar prin diagnosticul precoce şi corect al acestei patologii. Acesta implică prezentarea pacientului la medic atunci când apar simptome ce ar putea fi sugestive pentru o patologie prostatică cu potenţial malign. Din păcate, multe canale de informaţii promovează remedii ce ameliorează astfel de simptome, remedii disponibile atât în farmacii, cât şi pe baza unor comenzi online, iar acest fapt poate întârzia prezentarea la medic şi, implicit, stabilirea diagnosticului.
Epidemiologia cancerului de prostată
În 2020, potrivit Organizaţiei Mondiale a Sănătăţii (OMS), cancerul de prostată a fost afecţiunea malignă situată pe locul al treilea din punctul de vedere al frecvenţei diagnosticului. Astfel, au fost identificate 1414259 de cazuri (7,3% din totalul cazurilor confirmate cu patologie malignă). Cancerul de prostată este precedat doar de cancerul pulmonar, cu 2206771 de cazuri diagnosticate (11,4%) şi de cel colorectal, cu 1748515 cazuri (10%). Dacă am raporta aceste date la cele din anul 2018, când au fost înregistrate 1276106 cazuri noi de cancer de prostată la nivel mondial, ceea ce reprezintă 7,1% din totalul cancerelor la bărbaţi, am putea constata o creştere a ratei de incidenţă. Cu toate acestea, patologia malignă a prostatei reprezintă cea mai frecventă patologie oncologică în peste 50% din ţările lumii (112 din 185)(1,2).
Ratele de incidenţă sunt foarte variabile la nivel mondial. Rata standardizată a fost cea mai mare în Oceania (79,1 la 100000 de persoane) şi în nordul Europei (79,1 la 100000 de persoane), urmată de America de Nord (73,7 la 100000 de persoane) şi Europa (62,1 la 100000 de persoane). În schimb, în Africa şi Asia s-au înregistrat rate de incidenţă mai mici decât cele din ţările dezvoltate, adică 26,6 la 100000 de persoane, respectiv 11,5 la 100000 de persoane. Aceste variaţii la nivel mondial în ceea ce priveşte incidenţa cancerului de prostată ar putea fi atribuite testării PSA. De exemplu, în Europa, cancerul de prostată este cel mai frecvent cancer diagnosticat în rândul bărbaţilor, reprezentând 24% din toate cazurile noi înregistrate în 2018, cu aproximativ 450000 de cazuri noi de cancer de prostată estimate în 2018. În schimb, în SUA, cancerul de prostată, din punctul de vedere al frecvenţei, ocupă locul al doilea, reprezentând 9,5% din toate cazurile noi de cancer (164690 de cazuri noi de cancer de prostată) înregistrate în 2018. Cu toate acestea, există studii recente care estimează faptul că aproximativ 20-40% din cazurile de cancer de prostată din SUA şi Europa s-ar putea cauza supradiagnosticării prin intermediul unor testări extinse ale antigenului specific prostatic (PSA)(1,3).
Datele statistice în ceea ce priveşte incidenţa au evidenţiat particularităţi legate de rasă. S-a remarcat faptul că, în cazul bărbaţilor afro-americani, ratele de incidenţă sunt mai mari în comparaţie cu bărbaţii albi, cu 158,3 cazuri noi diagnosticate la 100000 de bărbaţi, iar mortalitatea acestora este de aproximativ două ori mai mare decât cea a bărbaţilor albi. Totodată, aceştia sunt mai predispuşi să dezvolte boala mai devreme în viaţă, în comparaţie cu alte grupuri rasiale şi etnice. Acest lucru se referă nu numai la bărbaţii afro-americani, ci şi la bărbaţii din Caraibe şi bărbaţii de culoare din Europa, ceea ce sugerează că ei posedă o trăsătură comună genetică ce îi predispune la dezvoltarea cancerului(2,4).
Etiologia cancerului de prostată
Etiologia cancerului de prostată este multifactorială, cu numeroşi factori de risc modificabili şi nemodificabili asociaţi cu dezvoltarea acestuia. Printre factorii de risc bine stabiliţi se numără vârsta înaintată, istoricul familial pozitiv şi ascendenţa africană. Cu toate acestea, studiile epidemiologice bazate pe distribuţia geografică şi variabilitatea etnică a cancerului de prostată au sugerat că factorii de mediu, stilul de viaţă şi dietele pot influenţa riscul de apariţie a acestuia. Incidenţa ridicată a cancerului de prostată poate fi atribuită, de asemenea, utilizării din ce în ce mai frecvente a testării antigenului prostatic specific (PSA), îmbătrânirii populaţiei şi modalităţilor mai bune de diagnosticare(5).
Vârsta este un factor de risc bine stabilit pentru cancerul de prostată, incidenţa acestuia crescând odată cu înaintarea în vârstă, fiind rar întâlnit la bărbaţii tineri, sub vârsta de 40 de ani. Acest aspect este observat la nivel mondial, atât în ţările dezvoltate, cât şi în cele în curs de dezvoltare. Testările PSA au condus la diagnosticarea cancerului de prostată la o vârstă mai timpurie, deoarece s-a observat existenţa unei perioade asimptomatice a bolii de aproximativ 10 ani până la apariţia unor simptome. Probabilitatea de a dezvolta cancer de prostată creşte de la 0,005% la bărbaţii cu vârsta mai mică de 39 de ani la 2,2% la bărbaţii cu vârsta cuprinsă între 40 şi 59 de ani şi la 13,7% la bărbaţii cu vârsta cuprinsă între 60 şi 79 de ani(5).
Factorul ereditar are o importanţă crescută în dezvoltarea cancerului de prostată. Bărbaţii care au un frate sau un tată diagnosticat cu cancer de prostată au un risc de două până la patru ori mai mare de a dezvolta cancer de prostată. Riscul atribuit factorilor genetici creşte şi mai mult odată cu numărul mai mare de rude afectate şi cu vârsta mai timpurie de diagnosticare. Studii recente au sugerat, de asemenea, un risc crescut de cancer de prostată în familiile cu trăsături familiale ale cancerului de sân(6,7).
Dintre factorii de risc modificabili pentru cancerul de prostată, s-a demonstrat că fumatul are un efect important asupra incidenţei şi mortalităţii acestui tip de cancer. O metaanaliză a 24 de studii de cohortă realizată de Huncharek et al. a arătat că nu a existat un risc crescut sau o incidenţă a cancerului de prostată în rândul fumătorilor actuali, dar riscul a crescut odată cu creşterea numărului de ţigări fumate(8).
O revizuire sistematică şi o metaanaliză a 340 de studii au observat că a existat o relaţie semnificativă doză-răspuns între consumul de alcool şi riscul de cancer de prostată. Astfel, s-a putut observa că riscul creşte odată cu creşterea volumului de alcool consumat, în comparaţie cu cei care nu consumă alcool(9).
Obezitatea şi creşterea indicelui de masă corporală au fost asociate cu numeroase tipuri de cancer, inclusiv cancerul de prostată, adipozitatea crescută corelându-se cu o mortalitate crescută. O creştere cu 5 kg/m2 a indicelui de masă corporală a fost corelată nu doar cu un risc cu 20% mai mare de cancer de prostată, ci şi cu o creştere a mortaliăţii prin această boală(10).
Sindromul metabolic este un grup de afecţiuni ce includ hipertensiunea arterială, hiperglicemia, hipercolesterolemia/hipertrigliceridemia şi excesul de grăsime corporală, cu o circumferinţă crescută a taliei. Acesta a fost asociat cu un risc crescut de apariţie a unor patologii maligne, cum ar fi cancerul colorectal şi cel de sân. În cazul cancerului de prostată s-a demonstrat că sindromul metabolic asociază o formă mai agresivă de boală, care poate avea un potenţial mai mare de recidivă(11).
Dieta şi nutriţia au fost implicate în multe tipuri de cancer, inclusiv cel de prostată. Numeroase studii au investigat asocierea dintre cancerul de prostată şi aportul de grăsimi, calciu, lactate, consumul de soia, seleniu, vitamina D, consumul de alimente procesate sau dietele occidentale. Astfel, s-a putut observa că un consum de alimente foarte procesate poate creşte riscul de cancer de prostată şi, invers, consumul alimentelor neprocesate sau cu procesare minimă a fost asociat cu un risc mai scăzut de cancer de prostată(12,13).
Aceste corelaţii au implicaţii ce pot atrage strategii de sănătate publică în scopul reducerii riscului de cancer de prostată în ţările dezvoltate. Aceste strategii presupun atât implicarea structurilor guvernamentale, cât şi a celor civile, implicit a organizaţiilor profesionale medicale.
În ceea ce priveşte posibilele corelaţii între riscul de a dezvolta cancer de prostată şi viaţa sexuală, s-a putut observa că riscul de cancer de prostată scade cu 4% pentru fiecare întârziere cu cinci ani a vârstei primului raport sexual. Totodată, o creştere cu multiplu de 10 a numărului de parteneri sexuali de sex feminin a fost asociată cu o creştere de 1,1 ori a riscului de cancer de prostată. S-a mai putut observa o corelaţie semnificativă între o ejaculare moderat frecventă (2-4 ori/săptămână) şi un risc mai mic de cancer de prostată(14,15).
Tablou clinic
Utilizarea tot mai frecventă a testării PSA a făcut posibilă stabilirea diagnosticului la pacienţii adesea asimptomatici. În ceea ce priveşte semnele şi simptomele cancerului de prostată, acestea pot varia de la suferinţă genitourinară până la caracteristici ale bolii metastatice avansate. Simptomele locale pot fi reprezentate de durere la urinare, frecvenţă urinară crescută, hematurie, scăderea forţei jetului urinar până la fenomenul de picurare, golirea incompletă a vezicii urinare şi nicturie. Semnele de răspândire la distanţă rezultă adesea din metastazele osoase la nivelul oaselor bazinului, coloanei vertebrale sau membrelor inferioare şi includ dureri localizate la nivelul spatelui, şoldurilor sau zonei perineale, ce pot fi asociate cu fracturi patologice şi/sau rigiditate articulară. De asemenea, obstrucţia uretrală poate determina anurie şi uremie, iar extensia la nivelul rectului poate avea ca rezultat constipaţia sau simptome de obstrucţie intestinală. În cazul formelor progresive ale bolii, pot fi observate pierderea în greutate şi oboseala(16).
Metode de diagnostic şi tratament
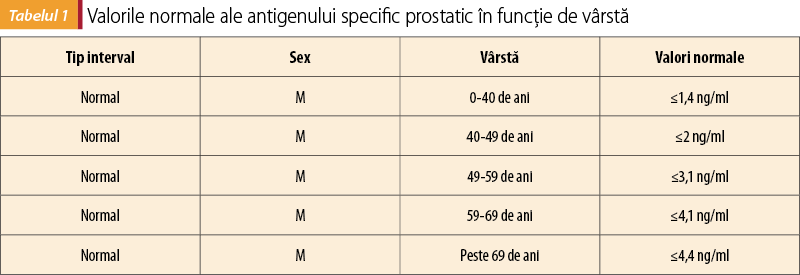
Testarea PSA a fost aprobată pentru prima dată în 1986 ca mijloc ieftin şi eficient de depistare a pacienţilor asimptomatici. Iniţial, testarea de rutină a PSA la toţi bărbaţii adulţi a dus la o creştere rapidă a numărului de cazuri de cancer de prostată în lumea dezvoltată, număr care ulterior a scăzut, probabil datorită reducerii supradiagnosticării datorate rezultatelor fals pozitive. În timp ce se aşteaptă ca PSA să crească în mod normal odată cu vârsta (din cauza hiperplaziei benigne de prostată), au fost stabilite valori de referinţă adaptate grupelor de vârstă.
Testarea PSA a îmbunătăţit semnificativ ratele de supravieţuire a cancerului de prostată datorită detectării mai timpurii a bolii, permiţând rezecţia şi tratamentul local înainte de apariţia metastazelor. Cu toate acestea, testarea de rutină a PSA la persoanele cu risc scăzut s-a dovedit a avea şi dezavantaje. Un studiu a constatat că, pe parcursul a 10 ani de testare, 15% dintre bărbaţi au primit un rezultat fals pozitiv, ceea ce a determinat supunerea acestora la proceduri de diagnosticare inutile şi invazive, cum ar fi biopsia. Alte studii sugerează că 20-50% dintre bărbaţii diagnosticaţi cu cancer de prostată în urma testării PSA ar putea fi de fapt „supradiagnosticaţi”, ceea ce înseamnă că boala lor ar fi rămas asimptomatică de-a lungul vieţii lor şi că tratamentul la care au fost supuşi ar fi fost inutil(17).
Societatea Americană de Cancer recomandă testarea PSA pentru bărbaţii cu risc mediu începând cu vârsta de 50 de ani, testarea afro-americanilor de la 45 de ani, iar de la 40 de ani, a bărbaţilor cu risc ridicat. Un test PSA pozitiv este în mod obişnuit urmat de o biopsie. Ecografia transrectală şi/sau imagistica prin rezonanţă magnetică (IRM) este adesea utilizată pentru a ghida biopsia şi a cuantifica dimensiunea prostatei pentru diagnostic(18).
Prevenţie
O strategie eficientă de prevenire a cancerului de prostată nu ar oferi doar beneficii pentru calitatea vieţii bărbaţilor, dar ar avea un impact pozitiv substanţial asupra sănătăţii publice, inclusiv potenţialul de a reduce numărul mare de cazuri de cancer de prostată. O astfel de strategie s-ar putea baza pe datele epidemiologice care indică un rol dominant al stilului de viaţă în dezvoltarea cancerului de prostată. Deoarece carcinogeneza se desfăşoară pe durata mai multor decenii, modificarea stilului de viaţă poate reprezenta o abordare fezabilă şi eficientă, din punctul de vedere al costurilor, pentru a întârzia dezvoltarea cancerului de prostată.
Deşi datele despre rolul factorilor specifici stilului de viaţă care favorizează dezvoltarea cancerului de prostată au fost adesea contradictorii, majoritatea studiilor demonstrează în mod clar că o dietă bogată în fructe, legume şi micronutrienţi antioxidanţi şi săracă în grăsimi saturate şi carne roşie „bine făcută” poate reduce în mod semnificativ riscurile de apariţie a cancerului de prostată, precum şi riscul de boli tipice lumii industrializate.
Incidenţa globală ridicată a cancerului de prostată face un apel la consolidarea instrumentelor actuale disponibile pentru a identifica potenţialele strategii profilactice în scopul reducerii impactului asupra sănătăţii publice pe care această boală îl poate avea în viitor. În primul rând, registrele de evidenţă a cancerului de prostată joacă un rol important din perspectiva progreselor pe care le poate face atât cercetarea, cât şi a posibilităţilor de tratament curativ eficient al cancerului de prostată. Aceste registre reprezintă o sursă esenţială pentru colectarea de informaţii despre incidenţa, mortalitatea, caracteristicile bolii la prezentare, tendinţele şi factorii de risc, calitatea îngrijirii, informaţii pe termen lung legate de date oncologice în ceea ce priveşte rata de supravieţuire, calitatea vieţii şi costurile asociate cu managementul bolii. Prin urmare, existenţa acestor date şi creşterea calităţii în ceea ce priveşte colectarea şi înregistrarea lor, dar şi disponibilitatea datelor de feedback pentru furnizorii de servicii medicale vor creşte relevanţa studiilor epidemiologice(19).
Managementul cancerului de prostată în cabinetul medicului de familie
Medicul de familie are un rol extrem de important în evaluarea corectă a riscului de apariţie a cancerului de prostată, deoarece, de cele mai multe ori, el cunoaşte nu doar antecedentele personale ale pacientului, ci şi cele heredocolaterale, precum şi stilul de viaţă al acestuia. În plus, medicul de familie monitorizează pacienţii şi în lipsa bolii, putând desfăşura activitate profilactică.
Astfel, depistarea precoce a cancerului de prostată, într-o formă asimptomatică a acestuia, ar trebui să devină un obiectiv de sănătate publică.
Medicul de familie poate elibera bilet de trimitere pentru testarea PSA, dar are posibilitatea consilierii pacientului privind momentul prezentării la laborator în vederea prevenirii rezultatelor fals pozitive, care pot avea un impact negativ atât asupra psihicului pacientului, cât şi asupra sistemului sanitar, din perspectiva costurilor generate de investigaţiile necesare confirmării unei suspiciuni diagnostice. Astfel, medicul de familie poate consilia pacientul să nu efectueze testarea PSA atunci când are o infecţie de tract urinar sau o afectare prostatică infecţioasă ori inflamatorie, deoarece rezultatul testării ar putea fi unul fals pozitiv. De asemenea, manevre de investigaţie urologice precum o ecografie transrectală, o biopsie prostatică, un cateter urinar sau o cistoscopie pot genera rezultate fals pozitive. Pacientul ar trebui consiliat, în sensul că atât efortul fizic susţinut, precum ciclismul sau activitatea fizică intensă, cât şi activitatea sexuală, care include ejacularea efectuată înaintea testării PSA, pot genera rezultate fals pozitive.
După efectuarea testării PSA, pacientul ar trebui să revină la medicul de familie, care să identifice, acolo unde este cazul, posibilitatea unui test fals pozitiv şi să recomande reevaluarea PSA după îndepărtarea cauzei care ar fi putut genera un astfel de rezultat. Pacienţii care în urma testării PSA prezintă rezultate ce indică probabilitatea existenţei cancerului prostatic în formă simptomatică sau asimptomatică trebuie îndrumaţi către un consult urologic, în vederea efectuării unor investigaţii suplimentare, cum ar fi ecografie sau IRM, ori biopsie pentru confirmarea diagnosticului. Diagnosticul corect se stabileşte doar pe baza biopsiei de prostată.
Conflict de interese: niciunul declarat.
Suport financiar: niciunul declarat.
Acest articol este accesibil online, fără taxă, fiind publicat sub licenţa CC-BY.

Bibliografie
-
Rawla P. Epidemiology of Prostate Cancer. World J Oncol. 2019;10(2):63-89.
-
Siegel RL, Miller KD, Jemal A. Cancer statistics. CA Cancer J Clin. 2020;70(1):7–30.
-
Center MM, Jemal A, Lortet-Tieulent J, Ward E, Ferlay J, Brawley O, et al. International variation in prostate cancer incidence and mortality rates. Eur Urol. 2012;61(6):1079–92.
-
Taitt HE. Global Trends and Prostate Cancer: A Review of Incidence, Detection, and Mortality as Influenced by Race, Ethnicity, and Geographic Location. Am J Mens Health. 2018;12(6):1807–23.
-
Carter HB, Piantadosi S, Isaacs JT. Clinical evidence for and implications of the multistep development of prostate cancer. J Urol., 1990;143(4):742–6.
-
Chen YC, Page JH, Chen R, Giovannucci E. Family history of prostate and breast cancer and the risk of prostate cancer in the PSA era. Prostate. 2008;68(14):1582–91.
-
Mucci LA, Hjelmborg JB, Harris JR, Czene K, Havelick DJ, Scheike T, et al. Familial Risk and Heritability of Cancer Among Twins in Nordic Countries. JAMA. 2016;315(1):68–76.
-
Huncharek M, Haddock KS, Reid R, Kupelnick B. Smoking as a risk factor for prostate cancer: a meta-analysis of 24 prospective cohort studies. Am J Public Health. 2010;100(4):693–701.
-
Zhao J, Stockwell T, Roemer A, Chikritzhs T. Is alcohol consumption a risk factor for prostate cancer? A systematic review and meta-analysis. BMC cancer. 2016;16(1):845.
-
Kenfield SA, Stampfer MJ, Giovannucci E, Chan JM. Physical activity and survival after prostate cancer diagnosis in the health professionals follow-up study. J Clin Oncol. 2011;29(6):726–32.
-
Trudeau K, Rousseau MC, Parent M. Extent of Food Processing and Risk of Prostate Cancer: The PROtEuS Study in Montreal, Canada. Nutrients. 2020;12(3).
-
Godos J, Bella F, Sciacca S, Galvano F, Grosso G. Vegetarianism and breast, colorectal and prostate cancer risk: an overview and meta-analysis of cohort studies. J Hum Nutr Diet. 2017;30(3):349–59.
-
Rowles JL, Ranard KM, Smith JW, An R, Erdman JW. Increased dietary and circulating lycopene are associated with reduced prostate cancer risk: a systematic review and meta-analysis. Prostate Cancer Prostatic Dis. 2017;20(4):361–77.
-
Jian Z, Ye D, Chen Y, Li H, Wang K. Sexual Activity and Risk of Prostate Cancer: A Dose-Response Meta-Analysis. J Sex Med. 2018;15(9):1300–9.
-
Bhindi B, Wallis CJD, Nayan M, Farrell AM, Trost LW, Hamilton RJ, et al. The Association Between Vasectomy and Prostate Cancer: A Systematic Review and Meta-analysis. JAMA Intern Med. 2017;177(9):1273–86.
-
Cersosimo RJ, Carr D. Prostate cancer: current and evolving strategies. Am J Health Syst Pharm. 1996;53(4):381-448.
-
Barsouk A, Padala SA, Vakiti A, et al. Epidemiology, Staging and Management of Prostate Cancer. Med Sci (Basel). 2020;8(3):28.
-
Esteban EP, Almodovar-Abreu L. A New Interpretation of the Standard PSA-Test. Res Rep Urol. 2020;12:75-84.
-
Perdana NR, Mochtar CA, Umbas R, Hamid AR. The Risk Factors of Prostate Cancer and Its Prevention: A Literature Review. Acta Med Indones. 2016;48(3):228-238.
Articole din ediţiile anterioare
Omul din spatele cancerului
Cancerul de sân este unul dintre cele mai frecvente cancere la femei şi o parte dintre paciente sunt descoperite de la diagnosticul iniţial cu bo...
Screeningul tumorilor digestive în perioada pandemiei de COVID-19
Pandemia de COVID-19 a încetinit ritmul vieţii noastre din toate punctele de vedere, oprind temporar măsurile de screening şi profilaxie din fiecar...
Screeningul cancerului colorectal: ce este nou în 2019?
Recomandarea uzuală de screening pentru cancerul colorectal (CCR) este de la 50 de ani în sus, pentru populaţia generală. Bazându-se pe date epid...
Cancerul gastric - abordare diagnostică şi terapeutică în echipă. Rolul medicului de familie
Rata de deces ridicată într-o boală curabilă, atunci când diagnosticul este pus precoce, a determinat specialiștii să încerce ameliorarea diagnosti...