Study objectives. Estimation of Peripheral Arterial Disease (PAD) prevalence in high risk patients and the identification of PAD most frequent risk factors in Romanian family medicine practices.
Design and methods. An observational, cross-sectional, multicenter study that enrolled 800 patients between November 2010 and February 2011, from 40 family medicine practices across the country. Inclusion criteria were adult patients with of one or more risk factors for PAD. Patients were investigated for PAD by determining the ankle-brachial pressure index (ABPI) values; values of ABPI ≤0.9 were considered indicative for PAD.
Results. Approximately 50% of patients had ABPI ≤ 0.9. They had an average age of aproximatelly 60 years old, and the most common risk factors were dyslipidemia and HTA. 33% of these patients were smokers, 33% were diagnosed with coronary heart disease and 19% with cerebrovascular disease. 56% of patients had signs of intermittent claudication, 43% had a low or absent peripheral pulse, 42% had skin modifications. Only 17% of these patients were previously diagnosed with PAD.
Conclusions. Compared to previously prublished data indicating a PAD prevalence of approximately 29% in high risk patients, in Romania PAD prevalence was 50%. 75% of patients diagnosed with PAD were symptomatic, compared with 50% as communicated in similar studies in other countries. However, only 17% were diagnosed with PAD. Although PAD is an important predictive factor for cardiovascular events, this condition remains underdiagnosed and undertreated in Romania. Therefore, it becomes increasingly important to introduce a correct assessment methodology of patients at high risk of developing PAD by simple and easy-to-use ambulatory methods such as ABPI.
Studiu transversal de evaluare a prevalenţei bolii arteriale periferice prin utilizarea indicelui gleznă-braţ la pacienţii cu risc crescut, în cabinetul medicului de familie
Estimation of Peripheral Arterial Disease (PAD) prevalence in high risk patients and identification of PAD's most frequent risk factors in Romanian family practices
First published: 18 septembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.118.4.2017.1047
Abstract
Rezumat
Obiective de studiu. Determinarea prevalenței bolii arteriale periferice (BAP) la pacienții cu risc crescut și identificarea celor mai frecvenți factori de risc, în cabinetele de medicină de familie din România.
Materiale și metodă. Un studiu observațional, transversal, multicentric, care a înrolat 800 de pacienți în perioada noiembrie 2010 - februarie 2011 care s-au prezentat în 40 de cabinete de medicină de familie din toată țara. Criteriile de includere au fost reprezentate de vârsta adultă și prezența unuia sau mai multor factori de risc pentru BAP. Pacienții au fost investigați pentru BAP prin determinarea valorilor indicelui gleznă-braț (IGB), o valoare a IGB ≤ 0,9 fiind considerată indicativă pentru această afecțiune.
Rezultate. Aproximativ 50% dintre pacienți au prezentat valori ale IGB ≤0,9. Aceștia aveau o vârstă medie de aproximativ 60 de ani, iar factorii de risc prezenți cel mai frecvent erau dislipidemia și HTA. 33% dintre acești pacienți erau fumători, 33% erau diagnosticați cu boală coronariană, iar 19% cu boală cerebrovasculară. 56% dintre pacienți prezentau semne de claudicație intermitentă, 43% aveau puls periferic scăzut sau absent, iar 42% prezentau modificări cutanate. Doar 17% dintre acești pacienți erau diagnosticați cu BAP.
Concluzii. În comparație cu datele din literatură care indică o prevalență de aproximativ 29% a cazurilor de BAP la pacienții cu risc crescut, în România prevalența a fost de 50%. 75% dintre pacienții diagnosticați cu BAP erau simptomatici, comparativ cu 50% cât sunt citați în studii similare din alte tări. Cu toate acestea, doar 17% erau diagnosticați cu BAP. Cu toate că BAP este un important factor predictiv al evenimentelor cardiovasculare, această afecțiune rămâne subdiagnosticată și subtratată în România. De aceea, devine tot mai importantă introducerea unei metodologii de evaluare corectă a pacienților cu risc înalt de a dezvolta BAP, prin metode simple și ușor de implementat în ambulatoriu, cum este IGB.
Context
Boala arterială periferică (BAP) reprezintă o manifestare progresivă a bolii aterosclerotice sistemice, putând afecta orice teritoriu arterial, exclusiv cel coronarian și aortic(1), cele mai afectate fiind arterele membrelor superioare și inferioare.
BAP are o distribuție relativ egală între sexe, o prevalență dependentă de vârstă și un risc de mortalitate proporțional cu severitatea, de trei ori mai mare decât în populația-martor(2).
BAP constituie o problemă importantă de sănătate publică prin contribuția ridicată la morbiditatea și mortalitatea de cauză cardiovasculară. Peste 8,5 milioane de pacienți din SUA suferă de BAP, afectând peste 10% din populația generală de peste 60 de ani(2).
Este demonstrat că pacienții diagnosticați cu BAP au un risc de aproximativ 6 ori mai mare de accidente cardiovasculare (infarct miocardic, accidente vasculare cerebrale) sau de afectare a altor teritorii vasculare (carotidian, renal, anevrismul aortei abdominale), de aceea diagnosticul precoce și intervențiile specifice pot îmbunătăți prognosticul acestor pacienți. De asemenea, riscul de amputații majore de membre inferioare la acești pacienți este foarte mare. Din nefericire, BAP rămâne în continuare o afecțiune puțin diagnosticată și insuficient tratată.
Factori de risc dovediți a fi asociați BAP sunt reprezentați de fumat, HTA, ateroscleroză, diabet zaharat și vârsta peste 50 de ani(1). Rezultatele studiului Framingham au relevat că prevalența BAP simptomatică este de 20% la pacienții cu diabet(3).
Ar fi de spus că în continuare vom folosi termenul de BAP referindu-ne la BAP la nivelul membrelor inferioare.
Diagnosticul BAP poate fi stabilit pe baza examenului clinic şi a indicelui gleznă-braț (IGB). IGB este o metodă neinvazivă, ieftină și ușor de utilizat pentru diagnosticarea BAP și reprezintă un marker valoros pentru evaluarea gradului de ateroscleroză generalizată și a riscului cardiovascular, mai ales la pacienții asimptomatici(1). Este documentat faptul că, în diagnosticul BAP, IGB≤0,9 prezintă o specificitate mai mare de 98% și o specificitate predictivă a bolii coronariene cronice și a accidentelor cerebrovasculare de 92%(4).
IGB este definit ca raportul dintre tensiunea arterială sistolică (TAS) la nivelul gleznei și cea la nivel brahial, măsurată cu ajutorul unui sfingomanometru şi al unui instrument Doppler. IGB se calculează împărțind valoarea TAS de la nivelul gleznei la cea de la nivel brahial (stânga și dreapta).
Valorile normale ale IGB sunt cuprinse între 1 și 1,3. Valorile mai mici de 0,9 sunt considerate anormale, metoda având specificitate și sensibilitate ridicată pentru diagnosticul BAP(5), cele între 0,9 și 1 sunt considerate „de graniță”, iar cele mai mari de 1,4 (mai frecvente la diabetici și vârstnici) pot indica prezența calcificărilor arteriale, asociate cu un risc crescut de evenimente cardiovasculare și deces.
În cazul pacienților cu IGB normal și simptomatologie prezentă, se efectuează IGB după efort pe covor rulant, până la apariția claudicației, cu repetarea măsurătorii. Reducerea IGB după efort cu 15-20% este indicativă pentru BAP(1).
Cercetarea epidemiologică, urmată de implementarea pe scară largă a recomandărilor societăților medicale privind diagnosticul și tratamentul BAP, poate contribui la reducerea morbidității și mortalității datorate acestei afecțiuni. Deși azi înțelegem teoretic mai bine această patologie, în România nu deținem informații despre prevalența BAP în rândul populației și nici despre factorii de risc cel mai frecvent întâlniți la acești pacienți.
Obiectivul studiului este acela de a contribui la umplerea acestui vid informațional.
Scopul şi designul studiului
Scopul studiului constă în evaluarea prevalenței bolii arteriale periferice la pacienții cu risc crescut, care se adresează medicului de familie, și identificarea factorilor de risc cel mai frecvent întâlniți la acești pacienți. Este un studiu observațional, transversal, multicentric, desfășurat în perioada noiembrie 2010 - februarie 2011 la inițiativa Societății Naționale de Medicina Familiei.
Materiale şi metodă
La cercetare au fost invitați pacienții care s-au adresat cabinetului de medicină de familie în perioada de desfășurare și care respectau criteriile de includere, la finalul studiului fiind recrutați 800 de subiecți prin 40 de cabinete aflate în mai multe regiuni din România.
Criteriile de includere au fost reprezentate de adulți cu vârsta de peste 18 ani, care prezentau unul sau mai mulți factori de risc cardiovascular incriminați în apariția BAP.
Subiecții au fost investigați prin calcularea indicelui gleznă-braț (IGB), prin folosirea unui sfingomanometru şi a unui instrument Doppler.
Pentru fiecare pacient s-au înregistrat datele demografice, antecedentele personale de patologie cardiovasculară (cerebrovasculară, coronariană, arterială periferică), factorii de risc cardiovascular relevanți (fumat, hipertensiune arterială, hipercolesterolemie, diabet zaharat), prezența sau absența simptomelor și semnelor de BAP (prezența durerii de gambă, diminuarea pulsului arterial și apariția modificărilor tegumentare), precum și alți posibili factori influențatori (obezitate, sedentarism).
Pentru fiecare pacient a fost calculat IGB(6), iar valoarea obținută a fost interpretată ca fiind normală dacă era mai mare de 0,9 și mai mică de 1,2.
Pentru analiza statistică a datelor, pacienții au fost incluși în trei subgrupuri definite prin valoarea IGB (subgrupul 1: IGB≤0,9, subgrupul 2: 0,9<IGB<1,2 și subgrupul 3: IGB≥1,2). Analiza datelor s-a efectuat prin utilizarea metodologiei Fisher pentru testarea semnificației statistice a diferenței dintre mediile înregistrate pentru factorii de risc și patologia asociată.
Rezultate și discuții
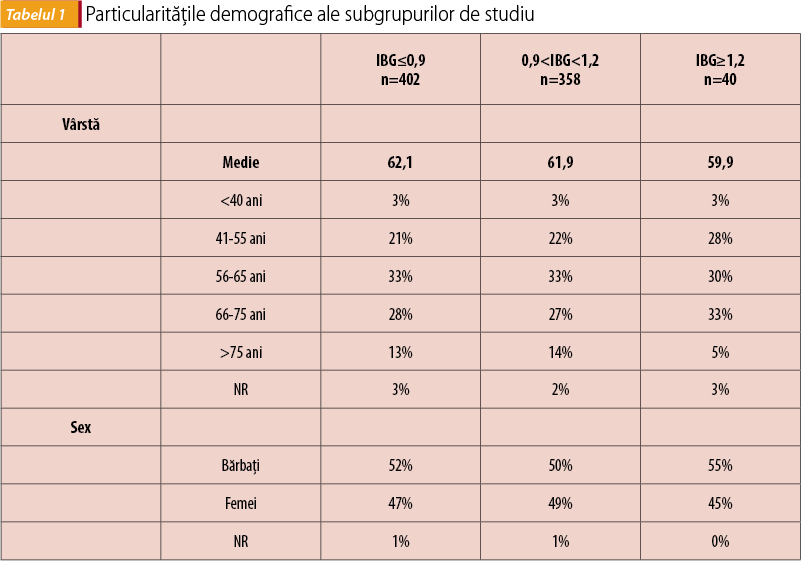
Vârsta medie a pacienților a fost de aproximativ 60 de ani, două treimi dintre aceștia având vârsta peste 56 de ani; distribuția între sexe a fost egală. Nu s-au înregistrat diferențe semnificative în ceea ce privește distribuția în funcție de vârstă și sex între cele trei subgrupuri.
Au existat diferențe în ceea ce privește înălțimea și greutatea subiecților, cu observarea supraponderalității (definită prin IMC cu valori de 25-29,9) la ambele sexe și în toate subgrupurile.
Boala arterială periferică diagnosticată prin IGB a fost identificată la 55% dintre subiecții raportați, 50% dintre ei prezentând IGB≤0,9 (n=402/N=800) și 5% valori egale sau mai mari de 1,2 (n=40/N=800).
În subgrupul pacienților cu IGB≤0,9 s-a observat o preponderență a sexului masculin și a vârstei de peste 55 de ani.
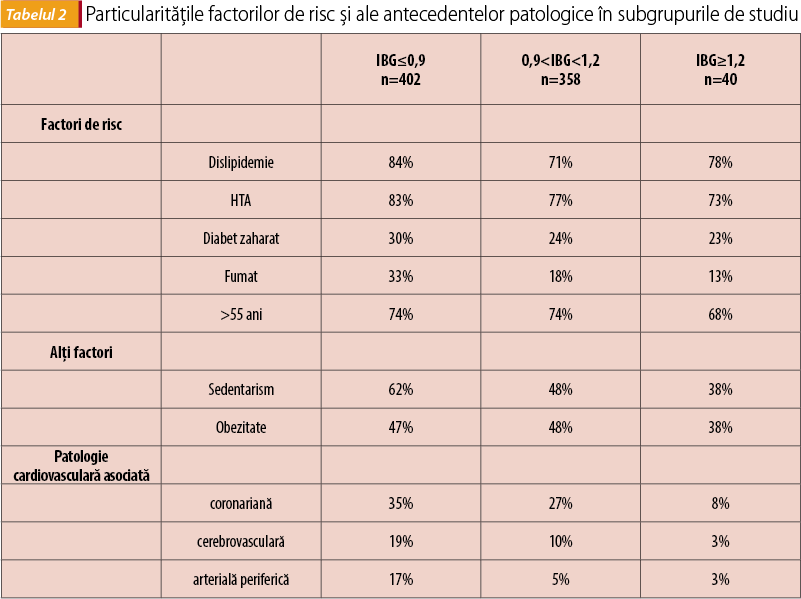
Dintre factorii de risc, cel mai frecvent întâlniți au fost dislipidemia și HTA (84% și respectiv 83% dintre cazuri). 30% dintre pacienți erau diagnosticați cu diabet zaharat și un procent aproape dublu prezenta un stil de viață sedentar sau suferea de obezitate. O treime dintre pacienți prezentau antecedente ischemice coronariene, cel mai frecvent infarct miocardic (IM) și angină pectorală (AP), pentru fiecare fiind raportate 11 cazuri. 14 pacienți prezentau antecedente de accident cerebrovascular (AVC) și 7 - accident ischemic tranzitor (AIT).
Cele mai frecvente semne și simptome au fost raportate la pacienții cu IGB≤0,9, peste jumătate declarând durere de gambă, iar la peste 40% s-au obiectivat diminuarea pulsului arterial și apariția modificărilor tegumentare.
În subgrupul pacienților cu valori ale IGB>0,9 și <1,2, considerate în acest studiu ca fiind normale, se constată o distribuție aproape egală între sexe și o vârstă de peste 56 de ani la două treimi dintre aceștia.
Cei mai prezenți factori de risc au fost reprezentați de dislipidemie și HTA, la aproximativ 70% dintre pacienți. Jumătate dintre pacienți sufereau de obezitate sau aveau un stil de viață sedentar. Numărul fumătorilor a fost relativ redus în comparație cu primul subgrup. Patologia coronariană a fost prezentă la aproximativ un sfert dintre pacienți, dominată de boala ischemică coronariană (12 cazuri raportate), şapte pacienți aveau antecedente de AVC, iar cinci de AIT. Durerea de gambă a fost declarată de 33% dintre pacienți, 21% prezentau modificări tegumentare, iar pulsul arterial era diminuat la 13%.
În grupul pacienților cu IGB≥1,2, s-au remarcat dislipidemia și HTA ca fiind cei mai prezenți factori de risc, însă numărul mic de subiecți raportați (n=40) face ca datele să fie lipsite de semnificație statistică.
O sumarizare a datelor rezultate din studiu este prezentată în tabelul 1.
În comparația efectuată între subgrupul cu IGB≤0,9 și cel cu valori normale se remarcă o frecvență semnificativ mai mare a dislipidemiei, fumatului și sedentarismului printre factorii de risc sau cei posibil asociați BAP. De asemenea, s-a evaluat că există o frecvență semnificativ mai mare a patologiei coronariene, cerebrovasculare și arteriale periferice în subgrupul cu IGB≤0,9 comparativ cu cel cu valori normale. Accidentele coronariene și arteriopatia periferică au fost semnificativ mai frecvent întâlnite la bărbați. Totodată, datele au evidențiat o pondere semnificativ mai mare a semnelor și simptomelor în subgrupul cu IGB≤0,9 comparativ cu subgrupul cu valori normale.
În subgrupul valorilor normale, numărul ridicat de cazuri cu manifestări subiective poate sugera că există un număr important de cazuri la care tabloul clinic precede obstrucția arterială semnificativă specifică BAP și care pot rămâne nediagnosticate și netratate în absența utilizării IGB. La aceasta se adaugă posibila ignorare a factorilor de risc ce pot anticipa instalarea BAP: peste 70% dintre pacienți prezintă dislipidemie și HTA și aproximativ un sfert au diabet zaharat.
Aproximativ 50% dintre pacienții incluși în studiu au prezentat un IGB≤0,90, sugestiv pentru BAP, acest procent depășind valoarea comunicată în alte studii care au inclus pacienți cu risc crescut (29%)(7). Atât pacienții simptomatici, cât și cei asimptomatici cu IGB≤0,9 au prezentat foarte frecvent factori de risc pentru BAP.
În grupul pacienţilor cu IGB≤0,90, doar 17% aveau diagnostic anterior de BAP, restul fiind diagnosticați cu ocazia studiului, cu toate că 75% dintre ei erau simptomatici.
În literatura de specialitate(6,7) este menționat că până la 50% dintre pacienții cu BAP pot fi asimptomatici, o treime au simptome clasice, iar restul au simptome atipice, care pot fi uşor atribuite în mod eronat altor patologii (patologie neurologică, osteoarticulară, venoasă etc.).

În studiul de față, deși pacienții cu BAP erau simptomatici (56% prezentau durere în gambă, 17% alte simptome) și aveau factori de risc pentru BAP, 83% erau nediagnosticați.
Procentul mic al pacienților simptomatici diagnosticați cu BAP sugerează nevoia introducerii în cabinetele de medicina de familie a unei metodologii de investigare pe scară largă prin IGB pentru pacienții cu factori de risc, întrucât manifestările clinice nu sunt suficiente pentru depistarea sau excluderea afecțiunii. Procentul pacienților asimptomatici raportat în studiu se află la jumătatea valorilor raportate în literatură, ceea ce reflectă nivelul subdiagnosticării.
Limitări și perspective pe care le deschide acest studiu
Studiul este primul de acest gen desfășurat în cabinetul de medicină de familie pentru cuantificarea prevalenței BAP la pacienții cu risc înalt. În ciuda limitărilor metodologice legate de designul transversal și a includerii unui număr mic de subiecți (care limitează gradul de transferabilitate a rezultatelor la nivel național), datele obținute atrag atenția că această afecțiune este ocazional și tardiv diagnosticată în România.
Implementarea unui studiu de prevalență și de evaluare a poverii bolii, cu un număr mai larg de subiecți, ar permite înțelegerea impactului la nivel național pe care implementarea pe scară largă a IGB ca instrument de depistarea a BAP o poate avea asupra diagnosticării acestei afecțiuni cu risc crescut de morbiditate și mortalitate.
Rezultatele studiului confirmă că IGB este o metodă rapidă, ușor de utilizat și puțin costisitoare, ce poate fi folosită cu succes pentru diagnosticarea ateromatozei periferice la pacienții cu factori de risc cardiovascular.
Aplicarea unor criterii de includere și excludere mai riguroase legate de vârstă și patologia asociată ar permite selectarea pacienților din grupe de vârstă aflate la risc (peste 50 de ani), cu factori de risc cardiovascular (excluzând pacienții cu diabet zaharat sau afectare coronariană) pentru a facilita calculul prevalenței ateromatozei periferice la pacienții cu factori de risc. Este posibil ca procentul redus al cazurilor cu diabet zaharat în toate cele trei subgrupuri să se datoreze traseului acestora către serviciile de specialitate.
Reevaluarea factorilor de risc, alături de IGB la momentul vizitei ar crește acuratețea identificării acestora și ar permite analiza unor posibile corelații dintre numărul lor și gradul de severitate a bolii.
Utilizarea unui chestionar validat pentru identificarea simptomatologiei specifice poate îmbunătăți interpretarea gradului de corelare dintre simptomatologie și diagnosticul de BAP prin IGB și poate reduce impactul factorilor de confuzie introduși de o analiză univariată.
Concluzii
Acest studiu demonstrează o prevalență ridicată de aproximativ 50% a BAP în populația adultă cu factori de risc specifici, care se adresează cabinetelor de medicină de familie, prin măsurarea IGB. Prezența semnificativ mai mare a factorilor de risc în subgrupul IGB≤0,9 decât în cel cu valori normale corespunde rezultatelor din alte studii efectuate în ambulatoriul de medicină primară.
Studiul ridică problema nevoii de a investiga toți pacienții cu factori de risc, indiferent dacă sunt sau nu simptomatici, iar la pacienții simptomatici devine obligatorie recunoașterea simptomatologiei specifice, urmată de o investigare suplimentară prin IGB pentru un diagnostic corect și la timp al BAP.
De aceea, considerăm că evaluarea simptomatologiei specifice prin chestionare validate și evaluarea de rutină a factorilor de risc cardiovascular, alături de dotarea cu aparatură de măsurare a IGB și educarea medicilor de medicină de familie pentru diagnosticarea BAP ar putea îmbunătăți gradul de depistare a afecțiunii în faze incipiente și prevenirea evenimentelor cardiovasculare care pun viața în pericol, deși ar putea fi evitate.
Bibliografie
2. Centers of Disease Control, Division for Heart and Stroke Prevention. Peripheral Arterial Disease (PAD) Fact Sheet. Disponibil pe https://www.cdc.gov/dhdsp/data_statistics/fact_sheets/fs_pad.htm (iulie 2017).
3. Murabito J.M., D’Agostino R.B., Silbershatz H. et al. Intermittent Claudication. A Risk Profile From The Framingham Heart Study Circulation. 1997; 96: 44-49. Disponibil la http://circ.ahajournals.org/content/96/1/44.long (iulie 2017).
4. Doobay A.V., Anand S.S. Sensitivity and specificity of the ankle-brachial index to predict future cardiovascular outcomes: a systematic review. Arteriosclerosis Thrombotic Vascular Biology 2005; 25(7):1463–9. Disponibil la http://atvb.ahajournals.org/ content/25/7/1463.long (iulie 2017).
5. Creager M.A., Belkin M., Bluth EI., et al. Key data elements and definitions for peripheral atherosclerotic vascular disease: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Clinical Data Standards. Journal of American College of Cardiology. 2012; 59:294. Disponibil la http://circ.ahajournals.org/content/circulationaha/125/2/395.full.pdf (iulie 2017).
6. Alan T. Hirsch, Ziv J. Haskal, Norman R. Hertzer et al. - ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease (Lower Extremity, Renal, Mesenteric, and Abdominal Aortic) A Collaborative Report from the American Association for Vascular Surgery/Society for Vascular Surgery, Society for Cardiovascular Angiography and Interventions, Society for Vascular Medicine and Biology, Society of Interventional Radiology, and the ACC/AHA Task Force on Practice Guidelines (Writing Committee to Develop Guidelines for the Management of Patients With Peripheral Arterial Disease) Endorsed by the American Association of Cardiovascular and Pulmonary Rehabilitation; National Heart, Lung, and Blood Institute; Society for Vascular Nursing; Trans Atlantic Inter-Society Consensus; and Vascular Disease Foundation. Disponibil pe http://circ.ahajournals.org/content/circulationaha/113/11/1474.full.pdf (august 2017).
7. Hirsch A.T., Criqui M.H., Treat-Jacobson D., et al. Peripheral arterial disease detection, awareness, and treatment in primary care. JAMA 2001; 286:1317-24. Disponibil pe http://jamanetwork.com/journals/jama/fullarticle/194205 (august 2017).
Articole din ediţiile anterioare
Managementul interclinic al pacientului cu durere abdominală
Unul dintre cele mai frecvente simptome pentru care pacientul se prezintă la medicul de familie este reprezentat de durerea abdominală. Având o...
Suferinţa psihiatrică în cadrul comunităţii
Prevalența suferinței psihiatrice variază la diferite populații, fiind cea mai ridicată la eșantioanele din populația generală și cea mai scăzută l...
Endometrioza – importanţa diagnosticului precoce
Endometrioza este o boală complexă, benignă, care afectează femeile de vârstă reproductivă.
Prevenţia cancerului cervical prin vaccinare în 2019
În Europa, cancerul cervical este al doilea tip de cancer ca frecvenţă, după cancerul de sân, la femei cu vârsta cuprinsă între 15 şi 44 de ani. ...