Vascular tumors of the head and neck are a heterogenous group of conditions that raise numerous problems regarding diagnosis and optimal therapeutic strategy. Hemangiomas are benign vascular tumors which are only exceptionally found in the nasal cavity and paranasal sinuses. Histologically, the mixed type is extremely rarely found in the literature. The authors present a series of particular aspects regarding the approach of such tumors, exemplifying with a case of sinonasal giant hemangioma from the author’s own casuistry. Problems found in the diagnostic process, difficulties encountered during the treatment of large vascular sinonasal tumors, as well as particular elements regarding the succesfull total intravenous anesthesia are presented. Total intravenous anesthesia (TIVA) allowed the adequate hemodynamic stability, facilitating a superior intraoperative hemostasis, therefore leading to the complete endoscopic ablation of the sinonasal hemagioma.
Particularităţi diagnostice, terapeutice şi anestezice în abordul tumorilor vasculare gigante nazosinuzale
Diagnostic, therapeutic and anesthetic particularities in the approach of giant vascular sinonasal tumors
First published: 30 septembrie 2021
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/ORL.51.2.2021.5427
Abstract
Rezumat
Tumorile vasculare ale capului şi gâtului constituie un grup heterogen de afecţiuni care ridică numeroase probleme în ceea ce priveşte diagnosticul şi conduita terapeutică optimă. Hemangioamele sunt tumori vasculare benigne a căror localizare în sfera nazosinuzală este excepţională, iar din punct de vedere histologic, tipul mixt este extrem de rar întâlnit în literatura de specialitate. Autorii prezintă o serie de aspecte particulare privind modalitatea de abord a unor astfel de tumori, exemplificând cu un caz de hemangiom gigant nazosinuzal din cazuistica proprie. Sunt prezentate şi comentate problemele întâmpinate în stabilirea unui diagnostic corect al formaţiunii tumorale, dificultăţile unui tratament chirurgical eficient în faţa unei tumori vasculare nazosinuzale de mari dimensiuni, precum şi elemente particulare privind anestezia totală intravenoasă (TIVA), utilizată cu succes în acest caz. Aceasta a permis menţinerea unei stabilităţi hemodinamice adecvate, facilitând un control superior asupra sângerării intraoperatorii, prin care s-a reuşit ablaţia completă a hemangiomului nazosinuzal printr-un abord chirurgical exclusiv endoscopic endonazal.
Introducere
Tumorile vasculare ale capului şi gâtului constituie un grup heterogen de afecţiuni, ce cuprinde atât tumori benigne, tumori maligne, cât şi leziuni de graniţă. Hemangioamele sunt tumori fibrovasculare benigne care, deşi apar în proporţie de aproximativ 60% la nivelul capului şi gâtului, au o localizare rară în regiunea nazosinuzală. Hemangioamele pot să apară încă din primele zile de viaţă, fiind cele mai frecvente tumori benigne ale copilăriei, iar după această perioadă de evoluţie, urmează o fază de staţionare, pentru ca apoi să intre într-un proces regresiv(1,2).
Etiologia acestora nu este în totalitate cunoscută, însă pot fi incriminaţi diverşi factori infecţioşi, hormonali, dar şi traumatismele survenite la acest nivel. S-a constatat că există o predispoziţie a rasei albe de a dezvolta acest tip de tumori, iar sexul feminin este afectat preponderent, precum şi copiii născuţi prematur sau din sarcini gemelare(1,3).
Din punct de vedere histologic, hemangioamele sunt alcătuite dintr-o reţea densă de vase de sânge anormale şi se pot împărţi, în funcţie de mărimea canalelor vasculare din care sunt alcătuite, în forme capilare (vase cu diametru redus), cavernoase (vase cu diametru crescut) şi mixte (din structuri vasculare de dimensiuni variabile). În regiunea nazosinuzală, forma capilară este cea predominant întâlnită, având cel mai frecvent originea la nivelul septului nazal, iar forma cavernoasă se găseşte de obicei pe peretele lateral nazal. Macroscopic, se prezintă ca formaţiuni tumorale de culoare roşie-purpurie, cu suprafaţă netedă, polipoidă, bine delimitată, care se deformează la compresie, unice sau multiple, pediculate sau sesile, de dimensiuni variabile, de la câţiva milimetri până la tumori gigante(2,3).
În cazul unei tumori de dimensiuni mici, hemangioamele nazosinuzale sunt lipsite de expresie clinică, neinfluenţând funcţionalitatea regiunii pe care o ocupă. Odată cu creşterea în dimensiuni a tumorii, pot apărea obstrucţia nazală cronică unilaterală, cu evoluţie progresivă, epistaxis unilateral, în cazul în care se asociază eroziuni la nivelul acesteia, iar dacă sunt obstrucţionate ostiumurile de drenaj ale sinusurilor paranazale, se asociază rinosinuzită de însoţire cu rinoree mucopurulentă unilaterală şi senzaţie de presiune facială(1,4).
În vederea stabilirii diagnosticului, sunt necesare atât examenul endoscopic nazal pentru evidenţierea leziunii, cât şi examenul computer-tomografic sau imagistica prin rezonanţă magnetică pentru regiunea nazosinuzală, cu secţiuni coronale, axiale şi sagitale, care descriu localizarea anatomică exactă a tumorii, extensia acesteia, precum şi raporturile cu elementele adiacente. Diagnosticul de certitudine este stabilit pe baza rezultatului examenului histopatologic, acesta fiind în general urmat de testele imunohistochimice, metodă de o mai înaltă acurateţe, în urma căreia se stabilesc cu certitudine tipul histologic, conduita terapeutică şi planul de dispensarizare(5,6).
Diagnosticul diferenţial al hemangiomului nazosinuzal cuprinde o serie de tumori benigne sau maligne, cum ar fi: polipul sângerând al septului nazal, papilomul inversat, papilomul inversat malignizat, carcinomul, angiosarcomul, melanomul, limfomul, miofibromatoza infantilă, teratomul, malformaţii arteriovenoase diverse, hemangiomatoza difuză neonatală, leiomiomul, rabdomiosarcomul, granulomatoza Wegener, metastaze tumorale diverse(1,4).
Cele mai frecvente complicaţii ale hemangioamelor nazosinuzale sunt epistaxisul, ulceraţiile şi infecţiile locale secundare, în special dacă hemangiomul este traumatizat, dar şi sechelele postinvoluţie(3).
Managementul terapeutic include tratamentul chirurgical pe cale endoscopică transnazală, pe cale clasică (midfacial degloving, rinotomie laterală, abord transpalatal, transantral) sau prin tehnici combinate, alegerea acestora depinzând de mărimea, localizarea şi extensia tumorii, precum şi de dotarea secţiei şi experienţa echipei chirurgicale. Pe plan internaţional, abordul chirurgical endoscopic transnazal este considerat metoda de elecţie în cazul hematoamelor localizate la nivelul cavităţii nazale şi al sinusurilor paranazale. Alte metode de tratament includ angiografia cu embolizarea hemangiomului, tratamentul corticosteroid, injectarea de substanţe sclerozante la nivelul tumorii şi crioterapia, însă rezultatele obţinute sunt discutabile şi controversate(1,3).
Vom exemplifica cele amintite anterior cu un caz clinic al unui pacient în vârstă de 69 de ani, fără comorbidităţi, care se prezintă în clinica noastră pentru obstrucţie nazală cronică bilaterală, cefalee fronto-orbitară şi rinoree anterioară mucopurulentă cu striuri sangvinolente predominant drepte, simptomatologie cu debut de aproximativ un an şi jumătate, agravată progresiv.
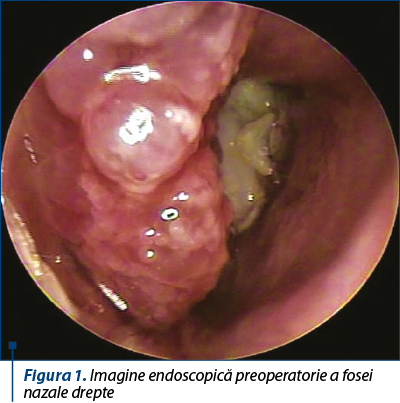
Examenul endoscopic nazosinuzal evidenţiază o formaţiune tumorală infiltro-vegetantă de consistenţă variabilă, uşor sângerândă la atingere, care ocupă în totalitate fosa nazală dreaptă, vestibulul nazal drept şi jumătatea posterioară a fosei nazale stângi, cu bombarea importantă a septului nazal spre stânga, realizând compresia şi atrofia cornetului nazal inferior stâng şi a cornetului nazal mijlociu stâng, alături de prezenţa unor formaţiuni tumorale polipoase de însoţire (figura 1).
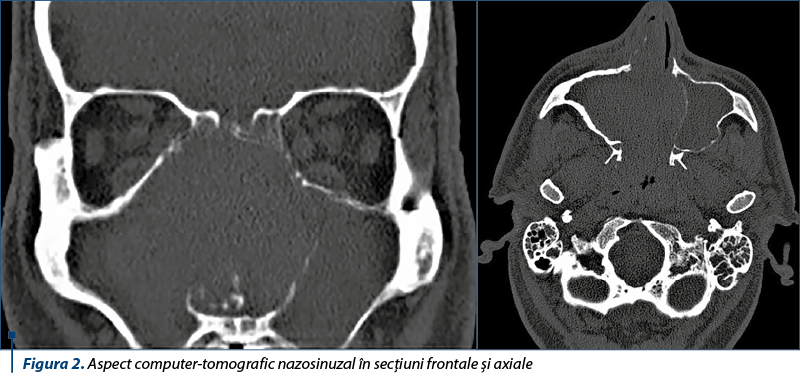
Examenul computer-tomografic nazosinuzal evidenţiază o formaţiune tumorală gigantă nazosinuzală predominant dreaptă, ce determină osteoliza septului nazal, a celulelor etmoidale, a peretelui medial al sinusului maxilar drept cvasicomplet şi segmentar al peretelui sinusului maxilar stâng, precum şi al peretelui medial al orbitei drepte, unde vine în contact cu muşchiul drept medial. Se constată opacifierea tuturor sinusurilor paranazale bilateral (figura 2).
S-a decis practicarea unei intervenţii chirurgicale pe cale endoscopică, sub anestezie generală şi intubaţie orotraheală, în primul rând cu scop biopsic şi, dacă este posibil, ablativ. Au fost recoltate fragmente biopsice multiple de la nivelul formaţiunii tumorale şi trimise la examenul histopatologic, apoi s-a început rezecţia „piece-meal” a formaţiunii tumorale de la nivelul vestibulului nazal şi al fosei nazale drepte. S-a practicat mucotomie inferioară stângă cu shaverul pentru lărgirea căii de abord chirurgical. S-a constatat infiltrarea tumorală a treimii medii a septului nazal, cu protruzia tumorii în fosa nazală stângă. Se înlătură fragmentele tumorale de la nivelul fosei nazale stângi.
Formaţiunea cuprindea întreg etmoidul drept, fiind de consistenţă variabilă, dură în jumătatea sa posterioară, alternând cu zone de consistenţă moale, în special la nivelul peretelui lateral nazal, cu ocuparea în totalitate a rinofaringelui. S-a observat bombarea importantă a periorbitei la nivelul etmoidului, cu liza completă a laminei papiracee drepte.
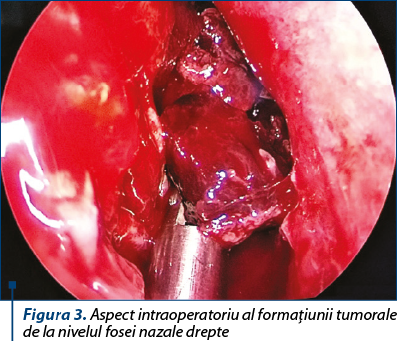
Tumora făcea corp comun cu cornetul nazal inferior drept, astfel încât s-a practicat rezecţia cvasitotală a acestuia, cu trimiterea la examenul histopatologic. Ulterior, s-a practicat cura chirurgicală endoscopică a sinuzitei maxilo-etmoidale drepte de însoţire. S-a constatat infiltrarea cvasitotală a peretelui intersinusonazal drept cu bombarea acestuia, ajungând în contact cu septul nazal în jumătatea posterioară. S-a disecat cu dificultate formaţiunea tumorală de la nivelul etmoidului drept şi de la nivelul peretelui medial orbitar drept, lamina papiracee fiind lizată cvasicomplet şi tumora ajungând în contact cu muşchiul drept medial, reuşindu-se ablaţia acesteia în totalitate de la acest nivel (figura 3).
S-a completat maxilectomia medială şi s-a constatat sinusul maxilar drept ocupat în totalitate de formaţiunea tumorală gigantă, de consistenţă dură, care s-a disecat şi s-a rezecat în totalitate. Prin disecţie digitală orofaringiană, s-a desprins formaţiunea tumorală din rinofaringe şi s-a împins la nivelul fosei nazale drepte, ablându-se transnazal în totalitate. Toate fragmentele rezecate s-au trimis la laborator pentru examen anatomopatologic (figura 4).

S-au recoltat fragmente de ţesut de la nivelul mucoasei septale, polului posterior şi anterior tumoral şi de la nivelul polului lateral (orbita dreaptă) tumoral, ca margine de siguranţă, cu trimiterea la examenul histopatologic.
Controlul endoscopic cu tija de 70 de grade la nivelul cavităţii sinusului maxilar drept a evidenţiat pereţi integri, cu zone parcelare de osteită, fără semne macroscopice de restanţă tumorală. S-a realizat cura chirurgicală endoscopică a sinuzitei sfenoidale bilaterale şi a sinuzitei maxilare stângi (aspiraţie de secreţii mucopurulente în cantitate mare). S-a cateterizat recesul sinusului frontal drept cu aspirare de secreţii mucoase în cantitate medie, s-a aplicat gelaspon la nivelul sinusului maxilar drept, iar controlul endoscopic final nu a evidenţiat semne macroscopice de restanţă tumorală. Ulterior, s-a practicat tamponamentul nazal anterior bilateral cu Merocel.
Sub tratament injectabil antibiotic, antiinflamator, antialgic şi antihistaminic, evoluţia locală şi generală a fost favorabilă. După detamponare s-a practicat zilnic toaleta foselor nazale cu meşe anemizante şi uleioase şi cu aspirarea secreţiilor endonazale.
Examenul anatomopatologic a pus diagnosticul de angiofibrom nazosinuzal drept, însă, ulterior, testele imunohistochimice ridică suspiciunea unui posibil glomangiopericitom nazosinuzal drept cu markerii CD 34 pozitivi la nivelul structurilor vasculare, VIM pozitiv stomal, CK7 pozitiv epitelial, Ki67 cu index nuclear pozitiv 5%, fără a avea însă un rezultat concludent. Se decide repetarea testelor imunohistochimice, având rezultate pozitive pentru markerii CD 31 la nivelul endoteliului vascular, SMA în pereţii vaselor, vimentin la nivel stomal, stabilindu-se astfel diagnosticul final de hemangiom nazosinuzal drept de tip mixt.
Pacientul ajunge ulterior într-o comisie oncologică, unde în urma analizei rezultatelor obţinute se recomandă efectuarea unui examen imagistic prin rezonanţă magnetică de control, acesta evidenţiind aspect inflamator local specific statusului postoperatoriu al pacientului aflat în curs de vindecare chirurgicală, fără a detecta prezenţa de formaţiuni tumorale sau leziuni suspecte. Decizia comisiei este, astfel, aceea de a dispensariza pacientul, fără efectuarea altor tratamente la momentul respectiv.
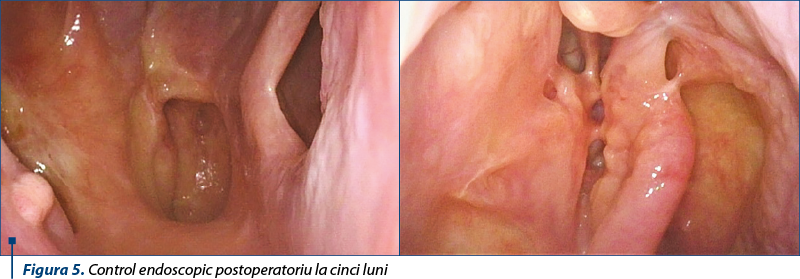
Pacientul urmează un plan de follow-up, cu evaluare clinică, endoscopică şi imagistică periodică, potrivit indicaţiilor. La examenul endoscopic de control, efectuat la cinci luni postoperatoriu, se constată un rezultat foarte bun, cu reepitelizarea completă a regiunii nazosinuzale operate, fose nazale permeabile bilateral, fără a se decela semne de recidivă sau restanţă tumorală.
Discuţie
Deşi hemangioamele sunt tumori localizate frecvent la nivelul capului şi gâtului, originea nazosinuzală a acestora este excepţional întâlnită, iar cele de tip mixt au fost extrem de rar prezentate în literatura de specialitate.
Cu toate că sunt tumori benigne şi nu infiltrează structurile anatomice adiacente, hemangioamele pot produce efecte locale importante şi distrucţii tisulare întinse. În cazul prezentat, mărimea deosebită a tumorii vasculare nazosinuzale, una extrem de rar întâlnită în literatura de specialitate (4/5/9 centimetri), vechimea acesteia şi extensia locoregională importantă au condus la exercitarea unei presiuni importante şi a unei compresii constante timp îndelungat la nivelul structurilor învecinate, cu deteriorarea lor semnificativă: perforaţia septului nazal, zone întinse de osteită la nivelul pereţilor sinusului maxilar drept, distrucţia septurilor osoase intercelulare de la nivelul etmoidal drept, liza completă a laminei papiracee drepte, liza parţială a peretelui medial al sinusului maxilar drept, pansinuzită cronică bilaterală de însoţire cu perturbarea întregii funcţionalităţi normale a regiunii nazosinuzale. Toate acestea ne fac să asimilăm o astfel de tumoră, deşi una benignă, unei tumori maligne prin puterea de invazie, distrucţia locoregională importantă şi manifestarea clinică.
Având în vedere că vorbim despre o tumoră vasculară gigantă şi optând pentru un abord endoscopic endonazal al formaţiunii tumorale, colaborarea cu medicul anestezist este foarte importantă în acest caz. Obiectivele anestezice majore în chirurgia endoscopică rinosinuzală includ: managementul căilor aeriene, facilitarea obţinerii unui câmp chirurgical clar şi fix prin menţinerea unei stabilităţi hemodinamice superioare, cu emergenţă lină şi rapidă(7). Potenţialul de sângerare importantă intraoperatorie era unul foarte ridicat la acest pacient, de aceea s-a optat ca tip de anestezie pentru anestezia totală intravenoasă (TIVA) cu propofol. Aceasta prezintă avantaje certe în comparaţie cu anestezia inhalatorie într-o astfel de intervenţie chirurgicală cu risc ridicat de sângerare, contribuind la creşterea vizibilităţii şi la o mai bună optimizare a câmpului operator, controlul mai bun al hemostazei, precum şi la scăderea timpului operator(8). TIVA este superioară anesteziei inhalatorii nu numai prin menţinerea unei mai bune stabilităţi hemodinamice, ci şi prin faptul că propofolul, spre deosebire de anestezicele inhalatorii, scade fluxul sangvin cerebral şi presiunea intracraniană, diminuând astfel fluxul sangvin către sinusurile paranazale şi îmbunătăţind vizibilitatea în câmpul chirurgical(9). Am putut realiza astfel o disecţie corespunzătoare a tumorii, în special la nivelul zonelor de risc anatomo-chirurgical, cum ar fi orbita cu lamina papiracee lizată, determinând contactul formaţiunii cu muşchiul drept medial sau baza de craniu cu zone parcelare de osteită, menţinând în acelaşi timp o sângerare moderată, controlabilă în plagă şi reuşind în acest fel ablaţia completă a tumorii.
Riscul anestezic al pacientului a fost evaluat ca fiind ASA III. Pacientul a fost premedicat cu midazolam intravenos, iar inducţia a fost realizată cu fentanyl, propofol şi rocuronium pentru facilitarea intubaţiei orotraheale. Anestezia a fost menţinută cu propofol pe seringa electrică, bolusuri repetate de fentanyl şi rocuronium, iar profunzimea anesteziei a fost monitorizată prin utilizarea entropiei. Pe parcursul intervenţiei, pacientul s-a menţinut stabil hemodinamic şi respirator, cu hipotensiune controlată mult mai eficient şi variaţii nesemnificative ale tensiunii şi ale frecvenţei cardiace (valori constante ale presiunii arteriale medii cuprinse între 70 mmHg şi 75 mmHg, în ritm sinusal, cu o frecvenţă cardiacă între 60 bătăi/minut şi 70 bătăi/minut), ventilat mecanic controlat în volum, cu o presiune medie în căile aeriene de 14-15 mmHg şi SpO2 98-100%. Infuzia continuă de propofol a fost oprită cu 15 minute înaintea încheierii operaţiei. Pacientul a beneficiat de analgezie multimodală şi a fost extubat pe masa de operaţie la 5 minute după finalul intervenţiei, fiind ulterior transferat în Secţia de terapie intensivă. Evoluţia postoperatorie a fost favorabilă, cu externarea din terapie intensivă în ziua 1 postoperatoriu.
Tumora a fost extirpată cu succes, în totalitate, prin ablaţie de tip „piece-meal”, exclusiv pe cale endoscopică, fără incidente şi accidente anestezico-chirurgicale şi cu un foarte bun control al parametrilor hemodinamici ai pacientului, printr-o colaborare eficientă cu medicul anestezist.
Cu toate că vorbim în acest caz despre o tumoră vasculară de mari dimensiuni, rar întâlnită în practica chirurgicală rinologică, cu un potenţial redutabil de sângerare, s-a reuşit ablaţia ei completă prin abord endoscopic endonazal, chiar fără a practica o embolizare preoperatorie.
Cazul prezentat a întâmpinat o serie de dificultăţi şi particularităţi şi în ceea ce priveşte diagnosticul histologic final. După evaluarea clinică şi paraclinică, fiind o leziune unilaterală, de consistenţă neomogenă, care comprimă, dislocă şi distruge ţesturile adiacente, provoacă distrucţii osoase şi este uşor sângerândă la palpare, s-a ridicat suspiciunea unei malignităţi sau a unui papilom inversat malignizat. Examenul histopatologic iniţial a pus diagnosticul de angiofibrom nazosinuzal, rezultat oarecum surprinzător având în vedere vârsta pacientului nostru, de aceea se decide efectuarea de teste imunohistochimice, care să confirme sau să infirme dignosticul.
Testele imunohistochimice au ridicat iniţial suspiciunea de glomangiopericitom nazosinuzal, o formă de tumoră rară, care intră în categoria tumorilor maligne, cu incidenţa maximă în jurul vârstei de 60 de ani, care recidivează rar şi nu dă metastaze. Însă rezultatul obţinut nu a fost considerat concludent, din cauza nepozitivării într-un procent suficient a markerilor imunohistochimici, astfel încât testele au fost repetate, de această dată rezultatul final fiind acela de hemangiom nazosinuzal. Tipul mixt de hemangiom din cazul prezentat este unul foarte rar întâlnit în practică. De asemenea, dimensiunea unei astfel de tumori vasculare este una neobişnuită în literatura de specialitate.
Postoperatoriu, pacientul a ajuns pentru evaluare într-o comisie oncologică, dar, având în vedere radicalitatea intervenţiei chirurgicale endoscopice nazosinuzale, diagnosticul final anatomopatologic şi testele imunohistochimice repetate, s-a luat decizia de a nu se efectua alte tratamente suplimentare, ci doar de a dispensariza activ pacientul. La această decizie a contribuit şi rezultatul histologic negativ al marginilor de siguranţă tumorală (proces inflamator cronic). Rezultatele pe termen scurt şi mediu sunt unele foarte bune, controlul endoscopic efectuat la 5 luni de la intervenţia chirurgicală arătând lipsa restanţei sau a recidivei tumorale, epitelizarea completă a regiunii nazosinuzale operate, fose nazale permeabile bilateral, restabilirea ventilaţiei sinuzale şi a unui drenaj sinusal convenabil, mobilitate şi acuitate vizuală perfect normale la ochiul drept. Luând în considerare toate aceste elemente, prognosticul pe termen mediu şi lung este favorabil, riscul de recidivă tumorală fiind unul minim, iar funcţionalitatea regiunii nazosinuzale este una acceptabilă în urma intervenţiei chirurgicale exclusiv endoscopice.
Concluzii
Hemangioamele sunt tumori vasculare benigne a căror localizare în sfera nazosinuzală este excepţională, iar din punct de vedere histologic, tipul mixt este extrem de rar prezentat în literatura de specialitate.
În anumite cazuri, stabilirea diagnosticului pozitiv şi diferenţial nu este foarte uşor de realizat, acest lucru necesitând integrarea cu atenţie a datelor clinice, endoscopice şi imagistice, alături de rezultatul examenului histopatologic, dublat de testele imunohistochimice.
Managementul terapeutic chirurgical al unor astfel de tumori vasculare nazosinuzale gigante comportă o serie întreagă de dificultăţi. Cu o bună evaluare preoperatorie, stabilirea unei indicaţii corecte, o suficientă experienţă în stăpânirea tehnicilor chirurgicale endoscopice şi cu o bună colaborare cu medicul anestezist privind menţinerea unei stabilitaţi hemodinamice adecvate, facilitând un control superior asupra sângerării intraoperatorii, se poate obţine ablaţia completă a unor astfel de tumori, printr-un abord chirurgical exclusiv endoscopic endonazal.
Conflicts of interests: The authors declare no conflict of interests.
Bibliografie
- George A, Mani V, Noufal A. Update on the classification of hemangioma. J Oral Maxillofac Pathol. 2014 Sep; 18(Suppl 1): S117–S120.
- Batsakis JG, Rice DH. The pathology of head and neck tumors: vasoformative tumors, part 9A. Head Neck Surg. 1981 Jan-Feb;3(3):231-9.
- Archontaki M, Stamou AK, Hajiioannou JK, Kalomenopoulou M, Korkolis DP, Kyrmizakis DE. Cavernous haemangioma of the left nasal cavity. Acta Otorhinolaryngol Ital. 2008 Dec; 28(6):309–311.
- Montoya F, Vidal A, Sepulveda F, Marileo R, Caro J, Castillo M. Cavernous Sinus Hemangioma: Imaging Diagnosis and Surgical Considerations. World Neurosurg. 2021 Feb;146:e30-e37.
- Dillon WP, Som PM, Rosenau W. Hemangioma of the nasal vault: MR and CT features. Radiology. 1991 Sep;180(3):761-5.
- Itoh K, Nishimura K, Togashi K, Fujisawa I, Nakano Y, Itoh H, et al. RM imaging of cavernous hemangioma of face and neck. J Comput Assist Tomogr. Sep-Oct 1986;10(5):831-5.
- Saxena A, Nekhendzy V. Anesthetic considerations for functional endoscopic sinus surgery: a narrative review. Journal of Head & Neck Anesthesia. 2020 May;4(Issue 2):pe25.
- Aujla KS, Kaur M. A Study to Compare the Quality of Surgical Field Using Total Intravenous Anesthesia (with Propofol) versus Inhalational Anesthesia (with Isoflurane) for Functional Endoscopic Sinus Surgeries. Anesth Essays Res. 2017 Jul-Sep;11(3):606–610.
- Kolia NR, Man LX. Total intravenous anaesthesia versus inhaled anaesthesia for endoscopic sinus surgery: a meta-analysis of randomized controlled trials. Rhinology. 2019 Dec 1;57(6):402-410.
Articole din ediţiile anterioare
Papilom inversat malignizat cu origine sfenoidală – management terapeutic
Papilomul inversat este o formă de tumoră benignă nazosinusală, având drept caracteristici evoluţia locală agresivă, tendinţa la recidivă şi u...
Abordul chirurgical în patologia inflamatorie rinosinuzală – clasic versus endoscopic
Rinosinuzitele, sub diversele lor forme de manifestare clinică, reprezintă unele dintre cele mai frecvente şi importante afecţiuni ale ultimel...
Fibrom osifiant juvenil psamomatoid rino-etmoido-orbitar la un copil în vârstă de 8 ani – rezolvare endoscopică transnazală
Fibromul osifiant juvenil psamomatoid este o tumoare benignă rară a capului şi gâtului, care se dezvoltă cel mai frecvent la copii şi adulţi tineri...
Mucocel de concha bullosa - rezolvare chirurgicală endoscopică
Cefaleea este o patologie redutabilă de graniță, cu care se confruntă medici de diferite specialități și care trebuie investigată minuțios în veder...