Middle lobe syndrome is a clinical and radiological disease in which partial or complete obstruction of the lumen of the middle lobe bronchus by inflammatory or infectious processes is favored by anatomical and functional particularities, depending on age factors. The incidence is higher in preschool children with asthma, cystic fibrosis or primitive ciliary dyskinesia. The authors present a 5-year-old child with asthma and house dust sensitization hospitalized for a severe exacerbation without fever in which the chest radiograph showed a middle lobe consolidation. The etiology and eventually further investigations in case of persistent pulmonary opacity are discussed.
Sindromul de lob mijlociu în alergia respiratorie - prezentare de caz
Middle-lobe syndrome in respiratory allergy - case presentation
First published: 09 septembrie 2016
Editorial Group: MEDICHUB MEDIA
Abstract
Rezumat
Sindromul de lob mijlociu este o entitate clinico-radiologică în care obstrucția parțială sau totală a lumenului bronhiei mijlocii prin procese inflamatorii infecțioase sau alergice este favorizată de o serie de particularități anatomo-fiziologice dependente de vârstă. Incidența este mai crescută la copiii preșcolari cu astm bronșic, mucoviscidoză sau diskinezie ciliară primitivă. Autorii prezintă cazul unui copil în vârstă de 5 ani cu astm bronșic, prin sensibilizare la praful de casă, internat pentru o exacerbare severă în afebrilitate, la care radiografia toracică a obiectivat un focar de condensare pe teritoriul lobului mediu pulmonar. Sunt discutate posibilitățile de diagnostic etiologic, precum și algoritmul de urmărire și investigații suplimentare în caz de persistență a opacității pulmonare.
Introducere
Sindromul de lob mijlociu este o entitate clinico-radiologică în care obstrucția parțială sau totală a lumenului bronhiei mijlocii prin procese inflamatorii infecțioase sau alergice este favorizată de particularități anatomice și fiziologice dependente de vârstă. Incidența este mai crescută la copiii preșcolari cu astm bronșic, mucoviscidoză sau diskinezie ciliară primitivă.
Prezentarea cazului
M.F., de sex masculin, în vârstă de 5 ani și 7 luni, din mediul rural, aflat la prima spitalizare în clinică, a fost internat prin transfer din Secția Terapie Acută după o spitalizare de 36 de ore pentru fenomene de insuficiență respiratorie acută, însoțite de tuse, wheezing și dispnee de tip expirator.
Antecedente heredo-familiale - singurul copil al unui cuplu tânăr; tatăl, diagnosticat cu TBC pulmonară în copilărie, a fost tratat și declarat vindecat. Nu există boli cronice, infecțioase și/sau alergice în familie.
Antecedente personale fiziologice - naștere naturală la termen, Gn-3.050 g, scor Apgar - 8, a fost alimentat natural 3 luni, apoi artificial cu lapte de vacă, diversificat incorect la vârsta de 5 luni, vaccinat conform schemei naționale.
Antecedente personale patologice - nesemnificative până la vârsta de 4 ani ; ulterior, prezintă episoade recidivante de tuse, wheezing și dispnee în afebrilitate, interpretate de medicul de familie ca infecții repiratorii și tratate cu antibioterapie orală, corticoterapie (prednison) și bronhodilatator cu acțiune de scurtă durată (salbutamol). Aceste episoade au avut o frecvență aproximativ lunară, constantă pe toată durata anului. Asociază obstrucție nazală cronică și strănut în salve. A fost diagnosticat în Ambulatorul Spitalului de Copii „Sf. Maria” Iași cu astm bronșic în urmă cu o lună și a primit tratament cu montelukast sodic, sub care nu a mai prezentat exacerbări, dar persistă tusea matinală, tusea nocturnă și cea declanșată de efort.
Condiții de viață și mediu - locuiește la casă, în mediul rural, are contact cu animale (câine, pisică); este expus la praf de casă; părinții sunt nefumători.
Istoricul bolii: afecțiunea actuală debutează insidios, în urmă cu 24 de ore, prin tuse, la care asociază în evoluție wheezing și dispnee. Fenomenele de insuficiență respiratorie acută asociate cu o valoare a SpO2=88% în Unitatea de Primire Urgențe justifică internarea în Secția de Terapie Acută.
Examenul clinic la internare a evidențiat următoarele modificări patologice: stare generală mediocră, hipotrofie ponderală, G=15 kg (-2,26 DS), T=113 cm (-0,06 DS), IMC = 11,74 kg/m2 (sub percentila 5 a valorilor normale pentru vârstă și sex), xeroză cutanată generalizată, tuse frecventă ineficientă, wheezing în inspir și expir, dispnee de tip expirator, tiraj generalizat, balans toraco-abdominal, polipnee 36-38 resp./min., raluri sibilante și subcrepitante diseminate pe ambele arii toracice, desaturare SpO2=88% corectabilă sub oxigenoterapie până la 99%. Zgomotele cardiace erau ritmice, tahicardice (120/min.), fără sufluri supraadăugate, TA avea valori normale pentru vârstă (92/40 mm Hg).
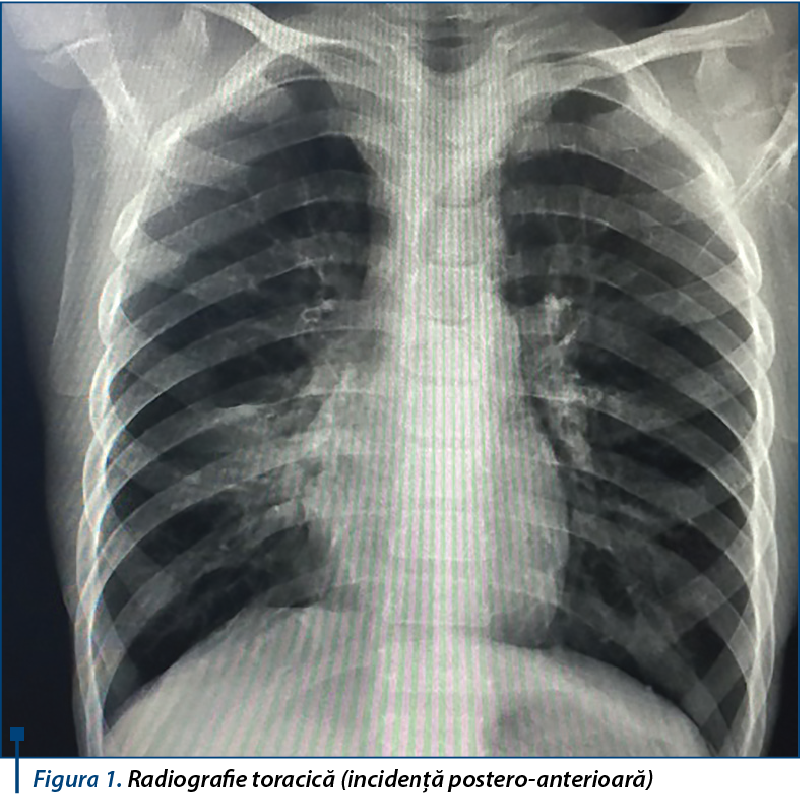
În urma coroborării datelor anamnestice cu modificările examenului clinic obiectiv a fost formulat diagnosticul prezumtiv de pneumonie interstițială. Observații: Astm bronșic. Hipotrofie ponderală.
Investigațiile biologice uzuale au evidențiat neutrofilie (79,1%) și eozinofilie (760/mm3) cu valori normale pentru vârstă ale globulelor albe, hemoglobinei și trombocitelor; reactanții de fază acută au avut valori normale, la fel ca și testele hepatice, renale și glicemia.
Radiografia toracică (incidență postero-anterioară) a descris focar de condensare pulmonară, cu limita superioară la nivelul scizurii orizontale, localizat la nivelul lobului mijlociu drept, aspect infiltrativ în restul ariilor pulmonare pe fond de discret emfizem generalizat, sinusuri costodiafragmatice libere, cord și mediastin fără modificări patologice (figura 1).
Pentru diagnosticul pozitiv și diferențial al wheezingului recurent la un copil cu vârsta sub 6 ani, am derulat un protocol complex de investigații. Am exclus:
- cardiopatiile congenitale (auscultație cardiacă normală, aspect radiologic normal al cordului, EKG și ecocardiografie - normale);
- deficitele imune umorale (electroforeza proteinelor serice și imunograma - valori normale pentru vârstă);
- TBC pulmonară (context epidemiologic negativ, absența adenopatiei hilare, teste inflamatorii - negative, IDR cu 5U PPD - negativă la 72 de ore);
- toxocaroza cu manifestări pulmonare (evocată din cauza evoluției în afebrilitate a simptomatologiei, contactului cu animale, eozinofiliei) - serologie negativă;
- mucoviscidoza (suspicionată din cauza asocierii manifestărilor respiratorii cu deficit ponderal) - iontoforeza 49 mmoli/l, necesită repetare la distanță de oprirea corticoterapiei.
Am suspectat o alergie respiratorie plecând de la simptomatologia cronică cu exacerbări în afebrilitate și evidențierea eozinofiliei moderate cu valori crescute ale IgE serice totale - 147 UI/ml (valori normale ≤ 90UI/ml); dozarea IgE serice specifice a obiectivat sensibilizare alergică la acarienii din praful de casă. Am încadrat cazul ca astm bronșic prin sensibilizare la praf de casă și exacerbarea ca fiind severă pe baza criteriilor de diagnostic GINA, 2016(1).
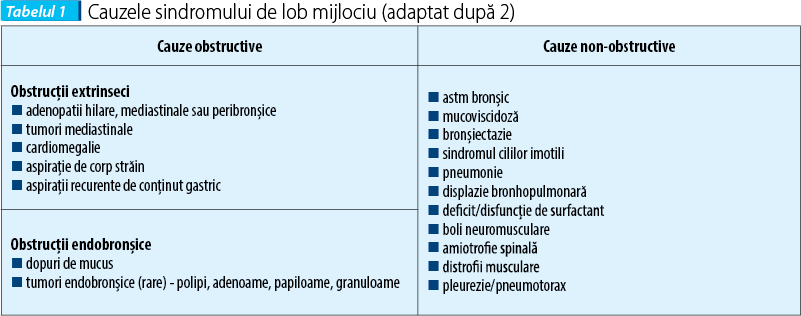
Pentru încadrarea etiologică a focarului de condensare localizat pe topografia lobului mediu, am trecut în revistă cauzele obstructive (extrinseci și endobronșice) și non-obstructive ale sindromului de lob mijlociu (tabelul 1), o parte dintre acestea fiind excluse în etapa anterioară.
În perioada spitalizării, tratamentul a constat în antibioterapie cu spectru larg, corticoterapie parenterală, bronhodilatator cu acțiune de scurtă durată, fluidifiante ale secrețiilor, aerosoli, kinetoterapie. Copilul a fost externat la domiciliu cu stare generală bună, afebril, frecvență respiratorie 16/min., auscultație pulmonară normalizată, SpO2: 99%. La domiciliu s-au recomandat măsuri de evitare a expunerii la praf, tehnici de kinetoterapie (drenaj postural, tapotaj toracic), mucolitice oral, aerosoli cu soluții hipertone, asocierea la inhibitorul de leucotriene (montelukast) a unei doze mici de corticoterapie inhalatorie (fluticazonă dipropionat, 50 µg de două ori/zi administrat pe baby haller). S-a recomandat reevaluare clinico-paraclinică după 4 săptămâni (examen clinic, radiografie toracică, repetarea iontoforezei).
Discuții
Sindromul de lob mijlociu este o entitate clinică și radiologică descrisă pentru prima dată de Brock și colab. la copiii cu limfadenită mediastinală de etiologie tuberculoasă. Afecțiunea este mai frecventă la grupa de vârstă 3-6 ani, cu un maxim de incidență între 3,3 și 5,5 ani(2).
Clasic, sindromul de lob mijlociu este clasificat în două forme distincte etiologic, dar cu baze fiziopatologice parțial comune. Forma obstructivă este determinată de compresia extrinsecă a bronhiei mijlocii (cel mai frecvent prin adenopatii peribronșice, hilare sau mediastinale în infecții bacteriene, fungice sau cu micobacterii, mai rar prin limfoame mediastinale) sau obstrucții endobronșice (cel mai frecvent, prin dopuri de mucus, mai rar prin tumori endobronșice). Aspirația de corp străin sau aspirațiile recurente de conținut gastric din boala de reflux gastroesofagian sau patologia neuromusculară pot determina opacitate radiologică cu localizare diferită în funcție de vârstă: la sugarul mic - zona posterioră a lobilor pulmonari superiori și inferiori, la copilul mai mare - lobul pulmonar inferior și mijlociu și lingula(3).
Există o serie de particularități anatomo-fiziologice, o parte dintre acestea dependente de vârstă, care predispun la colapsul bronhiei mijlocii în formele non-obstructive: lungimea relativ mare și calibrul redus al acesteia, emergența angulară din bronhia intermediară, dezvoltarea slabă a porilor interalveolari și a canalelor interalveolare la vârstă mica, care explică ventilația colaterală deficitară(4). Astfel, orice inflamație a mucoasei bronșice de natură infecțioasă sau alergică poate determina obstrucția bronhiei mijlocii, hipoventilație, resorbția aerului și atelectazia teritoriului distal(5). La vârsta pediatrică, sindromul de lob mijlociu apare cu cea mai mare incidență în astmul bronșic, mucoviscidoză și diskinezia ciliară primitivă.
Subdiagnosticarea bolii are consecințe economico-financiare legate de excesul de medicație și poate genera complicații pe termen lung, prin apariția unui cerc vicios în care obstrucția, inflamația și infecția se întrețin reciproc(6). Un studiu pe un lot de 21 de copii (cu vârsta între 1 și 10,5 ani) diagnosticați cu astm bronșic și sindrom de lob mijlociu persistent pentru un interval variabil de 1-12 luni, la care s-a practicat bronhoscopie cu tub flexibil și lavaj bronhoalveolar, a demonstrat predominanța polimorfonuclearelor neutrofile (57% din cazuri) și pozitivitatea culturilor (43% din cazuri) din lichidul de lavaj bronhoalveolar; nu s-a evidențiat o corelație semnificativă statistic între pozitivitatea culturilor și severitatea bolii astmatice sau durata persistenței colapsului bronhiei mijlocii(7).
Persistența sau recurența focarului de condensare impune investigații suplimentare. Examenul computer-tomografic toracic poate evidenția bronșiectazii, procese expansive endobronșice sau adenopatii care nu sunt vizibile pe radiografia toracică standard(8). Bronhoscopia cu tub flexibil, deși este o investigație invazivă, devine obligatorie în situațiile în care există suspiciunea de aspirație de corp străin sau de tumoră endobronșică(9).
În concluzie, sindromul de lob mijlociu reprezintă o entitate distinctă clinico-radiologică ce poate apărea într-o multitudine de afecțiuni pediatrice. Persistența sau recurența acestuia sub terapie medicamentoasă (antibiotice, corticoterapie inhalatorie, bronhodilatatoare) impune investigații aprofundate cu viză diagnostică etiologică sau terapeutică.
Bibliografie
2. Romagnoli V, Priftis KN, de Benedictis FM. Middle lobe syndrome in children today. Paediatric Respiratory Reviews 2014; 15: 188-193.
3. de Benedictis FM, Carnielli VL, de Benedictis D. Aspiration lung disease. Pediatr Clin N Am 2009; 56:173-90.
4. Peroni DG, Boner AL. Atelectasis: mechanisms, diagnosis and management. Pediatr Respir Rev 2000; 1: 274-278.
5. Gudbjartsson T, Gudmundsson G. Middle lobe syndrome: a review of clinicopathological features, diagnosis and treatment. Respiration 2012;84(1):80-6.
6. Springer C, Avital A, Noviski N, Maayan C, Ariel I, Mogel P, Godfrey S. Role of infection in the middle lobe syndrome in asthma. Arch Dis Child. 1992; 67(5):592-4.
7. Kwon KY, Myers JL, Swensen SJ, Colby TV. Middle lobe syndrome: a clinicopathological study of 21 patients. Hum Pathol. 1995; 26(3): 302-7.
8. Arab A, Voduc N, Moyana T, Mulpuru S. Middle lobe syndrome due to calcified adenopathy. Can Respir J. 2014; 21(4):211-2.
9. Priftis KN, Mermiri D, Papadopoulou A. The role of timely intervention in middle lobe syndrome in children. Chest 2005; 128: 2504-10.
Articole din ediţiile anterioare
Recomandări actuale în managementul şi urmărirea astmului bronşic la copil
Astmul bronşic reprezintă cea mai frecventă boală cronică a copilăriei şi principala cauză de morbiditate, având drept consecinţe absenteism şcolar...
Vaccinarea antipneumococică la copilul cu astm bronşic
Copiii cu astm bronşic prezintă un risc de 4 ori mai mare decât populaţia generală pentru infecţie pneumococică invazivă, potrivit datelor actuale ...
Astm bronşic de treapta III sub tratament cu omalizumab. Prezentare de caz
Astmul bronşic este cea mai frecventă boală cronică a copilului, reprezentând o cauză frecventă de spitalizare şi morbiditate în pediatrie. Con...
Medicaţia antitermică şi astmul bronşic la copil
Utilizarea medicaţiei antitermice la pacienţii cu astm bronşic a generat unele controverse, cunoscute fiind din literatură interferenţele cu patoge...