Stroke is an important cause of morbidity and mortality in Romania, representing a major public health problem. The intervention involves an individualized therapy, primary, secondary, tertiary and quaternary prophylaxis, the involvement of the patient in the therapeutic act and his complex education, as well as a multidisciplinary approach. The role of the family doctor in the multidisciplinary team is a central one, and involves intervention at all levels of therapeutic means. The relationship between cerebrovascular accidents and the main modifiable risk factors (HT, diabetes, dyslipidemia, smoking, alcohol, sedentary lifestyle, diet, obesity, carotid or coronary pathology, atrial fibrillation, valvulopathies, endocarditis) is discussed. The major objectives in the prevention of cerebrovascular accidents are: the assessment of the risk of stroke and cardiovascular disease (CVD), prevention and control of atherosclerotic mechanisms, and prevention of cardioembolism.
Prevenţia accidentului vascular cerebral la pacientul cu patologie cardiovasculară
Prevention of cerebrial vascular accident in patients with cardiovascular pathology
First published: 29 martie 2024
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Med.157.1.2024.9456
Abstract
Rezumat
Accidentul vascular cerebral (AVC) este o cauză importantă de morbiditate şi mortalitate în România, reprezentând o problemă de sănătate publică. Intervenţia presupune o terapie individualizată, profilaxie primară, secundară, terţiară şi cuaternară, implicarea pacientului în actul terapeutic şi educaţia complexă a acestuia, precum şi o abordare multidisciplinară. Rolul medicului de familie în echipa multidisciplinară este unul central şi implică intervenţie la toate nivelurile de mijloace terapeutice. Este discutată relaţia dintre accidentele vasculare cerebrale şi principalii factori de risc modificabili (HTA, diabet zaharat, dislipidemie, fumat, alcool, sedentarism, dietă, obezitate, patologie carotidiană, coronariană, fibrilaţie atrială, valvulopatii, endocardite). Obiectivele majore în prevenţia accidentelor vasculare cerebrale sunt: evaluarea riscului de AVC şi boală cardiovasculară (BCV), prevenirea şi controlul mecanismelor aterosclerotice şi prevenirea cardioembolismului.
Accidentele vasculare cerebrale reprezintă a doua cauză de mortalitate şi a treia cauză de dizabilitate în populaţia generală. Accidentele vasculare cerebrale constituie şi o cauză principală de demenţă şi depresie.
Datele epidemiologice arată(1), în ultimele două decenii, o scădere a mortalităţii cauzate de accidentele vasculare cerebrale, dar şi o creştere a numărului acestora. Controlul mai bun asupra evoluţiei letale este consecinţa unor terapii mai bune, dar şi a unui program mai bine susţinut pentru prevenţie. Creşterea numărului accidentelor vasculare cerebrale a fost observată mai ales în zona ţărilor cu dezvoltare medie sau în curs de dezvoltare.
Tipurile de accidente vasculare cerebrale (AVC) sunt reprezentate de: AVC ischemice (70-80%) şi AVC hemoragice (20-30%).
Cauzele AVC ischemice sunt: tromboza in situ, embolia (de origine cardiacă, aortică sau arterială) şi hipoperfuzia sistemică.
Între aceste tipuri de cauzalitate este de semnalat fibrilaţia atrială, cu o frecvenţă importantă. Fibrilaţia atrială creşte de cinci ori riscul de AVC, fiind cauza a 20-30% din AVC ischemice şi a 10% din AVC criptogenice. AVC cauzate de fibrilaţie au o severitate crescută, prezentând un risc de două ori mai mare pentru evoluţie fatală (unu din patru cazuri conduce la deces în 30 de zile)(2,3).
Cauzele AVC hemoragice sunt: hipertensiunea arterială şi anevrismele.
Factorii de risc pentru AVC sunt nemodificabili şi modificabili şi sunt uşor diferiţi pentru tipul ischemic şi hemoragic.
Factorii de risc nemodificabili sunt: vârsta, genul, istoricul familial, factori genetici. Pentru istoricul familial este menţionat ca fiind de referinţă vârsta de 55 de ani pentru bărbaţi şi 65 de ani pentru femei (cu clasă de recomandare I, nivel de evidenţă C). Din cauza apariţiei în ultimul timp a acestei patologii mai frecvent şi la adultul tânăr, se recomandă urmărirea istoricului familial la 40 de ani pentru bărbaţi şi la 50 de ani pentru femei (cu clasă de recomandare IIb, nivel de evidenţă C).
Factorii de risc modificabili sunt numeroşi şi sunt superpozabili cu cei identificaţi pentru bolile cardiovasculare (tabelul 1 şi tabelul 2).
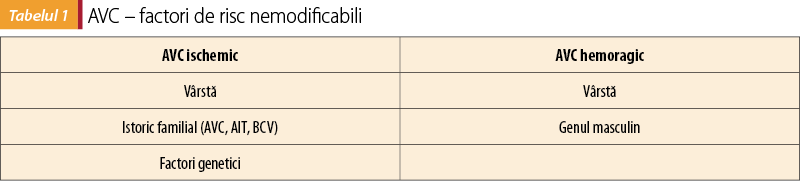
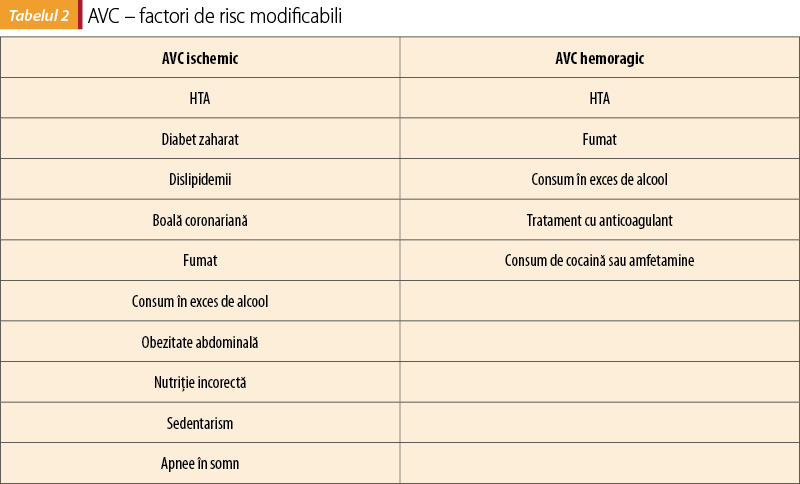
Identificarea factorilor de risc este punctul-cheie de iniţiere în orice procedură de prevenţie.
Screeningul pentru factorii de risc ai accidentelor vasculare cerebrale este o activitate importantă în medicina de familie, având în vedere importanţa acestei patologii. Se pot aplica metode de screening sistematic (la persoanele cu risc sau la întreaga populaţie) sau screening oportunist (atunci când pacientul se prezintă la consult pentru orice motiv).
Având în vedere cauzele şi mecanismele fiziopatogene ale accidentelor vasculare cerebrale, pentru prevenţia acestora pot fi identificate ca obiective majore:
1. Evaluarea riscului de AVC şi boală cardiovasculară (BCV).
2. Prevenirea şi controlul mecanismelor aterosclerotice.
3. Prevenirea cardioembolismului.
Evaluarea riscului se poate face apelând la scorurile frecvent utilizate, precum: SCORE, SCORE 2, SCORE2-OP şi altele. Nu trebuie omis că avem de considerat şi modificatorii de risc, precum: stresul, aspecte psihosociale, comorbidităţi (boli psihice, BPOC, cancer, condiţii inflamatorii cronice ş.a)(4).
Prevenţia se va aplica la nivel populaţional şi la nivel individual(4).
Prevenţia la nivel populaţional se face prin programe care vizează factorii de risc cardiovascular, precum şi factorii de risc ambiental.
Prevenţia la nivel individual înseamnă intervenţie la nivelul factorilor de risc (nonfarmacologică şi farmacologică) şi tratament specific al afecţiunilor pacientului, având ca principale obiective manifestările aterosclerotice şi cardioembolismul.
Hipertensiunea arterială (HTA) reprezintă un factor de risc major pentru toate tipurile de accidente vasculare ceebrale. 54% dintre AVC sunt cauzate de HTA (studiul INTERSTROKE(5)). La valori de peste 160 mmHg ale tensiunii arteriale, riscul de accident vascular cerebral creşte de patru ori(5). Chiar dacă în ultimii ani există un management mai bun al HTA, numărul cazurilor controlate terapeutic este încă insuficient. Indiferent de formulele terapeutice aplicate, esenţial este să atingem valorile-ţintă recomandate de ghiduri. Valorile-ţintă recomandate ale tensiunii arteriale în relaţie cu accidentele vasculare cerebrale sunt între 130 mmHg şi 120 mmHg. (tabelul 3). Tensiunea arterială controlată scade cu 38% riscul de AVC şi cu 17% al celor letale.
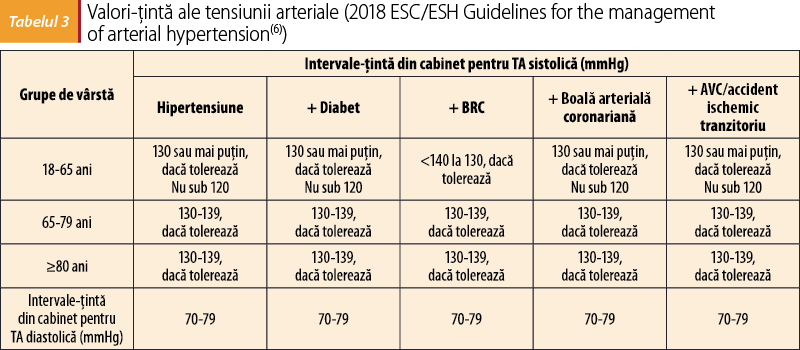
Tratamentul HTA cuprinde: stil de viaţă optimal şi tratament farmacologic care va fi individualizat în funcţie de gradul tensiunii arteriale, factorii de risc asociaţi, afectarea asimptomatică a organelor-ţintă, prezenţa bolilor cardiovasculare manifeste, comorbidităţi, vârstă şi particularităţile pacientului. Tratamentul de elecţie este reprezentat de: blocanţi ai sistemului renină-angiotensină, blocanţi de canale de calciu, diuretic de tip tiazidic(4).
Dislipidemia este, de asemenea, un factor major de risc, care impune o monitorizare atentă. Valorile-ţintă pentru LDL-colesterol sunt între 100 mg/dl şi 55 mg/dl, în funcţie de clasa de risc a pacientului(7). Scăderea LDL-colesterolului cu 10% reduce riscul de AVC cu 15,6%(8). Tratamentul asociază coordonate de stil de viaţă optimal şi tratament farmacologic cu statine (atorvastatină, rosuvastatină), ezetimib sau inhibitori de PCSK9. Formula pentru atingerea valorilor-ţintă va fi stabilită în funcţie de clasa de risc (valoare LDL-colesterol, comorbidităţi), toleranţa pacientului şi alte particularităţi ale pacientului(7). Valoarea preventivă a tratamentului cu statine a fost demonstrată şi pentru pacienţii cu risc scăzut, precum şi pentru pacienţii cu vârsta de peste 70 de ani.
Diabetul zaharat este un factor de risc individual pentru accidentul vascular cerebral, dar şi un potenţator al celorlalţi factori de risc. Chiar şi formele de prediabet – de exemplu, scăderea toleranţei la glucoză – dublează riscul de AVC, aşa cum o demonstrează studiul Framingam(4). Prediabetul este prezent la 30% din pacienţii cu AVC ischemic(7). Prezenţa unui sindrom metabolic dublează riscul de AVC(4). Un bun control este marcat de o valoare sub 7 a HbA1c.
Fumatul expune pacientul la un risc cu 45% mai mare de a face AVC(7). Chiar şi fumatul pasiv creşte riscul. Sistarea fumatului scade cu 50% riscul de AVC şi duce la dispariţia riscului la patru ani de la stoparea acestuia(9). Ca atare, aplicarea de programe „stop fumat” constituie un mijloc important de prevenţie.
Consumul de alcool trebuie limitat la 20 g/zi la bărbaţi şi 10 g/zi la femei. Consumul a 2 băuturi/zi la bărbaţi şi 1 băutură/zi la femei conferă protecţie pentru AVC ischemic. Consumul scăzut (12 g/zi), moderat (12-24 g/zi) sau excesiv (60 g/zi) creşte riscul atât pentru AVC ischemic (consumul scăzut şi moderat), cât şi hemoragic (consumul excesiv)(9).
Activitatea fizică reprezintă un important factor de protecţie pentru AVC, dar influenţează şi alţi factori de risc cardiovascular (HTA, dislipidemia, obezitatea, disfuncţia endotelială). Exerciţiul fizic recomandat este de 40 minute/sesiune, de 3-4 ori pe săptămână, sau într-o formulă adaptată (ca tip de activitate, intensitate, timp) la particularităţile pacientului(7).
Controlul greutăţii reprezintă un instrument de prevenţie şi vizează atât excesul ponderal, cât şi deficitul. Ţintele pentru un indice de masă corporală optimal sunt între 20 şi 25(10). Obezitatea abdominală este şi în acest caz un marker de severitate mai mare. Obezitatea creşte cu 50% riscul de AVC(7).
Dieta sănătoasă reduce riscul de AVC cu 20%(7). Dieta mediteraneeană şi dieta DASH (Dietary Approaches to Stop Hypertension) sunt cel mai frecvent recomandate în diversele ghiduri. Principalele elemente vizate sunt: aportul de sodiu 1,5-2 g/zi, ulei de măsline, legume, fructe, peşte, cereale integrale.
Suplimentele de polivitamine-minerale nu influenţează riscul. Efecte pozitive aduc suplimentele de vitamina D în caz de deficit şi acidul folic în cazul hiperhomocisteinemiei. Vitamina E peste 400 UI/zi şi antioxidanţii liposolubili cresc riscul de AVC(10).
Substituţia hormonală la menopauză creşte riscul de AVC(10).
Recomandările de stil de viaţă (dietă, nutriţie, exerciţiu fizic, stop fumat, controlul greutăţii, controlul tensiunii arteriale) reprezintă elementul central de intervenţie. Calitatea comunicării medic-pacient este esenţială, pacientul necesitând informare şi implicare în planul terapeutic adaptat particularităţilor lui. De aceea, perfecţionarea medicilor în tehnici de comunicare aduce beneficii preţioase în procesul de profilaxie.
Prevenţia cardioembolismului se realizează prin: tratament antitrombotic, valvuloplastie, endarterectomie carotidiană, angioplastie, stentare, profilaxia cu antibiotice a endocarditei.
Tratamentul antitrombotic se structurează în funcţie de particularităţile cazului, putând fi realizat prin: antiagregante plachetare (aspirină sau clopidogrel, ori dublă antiagregare plachetară, asociind cele două) sau anticoagulante (antivitamine K: acenocumarol, warfarină sau anticoagulante directe: apixaban, rivaroxaban, edoxaban, dabigatran). Tratamentul anticoagulant scade cu 68% riscul de AVC(10). Relaţia fibrilaţie arterială – terapie anticoagulantă – AVC este un punct central de referinţă în profilaxia AVC.
Literatura medicală ne oferă date înalt semnificative, rezultate din studii clinice, dar sunt necesare în continuare noi strategii pentru a îmbunătăţi controlul factorilor de risc ai populaţiei pentru profilaxia primară şi secundară a accidentelor vasculare cerebrale, care reprezintă o problemă majoră de sănătate publică.
În ciuda multiplelor posibilităţi de intervenţie la nivel de profilaxie primară, aderenţa la acest tip de terapie este redusă atât în rândul pacienţilor, cât şi al medicilor. Pe de altă parte, creşterea incidenţei AVC la tineri impune o preocupare mai atentă pentru mijloacele terapeutice la nivel de profilaxie primară. Complicaţiile severe ale acestei patologii, precum şi aderenţa modestă la mijloacele profilactice fac din profilaxie o problematică importantă a practicii curente în medicina familiei.
Autor pentru corespondenţă: Loredana Piloff E-mail: piloffloredana@yahoo.com
CONFLICT DE INTERESE: niciunul declarat.
SUPORT FINANCIAR: niciunul declarat.
Acest articol este accesibil online, fără taxă, fiind publicat sub licenţa CC-BY.

Bibliografie
-
Hankey G. Stroke. Lancet. 2017;389(10069):641-654.
-
Hindricks G, Potpara T, Dagres N, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC [published correction appears in Eur Heart J. 2021 Feb 1;42(5):507] [published correction appears in Eur Heart J. 2021 Feb 1;42(5):546-547] [published correction appears in Eur Heart J. 2021 Oct 21;42(40):4194]. Eur Heart J. 2021;42(5):373-498.
-
Kirchhof P, Benussi S, Kotecha D, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J. 2016;37(38):2893-2962.
-
Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice [published correction appears in Eur Heart J. 2022 Nov 7;43(42):4468]. Eur Heart J. 2021;42(34):3227-3337.
-
Zeng X, Deng A, Ding Y. The INTERSTROKE study on risk factors for stroke. Lancet. 2017;389(10064):35.
-
Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension [published correction appears in Eur Heart J. 2019 Feb 1;40(5):475]. Eur Heart J. 2018;39(33):3021-3104.
-
Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 Guideline for the Prevention of Stroke in Patients with Stroke and Transient Ischemic Attack: A Guideline from the American Heart Association/American Stroke Association [published correction appears in Stroke. 2021 Jul;52(7):e483-e484]. Stroke. 2021;52(7):e364-e467.
-
Castilla-Guerra L, Del Carmen Fernandez-Moreno M, Colmenero-Camacho MA. Statins in Stroke Prevention: Present and Future. Curr Pharm Des. 2016;22(30):4638-4644.
-
Boehme AK1, Esenwa C, Elkind MS2. Stroke Risk Factors, Genetics, and Prevention. Circ Res. 2017;120(3):472-495.
-
Kernan WN, Ovbiagele B, Black HR, et al. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association [published correction appears in Stroke. 2015 Feb;46(2):e54]. Stroke. 2014;45(7):2160-2236.
Articole din ediţiile anterioare
Imunoprofilaxia nou-născuţilor din mame cu AgHBs pozitiv - între teorie şi practică
Infecția cu virusul hepatitic B (VHB) este o problemă majoră de sănătate publică. În România, transmiterea perinatală este una din căile majore de ...
Profilaxia disfuncţiei renale acute la vârstnici
Injuria renală acută (IRA) prezintă o incidenţă în creştere la vârstnici din cauza modificărilor structurale şi funcţionale senile şi a numărului...
Provocări în managementul faringoamigdalitei streptococice recidivante
Infecţiile cu Streptococcus pyogenes reprezintă o provocare pentru activitatea curentă a medicului de familie, nu doar prin prisma varietăţii simpt...
Ce este important să ştim despre boala meningococică şi prevenirea ei
Neisseria meningitidis este agentul microbian cauzal al bolii meningococice invazive (meningita şi septicemia – afecţiuni nu foarte frecvente, dar ...